4
.
4
-
Situations à risque liées à des pathologies maternelles
4
.
4
.
1
-
Diabète au cours de la grossesse
Diabète préalable à la grossesse
Le diabète expose à des risques fœtaux et néonatals nombreux.
L’hyperglycémie maternelle périconceptionnelle et pendant le 1er trimestre de grossesse majore le risque de malformations congénitales graves, qui touchent électivement le SNC, le cœur et le squelette. Le risque de prématurité et de mort fœtale in utero est augmenté.
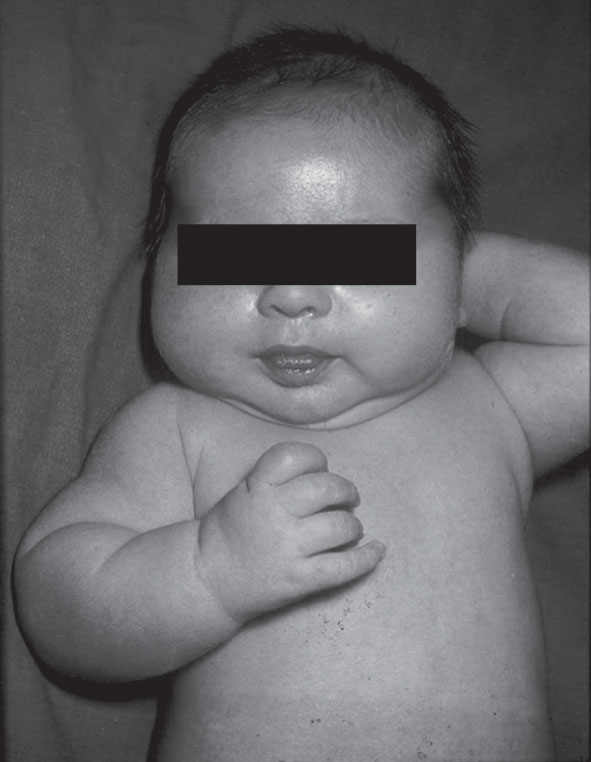
Le fœtus est exposé à un risque de macrosomie (poids > + 2 DS), plus fréquente en cas de mauvais équilibre du diabète en fin de grossesse. Celle-ci est responsable d’une augmentation du risque de complications obstétricales (dystocie des épaules, lésions du plexus brachial, fracture, asphyxie périnatale) (fig. 1.11).
Au cours des premiers jours de vie, le nouveau-né de mère diabétique est exposé à un risque élevé d’hypoglycémie néonatale par hyperinsulinisme, d’hypocalcémie, de polyglobulie et d’ictère. Il peut présenter une cardiomyopathie hypertrophique, parfois responsable d’une insuffisance cardiaque. Enfin, le risque de détresse respiratoire, notamment de MMH, est augmenté.
À long terme, l’enfant est exposé à un risque accru d’obésité et d’intolérance au glucose.
La prise en charge de la grossesse est multidisciplinaire, et impose de la programmer afin d’obtenir une normoglycémie en période périconceptionnelle.
Régime, insulinothérapie (contre-indication des antidiabétiques oraux) et autosurveillance par glycémie capillaire des objectifs glycémiques constituent les points essentiels du traitement maternel.
Diabète gestationnel
Il s’agit d’un état d’intolérance au glucose survenant pendant la grossesse chez une femme sans antécédent de diabète préalablement. Il complique 4 % des grossesses.
Le dépistage (hyperglycémie provoquée par voie orale) est en général proposé entre 24 et 28 SA, parfois plus tôt en cas de facteurs de risque.
Il expose aux mêmes complications qu’un diabète préalable à la grossesse, à l’exclusion des malformations congénitales (sa survenue est postérieure aux étapes d’organogenèse).
La prise en charge est similaire, l’insulinothérapie étant réservée aux échecs du régime exclusif.
Nouveau-né de mère diabétique : risque majoré de malformations, de macrosomie, de complications obstétricales, d’hypoglycémie, d’hypocalcémie, de cardiomyopathie hypertrophique, de polyglobulie et d’ictère.
Tout diabète pendant la grossesse doit faire l’objet d’une prise en charge rigoureuse visant à atteindre le meilleur équilibre glycémique possible.
4
.
4
.
2
-
Herpès génital au cours de la grossesse
Définition et épidémiologie
Un herpès génital maternel doit faire craindre un herpès néonatal, mais ce dernier survient le plus souvent en l’absence d’antécédent, la primo-infection maternelle étant souvent asymptomatique.
L’herpès néonatal est rare mais très grave (risque de séquelles neurosensorielles lourdes, de décès).
Il s’agit d’une infection à HSV2 le plus souvent, dont le mode de contamination le plus fréquent est le contact direct avec les sécrétions cervico-vaginales maternelles pendant l’accouchement (autres modes plus rares : passage transplacentaire in utero, période post-natale).
Le risque de contamination est maximal en cas de lésion maternelle évolutive : primo-infection dans le mois précédant l’accouchement, récurrence dans les 7 jours précédant l’accouchement.
Diagnostic
L’herpès néonatal se présente sous trois formes cliniques principales de gravité croissante : cutanéo-muqueuse, neurologique, et systémique.
Chez un nouveau-né asymptomatique à la naissance, les signes cliniques sont retardés (entre le 5e et le 12e jour de vie) ; l’infection peut se révéler alors que l’enfant est retourné au domicile.
La forme cutanéomuqueuse se traduit par une éruption cutanée vésiculo-pustuleuse, des ulcérations de la muqueuse buccale, et une kérato-conjonctivite.
La forme neurologique est responsable d’un tableau de méningo-encéphalite, avec des troubles du comportement, des convulsions, et une méningite lymphocytaire.
La forme systémique, de gravité extrême, se traduit par un tableau d’infection sévère avec atteinte multiviscérale notamment hépatique, cardiaque, neurologique et cutanée.
Il est impératif d’assurer la preuve d’une suspicion clinique d’herpès génital en cours de grossesse par des examens virologiques (culture).
La constatation en début de travail de lésions évocatrices d’herpès chez la mère doit conduire à des prélèvements chez elle (lésions cervico-vaginales) et chez le nouveau-né (prélèvements oculaires et pharyngés à J2 et J3 de vie) pour détection d’antigènes (immunofluorescence) et/ou culture.
Il en est de même chez le nouveau-né suspect d’atteinte herpétique, chez qui toute lésion cutanéomuqueuse doit être prélevée pour culture. Le diagnostic repose essentiellement sur la mise en évidence du génome viral par PCR (Polymerase Chain Reaction) dans le LCR et le sang, associée au dosage d’interféron-α.
Les sérologies herpétiques ne sont d’aucune utilité.
Prise en charge
En cas de primo-infection maternelle ou de récurrence pendant la grossesse, la prévention de la transmission à l’enfant repose sur un traitement maternel par aciclovir ou valaciclovir, associé une désinfection oculaire chez le nouveau-né (aciclovir en collyre).
Une césarienne est recommandée en cas de lésions herpétiques maternelles au début du travail, et discutée en cas de primo-infection datant de moins de 1 mois ou de récurrence datant de moins de 1 semaine avant l’accouchement. Elle est inutile en cas de rupture des membranes supérieure à 6 heures.
En cas de suspicion d’herpès néonatal, la gravité et les risques élevés de mortalité ou de séquelles neurologiques imposent d’instaurer un traitement précoce par aciclovir IV sans attendre la confirmation virologique.
Si le diagnostic est confirmé par les prélèvements viraux, le traitement par aciclovir IV est poursuivi pendant au moins 14 (formes cutanéomuqueuses) à 21 jours (formes neurologiques et systémiques).
Herpès maternel à risque : primo-infection < 1 mois, récurrence < 1 semaine avant l’accouchement.
Herpès néonatal clinique ou simple suspicion : aciclovir IV en urgence chez le nouveau-né.
11/18