6
-
Epreuve d'effort
L’examen clinique et paraclinique d’un patient atteint d’une affection cardiaque s’effectue le plus souvent chez le sujet au repos. Cependant, le fonctionnement du cœur est profondément modifié par l’effort physique et de nombreuses anomalies ne se démasquent qu’à l’occasion d’un effort. C’est en particulier le cas dans deux pathologies : l’insuffisance coronaire et l’insuffisance cardiaque.
Ceci justifie la réalisation d’explorations fonctionnelles à l’effort. La plus couramment pratiquée de ces explorations est l’épreuve d’effort qui a pour but de tester le comportement cardiaque au cours d’un effort d’intensité croissante.
6
.
1
-
Modalités de réalisation
Le principe est de faire réaliser au sujet un effort d’intensité croissante soit sur une bicyclette ergométrique dont on augmente progressivement la charge du pédalage, soit sur un tapis roulant dont on augmente par paliers la vitesse et la pente.
La surveillance doit être continue et porte sur :
- les données cliniques : tolérance à l’effort, seuil d’apparition d’une douleur thoracique, d’un essoufflement, d’une fatigue musculaire
- la mesure de la pression artérielle toutes les 3 minutes (à chaque changement de palier)
- l’électrocardiogramme qui renseigne sur la fréquence cardiaque, la modification du segment ST , la survenue de troubles du rythme cardiaque
- Parfois la mesure des échanges gazeux (consommation d’oxygène : VO2 max) par pneumotachographe et analyseur de gaz, particulièrement chez les patients souffrant d’une insuffisance cardiaque dans le but d’évaluer objectivement la performance de ces patients à l’effort et d’en stratifier le risque évolutif.
L’épreuve d’effort doit être réalisée en milieu cardiologique, en présence d’un cardiologue et d’une infirmière, à proximité d’une unité de soins intensifs et avec un matériel de réanimation prêt dans la salle d’examen (défibrillateur, matériel de ventilation, etc.).
6
.
2
-
Indications
Les principales indications sont :
6
.
2
.
1
-
Ischémie myocardique
Les indications dans l’ischémie myocardique sont les suivantes :
- diagnostic de l’origine coronaire d’une douleur thoracique (sensibilité : 65% et spécificité : 80%). Dans ce cas, l’épreuve d’effort a une sensibilité optimale si l’effort permet d’atteindre la fréquence cardiaque maximale théorique (FMT = 220-âge ; par exemple pour 70 ans, la FMT = 220-70 soit 150/min)).
- évaluation fonctionnelle après mise en œuvre de mesures thérapeutiques (médicamenteuse ou revascularisation coronaire)
- évaluation fonctionnelle après infarctus du myocarde ; planification d’un programme de réadaptation.
6
.
2
.
2
-
Insuffisance cardiaque
Le but est ici d’évaluer la capacité fonctionnelle de ces patients par la détermination du seuil ventilatoire et la mesure de la consommation en oxygène (VO2 max.).
6
.
3
-
Contre-indications
Les principales contre-indications sont :
6
.
3
.
1
-
Impossibilité de réaliser un effort physique « maximal »
Soit du fait d’une affection broncho-pulmonaire invalidante, soit du fait d’une artérite sévère des membres inférieurs, soit du fait d’un handicap locomoteur.
6
.
3
.
2
-
Risque cardiaque important
Infarctus du myocarde datant de moins de 5 jours, risque syncopal (rétrécissement aortique serré symptomatique, cardiomyopathie obstructive hypertrophique), insuffisance cardiaque décompensée, sténose connue du tronc commun coronaire, arythmie ventriculaire non contrôlée par le traitement médical représentent les contre indications à respecter.
6
.
4
-
Critères d'évaluation
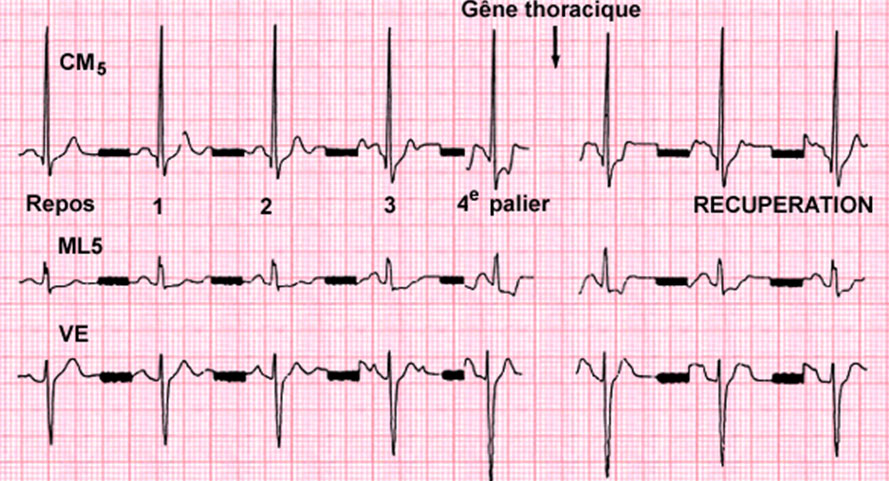
Dans le cadre de la maladie coronaire, le diagnostic positif en faveur d’une ischémie myocardique est la constatation à l’effort d’un sous décalage du segment ST horizontal ou descendant, supérieur à 1mm, durant 0,08 secondes après la fin du complexe QRS (figure ci dessous), accompagné ou non d’angor. On retient aussi comme signes de positivité un sous décalage ascendant de ST supérieur à 1,5 mm, ou un sus décalage de ST transitoire sans onde Q.
Le test est négatif si la fréquence cardiaque atteint 85% de la FMT sans angor ni sous décalage de ST, et litigieux en cas de douleurs thoraciques angineuses sans modification de l’ECG.
Le test est « non diagnostic », s’il reste négatif mais à une fréquence cardiaque insuffisante pour conclure (< 85% de la FMT)
Doivent être également considérés les paramètres suivants :
• le délai d’apparition de la douleur, de la dyspnée et du sous décalage du segment ST
• la durée de l’exercice réalisé
• la charge maximale atteinte
• la pression artérielle au maximum de l’effort et en récupération
• l’apparition de troubles du rythme ou de signes d’insuffisance cardiaque lors de l’effort.
Les critères de mauvais pronostic sont l’apparition de symptômes ou de modifications électriques pour une faible charge d’effort, une chute de la pression artérielle de plus de 10 mm Hg au pic de l’effort, la persistance des symptômes et des modifications de l’électrocardiogramme après l’arrêt de l’effort, et la survenue de troubles du rythme ventriculaire sévères.
9/19