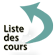3 - Cycle
Le cycle se déroule successivement chez l’homme (phase asexuée chez l’hôte intermédiaire) et chez l’anophèle (phase sexuée chez l’hôte définitif). Chez l’homme le cycle est lui-même divisé en 2 phases :
- la phase hépatique ou pré-érythrocytaire (= exo-érythrocytaire) : elle correspond à la phase d’incubation, cliniquement asymptomatique.
- la phase sanguine ou érythrocytaire : elle correspond à la phase clinique de la maladie.
3 . 1 - Chez l'homme
- Schizogonie pré-érythrocytaire
Les sporozoïtes inoculés par l’anophèle femelle lors de son repas sanguin restent pendant une trentaine de minutes maximum dans la peau, la lymphe et le sang. Beaucoup sont détruits par les macrophages mais certains parviennent à gagner les hépatocytes. Ils se transforment en schizontes pré-érythrocytaires ou « corps bleus » (formes multinucléées) qui, après 7 à 15 jours de maturation, éclatent et libèrent des milliers de mérozoïtes dans le sang (10 000 à 30 000 mérozoïtes en fonction des espèces). La schizogonie hépatique est unique dans le cycle, la cellule hépatique ne pouvant être infectée que par des sporozoïtes.
Dans les infections à P. vivax et P. ovale, certains sporozoïtes intra-hépatiques restent quiescent (hypnozoïtes) et sont responsables d’une schizogonie hépatique retardée, qui entraîne la libération dans le sang de mérozoïtes plusieurs mois après la piqûre du moustique, expliquant ainsi les reviviscences tardives observées avec ces deux espèces. Les hypnozoïtes n’existent pas dans l’infection à P. falciparum (pas de rechute) et ils n’ont pas été mis en évidence non plus dans l’infection à P. malariae, malgré l’existence de rechutes tardives, ni-semble-t-il pour P. knowlesi.
- Schizogonie érythrocytaire
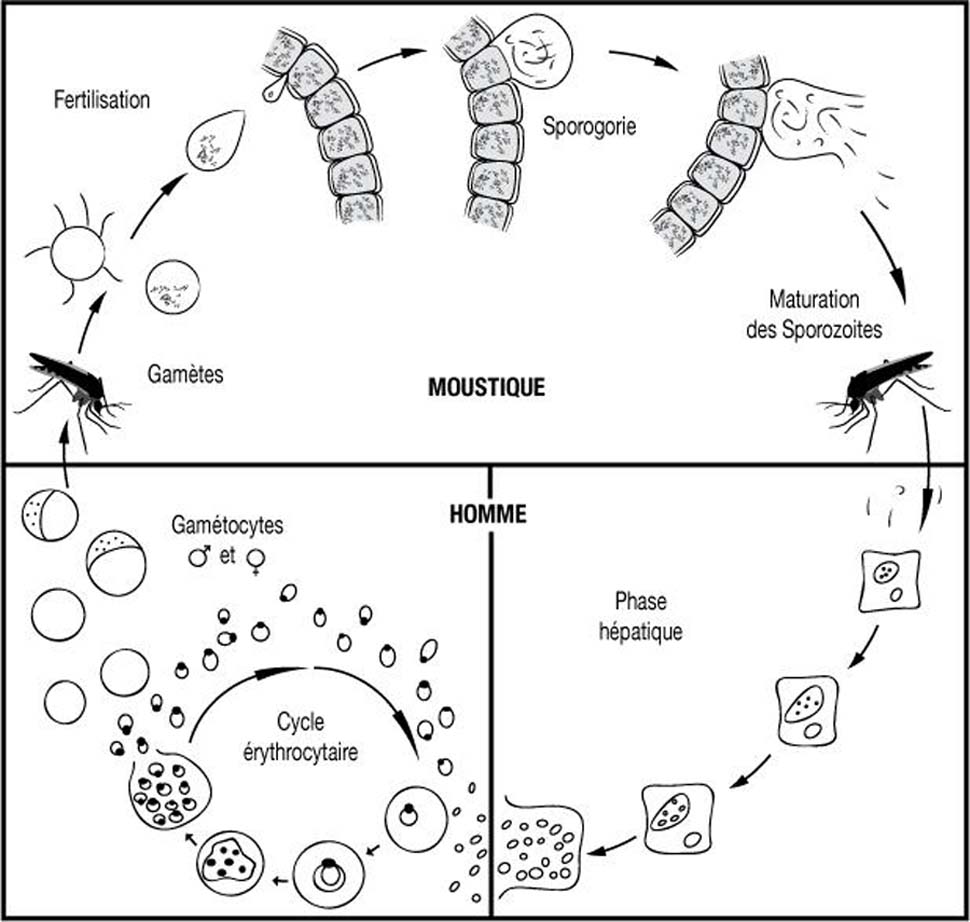
Très rapidement les mérozoïtes pénètrent dans les globules rouges. La pénétration du mérozoïte dans l’érythrocyte et sa maturation en trophozoïte puis en schizonte prend 24, 48 ou 72 heures (en fonction de l’espèce) et conduit à la destruction du globule rouge hôte et à la libération de 8 à 32 nouveaux mérozoïtes. Ces mérozoïtes pénètrent dans de nouveaux globules rouges et débutent un nouveau cycle de réplication. Cette partie du cycle correspond à la phase clinique : la parasitémie s’élève, le sujet devient fébrile, c’est l’accès palustre. En l’absence de traitement, tous les parasites évoluent progressivement au même rythme (on dit qu’ils deviennent synchrones), tous les schizontes érythrocytaires arrivent à maturation au même moment, entraînant la destruction d’un grand nombre de globules rouges de manière périodique, toutes les 24 heures (pour P. knowlesi), 48 heures (fièvre tierce de P. falciparum, P. vivax ou P. ovale) ou toutes les 72 heures (fièvre quarte de P. malariae). En pratique on observe que la fièvre de tierce due à P. falciparum est rarement synchrone.
Après un certain nombre de cycles érythrocytaires, certains mérozoïtes subissent une maturation d’une dizaine de jours, accompagnée d’une différenciation sexuée : ils se transforment en gamétocytes à potentiel mâle ou femelle, qui vont rester en circulation dans le sang pendant 10 à 15 jours.
3 . 2 - Chez l'anophèle femelle
Les gamétocytes, ingérés par le moustique lors d’un repas sanguin sur un sujet infecté, se transforment en gamètes mâles et femelles qui fusionnent en un œuf libre, mobile appelé ookinète. Cet ookinète quitte la lumière du tube digestif, se fixe ensuite à la paroi externe de l’estomac et se transforme en oocyste. Les cellules parasitaires se multiplient à l’intérieur de cet oocyste, produisant des centaines de sporozoïtes qui migrent ensuite vers les glandes salivaires du moustique. Ces sporozoïtes sont les formes infectantes prêtes à être inoculées avec la salive du moustique, lors d’un repas sanguin sur un hôte vertébré. La durée du développement sporogonique des Plasmodium varie en fonction des conditions climatiques : entre 9 et 20 jours pour P. falciparum (entre, respectivement, 30°C et 20°C), un peu plus rapide pour P. vivax à températures équivalentes, plus long pour P. malariae.
3 . 3 - Modalités de transmission
La connaissance du cycle du paludisme permet de comprendre les modalités de transmission de la maladie. Le paludisme est transmis, pendant la nuit, par la piqûre d’un moustique, l’anophèle femelle.
La phase sanguine du cycle rend possible d’autres modes de contamination : transmission congénitale, transfusionnelle, par greffe d’organe ou transmission accidentelle chez des personnels de santé manipulant du sang contaminé. En pratique ces transmissions sont tout à fait exceptionnelles et n’influencent pas l’épidémiologie.