- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Quelle est la stratégie diagnostique devant la découverte d'un nodule du sein ?
- 2 - Comment un clinicien doit lire un compte-rendu anatomopathologique ?
- 3 - Attitude thérapeutique et suivi en cas de lésion bénigne du sein
- 4 - Conduite à tenir en cas d'écoulement mamelonnaire
- 5 - Conduite à tenir en cas de mastopathie fibrokystique
- 6 - Conduite à tenir devant une mastopathie à risque
- 7 - Conduite à tenir devant une lésion infraclinique
- 8 - Quelles sont les circonstances de diagnostic d'un cancer du sein ?
- 9 - Quelle est la stratégie diagnostique ?
- 10 - Quels sont les résultats des explorations devant un nodule en cas de cancer du sein ?
- 11 - Quelle est la stratégie thérapeutique en cas de cancer du sein ?
- 12 - Comment réaliser la surveillance d'une femme ayant eu un cancer du sein ?
- 13 - Épidémiologie analytique et dépistage mammographique
- 14 - Bibliographie
- Points essentiels
-
Version PDF

-
Contenu
- Evaluations
- Annexes
3 - Attitude thérapeutique et suivi en cas de lésion bénigne du sein
3 . 1 - Adénofibrome
Clinique
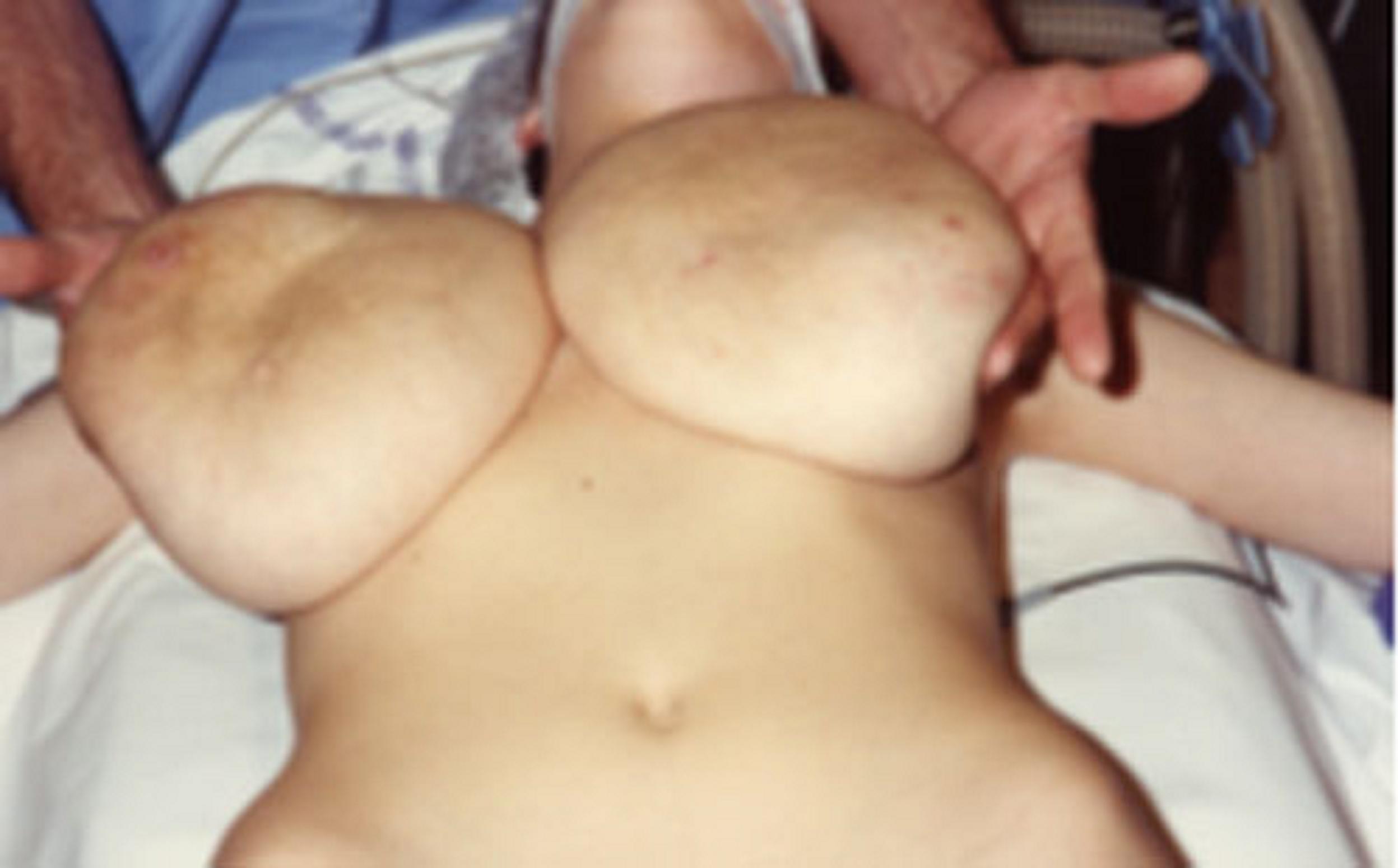
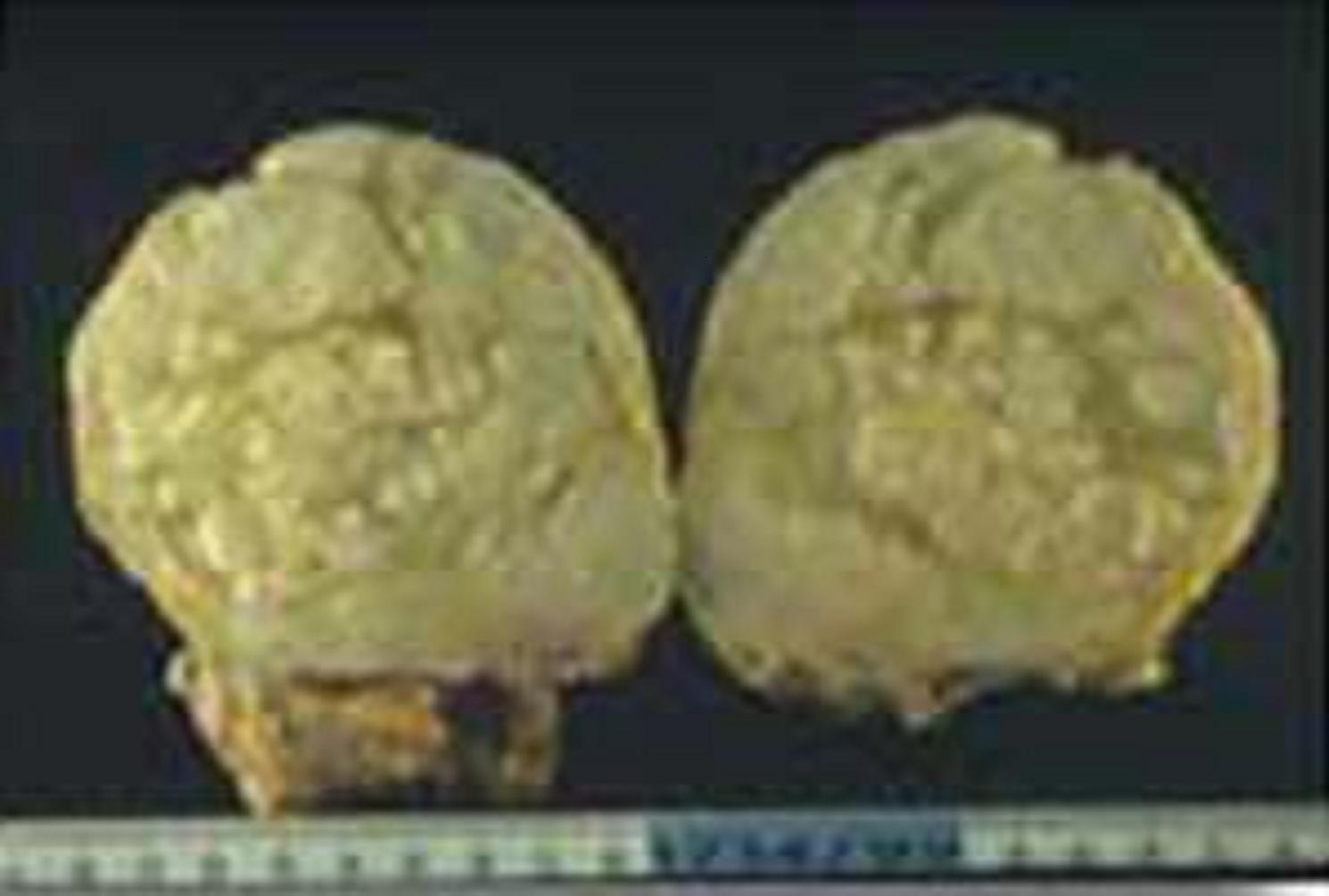
Tuméfaction unique (ou multiple soit d'emblée soit plus tard) chez une patiente jeune (20 à 30 ans) ayant tous les critères de la bénignité :
- bien limitée,
- élastique,
- mobile par rapport à la peau et au reste de la glande mammaire
- isolée : sans adénopathieDéfinitionÉtat pathologique d'un ganglion lymphatique dont l'inflammation peut avoir plusieurs origines étiologiques. Il s'agit de l'hypertrophie d'un ganglion lymphatique. ni signes cutanés.
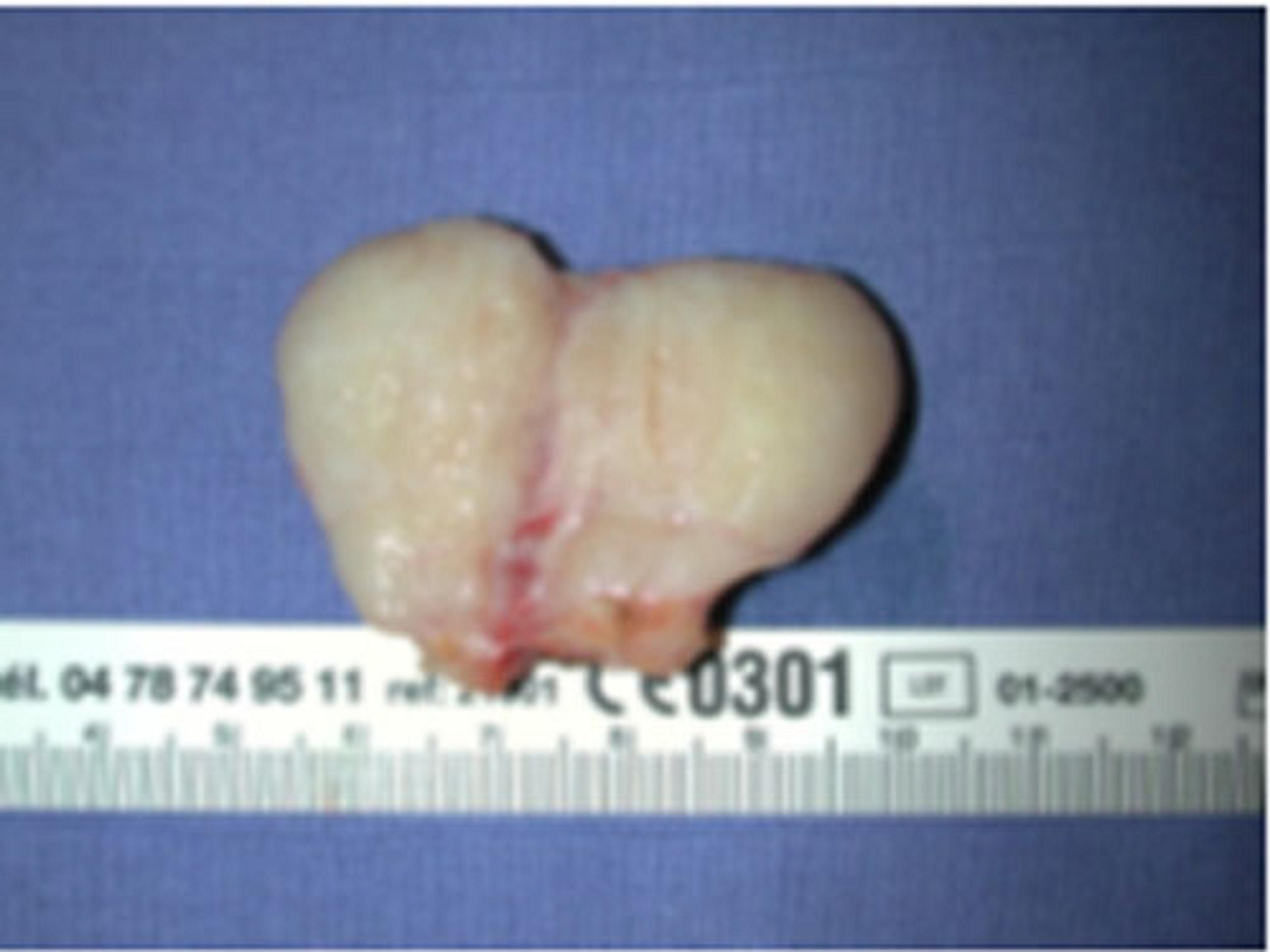
L'anatomie pathologique de l'adénofibrome présente une prolifération mixte épithéliale et conjonctive équilibrée.
Pièce opératoire d'un adénofibrome
Radiologiquement : La radiologie décrit :
- une opacité homogène à bords réguliers refoulant le tissu mammaire voisin (avec liseré clair de sécurité) ;
- des macrocalcifications témoignent d'un adénofibrome vieilli.
Échographie :
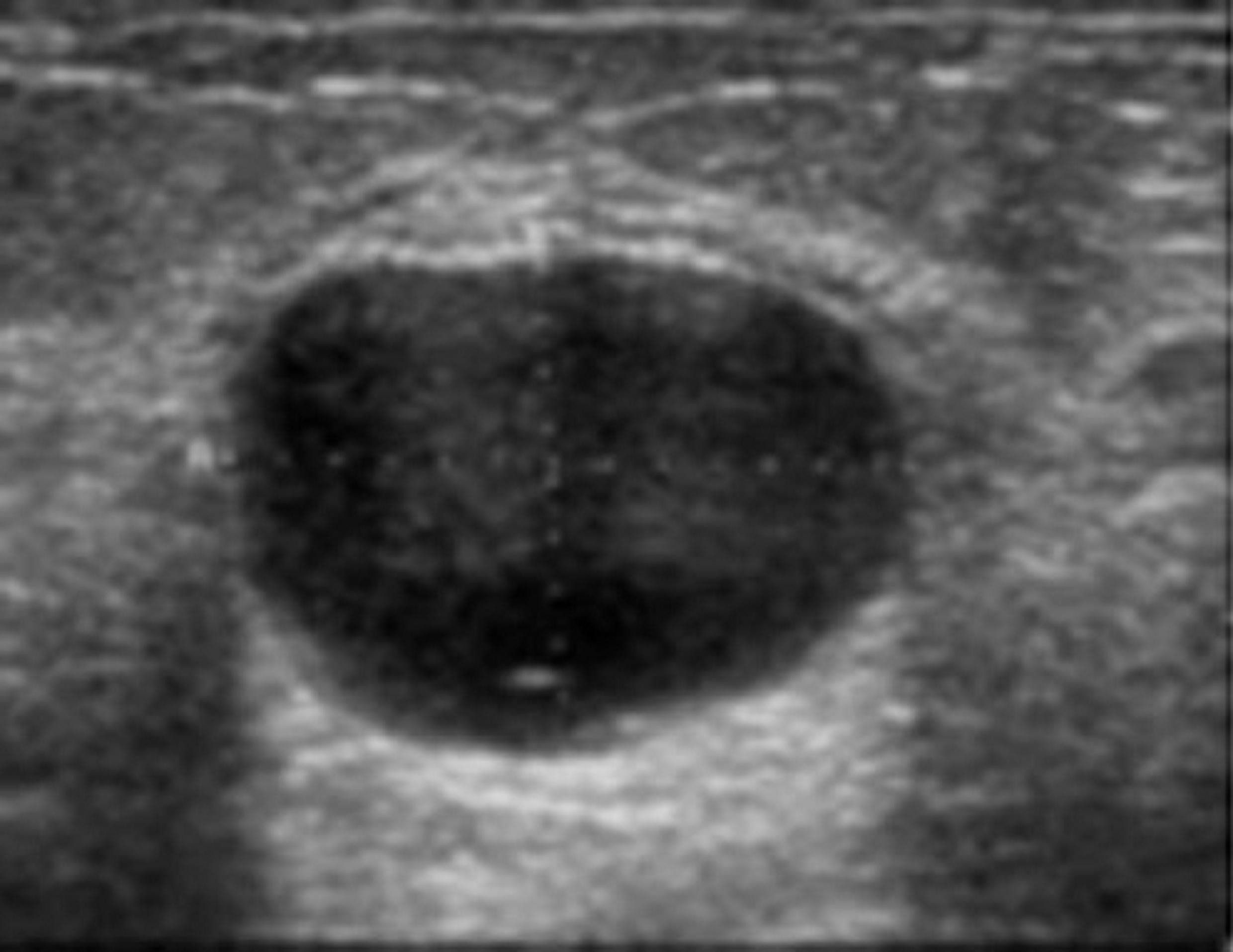
L'échographie d'un adénofibrome montre
une lacune hypoéchogène régulière :
- bien limitée,
- homogène,
- à grand axe parallèle,
- à la peau refoulant doucement les tissus voisins.
L'échographie est très utile chez la femme jeune dont les seins sont denses.
Conduite à tenir
- Les traitements médicaux sont décevants (traitements progestatifDéfinitionHormone d'action similaire à la progestérone. Pour être considérée comme progestative, une molécule doit avoir les effets suivants en expérimentation : effet lutéomimétique (test de Clauberg) : différenciation sécrétoire sur une muqueuse utérine correctement préparée par les œstrogènes ; effet progestagène : maintien de la gestation malgré ablation du corps jaune de l'ovaire.s voire même chimiothérapie),
- Les indications opératoires se limitent, avec les progrès du diagnostic non sanglant :
- à l'adénofibrome qui ne fait pas sa preuve,
- à la douleur,
- à son évolutivité,
- au préjudice esthétique,
- au souhait de la patiente.
- En l'absence d'intervention : on effectue une surveillance clinique annuelle en s'aidant d'une échographie chez la femme jeune.
- On proposera d'autant plus facilement un cytoponctionDéfinitionPrélèvement (ponction) effectué à l'aiguille fine pour analyse au microscope des cellules obtenues. voire une microbiopsie que le diagnostic est à confirmer (+++ femme > 30 ans, contexte à risque).
- Le risque de dégénérescence des AF est faible (1/10 000) mais certains AF constituent des marqueurs de risque de cancer du sein et imposent une surveillance mammaire :
3 . 2 - Tumeur phyllode
Ce sont des tumeurs mixtes fibroépithéliales particulières par le déséquilibre des deux composants en faveur du tissu conjonctif.
Clinique
La tumeur est :
- de survenue plus tardive que les AF : 45 ans,
- de croissance plus rapide,
- une tumeur de taille parfois importante, avec certaines zones molles (par nécrose tumorale).
Mammographie : aspect superposable aux AF.
Échographie :
- masse ovoïde,
- hypoéchogène,
- avec possibilité de contenu hétérogène.
Cyto/histologie :
- Cytologie difficile pouvant parfois permettre de suspecter le diagnostic.
- Histologie : diagnostic et pronostic apprécié sur :
- la fréquence des mitoses,
- le caractère infiltrant en périphérie des lésions,
- les atypies cellulaires,
- le degré de cellularité de la composante fibreuse.
- ainsi on décrit des tumeurs phyllodesDéfinitionTumeur phyllode ou cystosarcoma phyllodes : Néoplasme à croissance rapide qui se forme à partir des cellules stromatiques périductales du sein. La tumeur phyllode est rare et représente moins de 1 % des tumeurs du sein. Elle est généralement bénigne mais éventuellement maligne dans environ 10 % des cas. de grade I à IV (= sarcomeDéfinitionTumeur maligne se développant aux dépens du tissu conjonctif (tissu de soutien présent dans l'organisme), possédant la caractéristique d'être composée de cellules en prolifération (multiplication) très active et ne donnant naissance qu'à des éléments qui ne sont pas complètement développés, à l'image du tissu embryonnaire. Les sarcomes représentent environ 2 % de l'ensemble des cancers. Ils surviennent essentiellement chez les sujets jeunes et chez les enfants. Leur principale caractéristique est leur facilité à envahir les tissus environnants mais également à disséminer loin de la tumeur primitive sous forme métastases. Ils évoluent rapidement et on en distingue 2 types, selon qu'ils se développent sur le tissu conjonctif commun ou dans le tissu spécialisé. Les sarcomes du tissu conjonctif commun se développent aux dépens des tissus de soutien, ce sont les fibrosarcomes et les histiocytofibromes malins. On rencontre cette variété de tumeur le plus souvent au niveau des membres, dans la peau et le péritoine. phyllode).
Évolution
: 2 risques majeurs :
-
Récidive : 14 % des cas
- corrélée au grade initial de la tumeur et au caractère incomplet de la résection,
- tendance à se faire sur un mode histologique plus agressif,
- surtout les 3 premières années.
-
Métastases :
- par voie hématogène,
- surtout poumons (60 %),
- d'autant plus que la tumeur initiale est agressive et récidivante.
Traitement :
- Repose sur l'exérèse large en se donnant une marge de sécurité,
- Surveillance clinique, mammographique et échographique,
- Nécessaire pendant 5 ans.
3 . 3 - Hamartome
Cliniquement :
L'hamartome est une lésion mollasse parfois de fort volume sans signes associés.
Mammographie et échographie :
- Lésion régulière bien limitée,
- de même aspect / tonalité que le reste du sein.
Anatomie pathologie :
Il s'agit d'un sein dans le sein.
3 . 4 - Cytostéatonécrose
Cliniquement :
La cytostéatonécroseDéfinitionDestruction de la graisse, ou plus exactement du tissu adipeux et des adipocytes qu'il contient. Les graisses sont saponifiées et les produits ainsi libérés provoquent une intervention massive des macrocytes qui détruisent les adipocytes. L'une des principales causes de cette affection est la pancréatite aiguë hémorragique. La cytostéatonécrose se rencontre aussi dans les tissus adipeux du sein. Il existe une forme de cytostéatonécrose qui affecte les graisses des tissus sous-cutanés du nouveau-né. Les facteurs responsables seraient le froid, l'hypoxie et les éventuels traumatismes obstétricaux. Dans tous les cas, la guérison est spontanée au bout de quelques semaines. est une lésion apparaissant après un traumatisme du sein (accident ou chirurgie radiothérapie) :
- avec une masse plus ou moins dure,
- avec une possibilité de signes inflammatoires en regard,
- dans un contexte étiologique de traumatisme (chirurgie, choc).
Radiologiquement : La radiologie montre une opacité mal systématisée avec microcalcifications,
Souvent le diagnostic est opératoire :
- coque fibreuse,
- contenant à l'ouverture un liquide butyreuxDéfinitionQui a l'apparence du beurre.,
- par nécrose traumatique des tissus fibreux et adipeux mammaires.
4/15