- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - La consultation gynécologique
- 2 - L'examen clinique
- 3 - L'examen général
- 4 - L'examen sénologique
- 5 - Les examens complémentaires en gynécologie
-
6 - Les examens cytohistologiques
-
6.1 - Les Frottis Cervico-Vaginaux (FCV)
- 6 . 1 . 1 - La technique
- 6 . 1 . 2 - Le prélèvement vaginal
- 6 . 1 . 3 - L'exocol
- 6 . 1 . 4 - L'endocol
- 6 . 1 . 5 - Indications, contre-indications
- 6 . 1 . 6 - Les résultats du frottis
- 6 . 1 . 7 - L'interprétation cytologique du frottis
- 6 . 1 . 8 - Résultats des frottis tels qu'ils doivent être rendus (recommandations ANAES)
- 6 . 1 . 9 - Diagnostic
- 6.2 - Les biopsies
-
6.1 - Les Frottis Cervico-Vaginaux (FCV)
- 7 - Les examens endoscopiques
-
8 - Les examens radiologiques
- 8.1 - L'hystérosalpingographie
- 8.2 - Le scanner pelvien
- 8.3 - L'imagerie par résonance magnétique nucléaire
- 8.4 - L'échographie
- 9 - Les dosages hormonaux
- 10 - Les examens complémentaires en sénologie
- 11 - La poursuite des investigations
- 12 - Les techniques interventionnelles non-chirurgicale
- 13 - Bibliographie
-
Version PDF

-
Contenu
- Annexes
7 - Les examens endoscopiques
Les examens endoscopiques ont connu en gynécologie le même essor que dans les autres spécialités ; ceci essentiellement grâce aux développements technologiques qui permettent l'exploration de toutes les cavités de l'organisme à l'aide d'endoscopes souples ou rigides, couplés à des caméras et des moniteurs de télévision, rendant la visualisation et le travail bien plus facile pour l'opérateur.
7 . 1 - La vulvoscopie
C'est la visualisation de la région vulvaire à l'aide d'une loupe binoculaire grossissante. Ceci permet de mieux repérer les lésions de petites tailles et d'orienter de manière optimale les éventuelles biopsies. Cet examen reste cependant peu employé en pratique quotidienne.
7 . 2 - La colposcopie
7 . 2 . 1 - Définition
C'est l'étude de la muqueuse cervicale grâce à une loupe binoculaire grossissant 10 fois.
7 . 2 . 2 - Technique
L'examen ne nécessite aucune anesthésie, le col doit être nettoyé avant l'examen. Une imprégnation d'acide acétique permet de repérer les zones acidophiles suspectes. Une imprégnation de Lugol permet ensuite de localiser les lésions à biopsier. Il existe tout une séméiologie colposcopique décrite qui permet à un opérateur entraîné de présumer avec une bonne corrélation des résultats histologiques.
7 . 2 . 3 - Indications
Son intérêt essentiel est le repérage des zones suspectes permettant de guider la biopsie. Examen sans danger, mais nécessitant une grande habitude, la colposcopie a une grande importance dans le dépistage et le diagnostic précoces des cancers du col. Pour être utile la colposcopie doit permettre de bien visualiser la zone de jonction squamo-cylindrique ; si cette dernière n'est pas bien vue, la colposcopie doit être considérée comme non satisfaisante.
7 . 3 - L'hystéroscopie
7 . 3 . 1 - Définition
L'hystéroscopieDéfinitionExamen permettant de visualiser directement la cavité utérine (l'intérieur de l'utérus) à l'aide d'un appareil optique appelé hystéroscope. On peut ainsi explorer le canal cervical, la cavité utérine et sa muqueuse, l'endomètre, et l'origine des trompes (les ostiums uterinums). Par défaut, le mot « hystéroscopie », sans autre précision, sous-entend l'hystéroscopie diagnostique. Lorsque cette méthode est utilisée pour pratiquer dans le même temps une intervention chirurgicale dans l'utérus, on parle alors de « chirurgie hystéroscopique ». est l'exploration endoscopique de la cavité utérine réalisée grâce à un hystéroscopeDéfinitionAppareil optique, ou endoscope, permettant la réalisation d'une hystéroscopie, c'est-à-dire l'exploration de la paroi interne du corps et du col de l'utérus (endomètre) et de l'origine des trompes. L'hystéroscope est composé d'un tube, souple ou rigide selon les cas, mesurant seulement quelques millimètres de diamètre, muni d'une fibre optique et d'une source lumineuse. Certains sont munis d'une caméra et de pinces. relié à une source de lumière froide. Il existe plusieurs types d'hystéroscopie (HSC). Cet examen peut être réalisé dans un but diagnostique, on se contente de visualiser l'intérieur de la cavité utérine, aucune anesthésie n'est nécessaire. L'HSC peut également permettre des gestes chirurgicaux, il s'agit alors de l'hystéroscopie opératoire qui est habituellement réalisée sous anesthésie générale et que nous n'envisagerons pas dans ce cours.
Hystéroscope diagnostique rigide
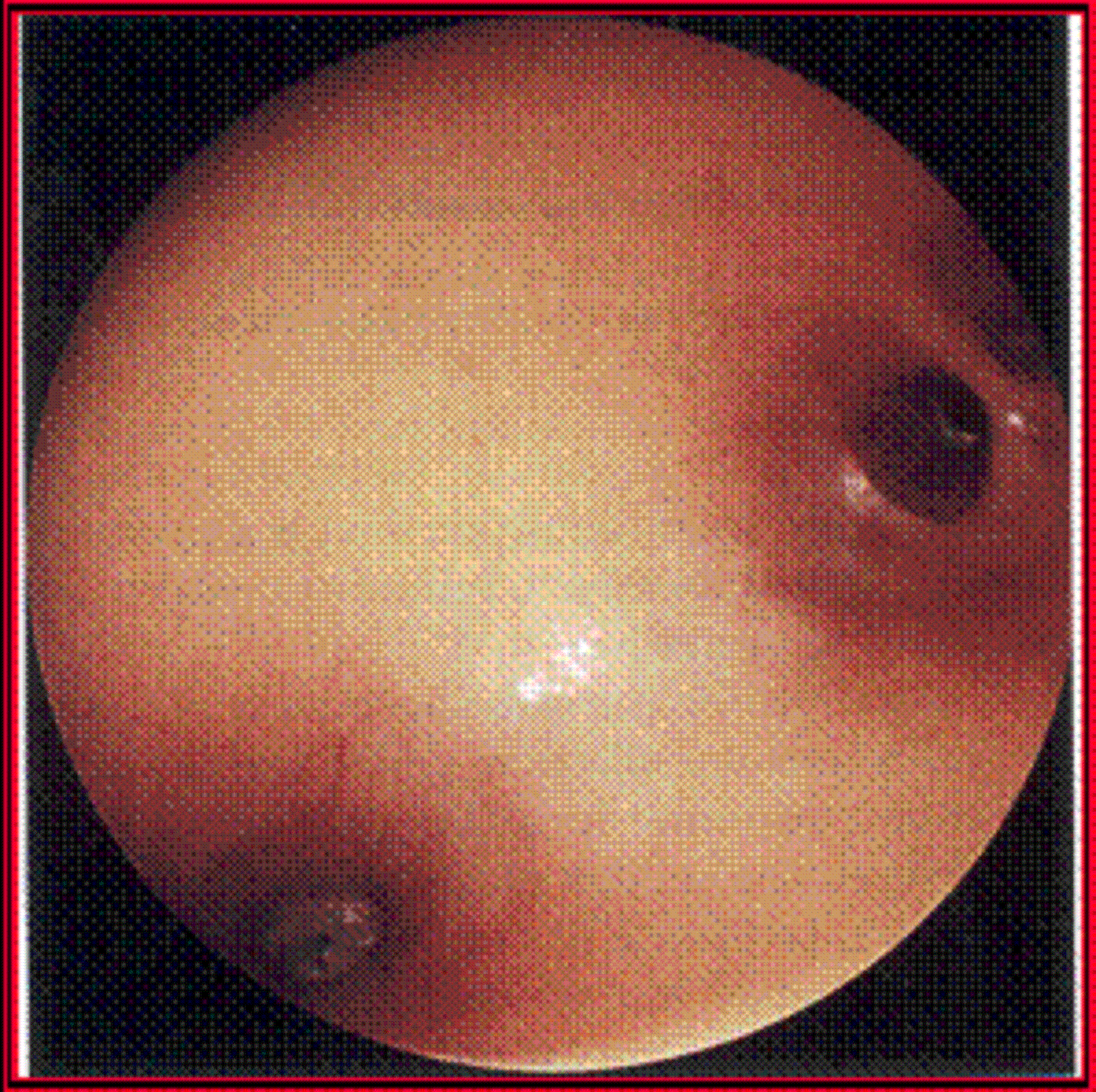
Aspect hystéroscopique d'un utérus normal
7 . 3 . 2 - Technique
L'HSC doit être réalisée en période pré-ovulatoire, du 8 au 14e jour du cycle chez la femme en période d'activité génitale. Chez la femme ménopausée, il est préférable de prescrire avant l'examen des œstrogènes à faible dose par voie générale, de manière à obtenir une ouverture du canal cervical et réaliser facilement cet examen en ambulatoire.
Il existe des hystéroscopes rigides et des hystéroscopes souples (fibroscopesDéfinitionFibroscope ou flexoscope : Variété d'endoscope appelé conduisant les rayons lumineux par un faisceau de fibres optiques souples. Le fibroscope permet d'explorer de façon très complète (par vision directe, photographie, cinématographie, télévision), et la réalisation de prélèvements par biopsie.). Le calibre est compris entre 2,5 et 5,2 mm. La source de lumière froide est identique à celle utilisée en cœlioscopie.
Après badigeonnage du col avec une solution aseptique, le col est saisi avec une pince de Pozzi. La préhension du col n'est pas nécessaire avec le fibroscope souple. L'introduction de l'hystéroscope doit être douce et progressive. En ambulatoire, la distension de la cavité utérine doit être obtenue avec du sérum physiologique. En cas d'utilisation de CO2 pour distendre l'utérus sous AG, l'appareil d'insufflation doit être à débit contrôlé et réglable. L'endocol s'entrouvre devant l'extrémité de l'optique de l'hystéroscope qui doit progresser de façon douce et régulière. Le passage de l'orifice interne du col demande parfois beaucoup de patience. L'introduction de l'hystéroscope doit être atraumatique et l'appareil doit suivre les méandres du canal endocervical. Lorsque l'endocol est franchi, l'hystéroscope pénètre dans la cavité utérine dont l'exploration peut commencer. Les faces, les bords, le fond, les ostiaDéfinitionOstium (pluriel : ostia) : Ouverture ou court canal vers une cavité ou qui permet la communication entre deux cavités. tubaires sont ainsi successivement examinés. Des prélèvements peuvent être réalisés. L'examen se termine par l'exploration rétrograde de la cavité de l'endocol et du canal cervical.
7 . 3 . 3 - Incidents et accidents
7 . 3 . 3 . 1 - L'orifice interne du col ne peut être franchi
Ceci est plus fréquent chez la femme ménopausée. Il est possible sous anesthésie locale de pratiquer une dilatation douce du col avec des bougies gommes de 2 à 5 mm.
7 . 3 . 3 . 2 - La fausse route
Elle est liée à la non-observance des différents temps de la procédure. Il est indispensable de prendre du recul avec l'endoscope et l'on peut en général retrouver l'orifice cervical interne. Si la fausse route est importante avec un saignement, il est préférable d'interrompre la procédure.
7 . 3 . 3 . 3 - L'hémorragie
Liée à un traumatisme de la muqueuse avec la pointe biseautée de l'endoscope. Il faut nettoyer l'endoscope, mais si le saignement est trop important il faut interrompre la procédure.
7 . 3 . 3 . 4 - L'embolie gazeuse
Les quelques accidents d'embolie gazeuseDéfinitionFormation de bulles d'airs dans les vaisseaux sanguins de l'organisme. décrits ont été observés après HSC sous anesthésie générale avec distension au CO2 de la cavité utérine. Elle ne doit pas exister avec les appareils modernes de surveillance de la pression qui ne doivent pas dépasser 100 ml/min de débit de perfusion du CO2.
7 . 3 . 4 - Les images normales
En période d'activité génitale, l'endomètre est de teinte orange, mince, régulier en première partie de cycle. Il s'épaissit après l'ovulation et prend un aspect irrégulier, frangé en période prémenstruelle. Les orifices glandulaires sont visibles dès la phase proliférative sous la forme de petits points blancs. Les orifices tubaires présentent des mouvements contractiles traduisant une dynamique satisfaisante. En période post-ménopausique, la muqueuse est atrophique au point d'épouser le relief du myomètreDéfinitionCouche musculeuse interne de la paroi utérine. (voir myomètre).
7 . 3 . 5 - Les indications
Les indications de l'HSC se sont élargies très rapidement du fait de son innocuité par rapport à l'HSG, dont elle recouvre la plupart des indications. L'HSC permet d'explorer la muqueuse endométrialeDéfinitionMuqueuse de l'endomètre formée d'un épithélium prismatique unistratifié comportant trois types cellulaires : des cellules sécrétantes (sécrétion de glycogène), des cellules ciliées et des cellules basales, ainsi qu'un tissu conjonctif riche en cellules, contenant les glandes utérines. et la cavité utérine et de guider d'éventuelles biopsies. Ces meilleures indications sont :
- les troubles hémorragiques du cycle menstruel ou post-ménopausiques,
- les bilans d'infertilité,
- les bilans d'avortements à répétition.
7 . 3 . 6 - Les contre-indications
La principale contre-indication à l'HSC diagnostique est l'hémorragie abondante qui rend l'examen ininterprétable. La grossesse est une contre-indication ainsi que les infections utérines ou annexielles en cours.
7 . 4 - La cœlioscopie
7 . 4 . 1 - Définition
La cœlioscopie est l'exploration endoscopique de la cavité abdomino-pelvienne, préalablement distendue par un pneumopéritoineDéfinitionEntrée d'air ou de gaz dans la cavité de l'abdomen. Dans le cas du « pneumopéritoine gynécologique », cet air permet d'intervenir sur l'utérus, les trompes ou les ovaires. artificiel. La C n'est pas un geste anodin, elle est réalisée habituellement sous anesthésie générale, et doit être pratiquée par un chirurgien capable de réaliser une laparotomieDéfinitionActe chirurgical consistant en l'ouverture de l'abdomen par une incision laissant le passage direct à d'autres actes chirurgicaux sur les organes abdominaux et pelviens. La laparotomie est une voie d'abord chirurgicale. Différentes incisions sont possibles. La plus courante est une ouverture allant du pubis au bord inférieur du sternum (appelée laparotomie médiane xyphopubienne). Dans le cadre de certaines interventions en chirurgie gynécologique, notamment les césariennes, la laparotomie est horizontale et très basse, à la limite des poils pubiens. Elle est nommée « incision de Pfannenstiel ». rendue nécessaire par une découverte per-opératoire ou par une complication iatrogèneDéfinitionIatrogénie ou iatrogénèse : aggravation de la pathologie traitée ou apparition d'une nouvelle maladie, d'un état, d'un effet secondaire, etc., provoquée par un traitement médical, prescrit par un médecin ou par d'autres professionnels de la santé (par exemple un pharmacien)..
C'est un examen essentiel, qui a connu ces dernières années un essor très important grâce aux progrès technologiques en matière de lumière froide, de contrôle du pneumopéritoine, et de toute l'instrumentation. Comme l'HSC, la C peut être réalisée à titre diagnostique ou à titre chirurgical, nous nous limiterons dans ce cours à la cœlioscopie diagnostique.
7 . 4 . 2 - Technique de la cœlioscopie
7 . 4 . 2 . 1 - L'anesthésie
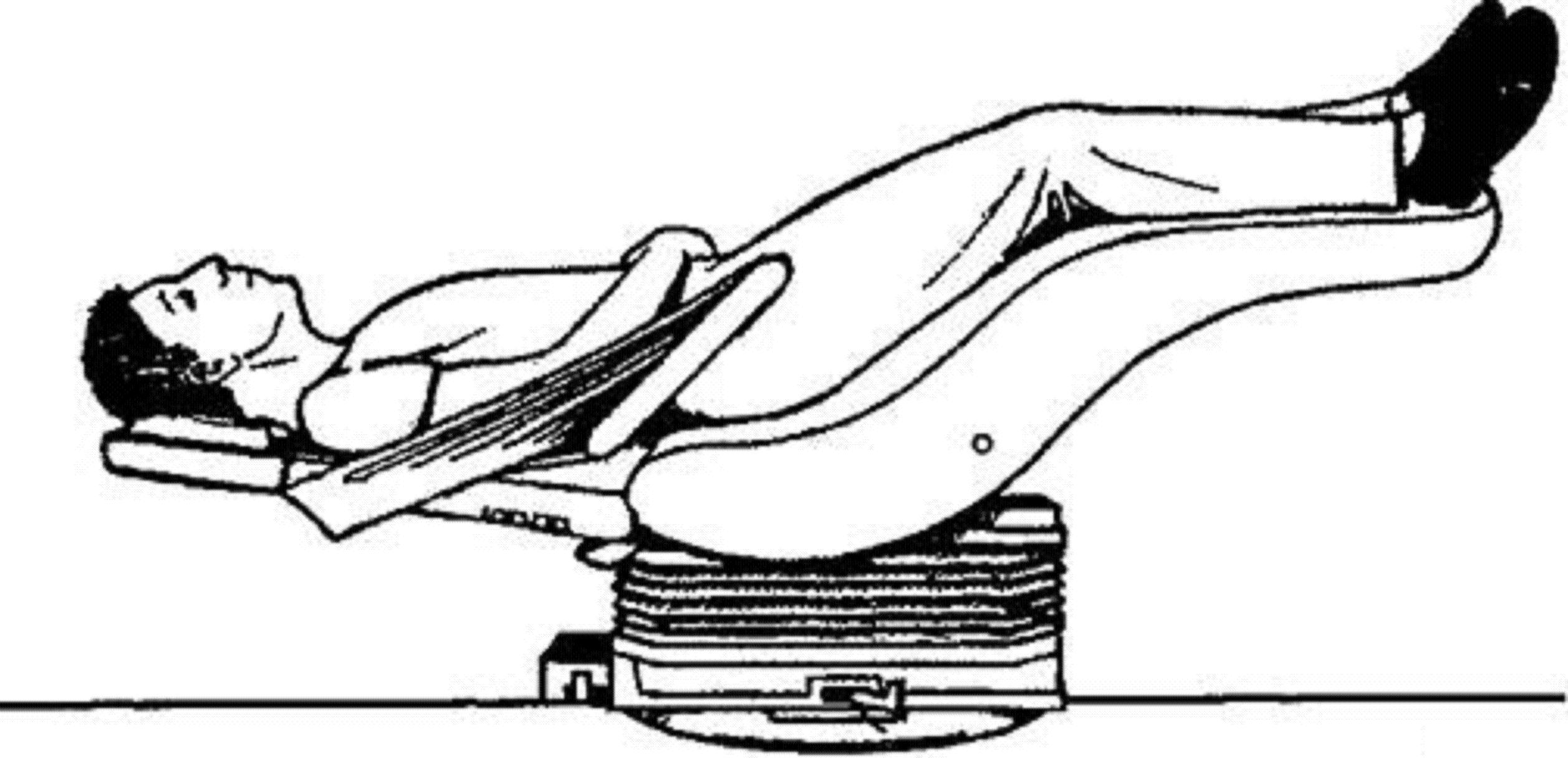
La C se pratique sous anesthésie générale avec intubation car le pneumopéritoine et la position de TrendelenburgDéfinitionPosition de Trendelenburg ou position dorsosacrée déclive : Position d'un malade couché sur le dos et dont la tête est placée plus bas que les pieds. Cette position est fréquemment utilisée en chirurgie, notamment digestive et gynécologique, afin de dégager le pelvis des anses intestinales, et en radiologie. En chirurgie gynécologique, cette position est systématiquement utilisée en cas de cœlioscopie, après la réalisation du pneumopéritoine (insufflation de gaz dans la cavité péritonéale) et la pose du cœlioscope. de la patiente peuvent entraîner des troubles hémodynamiques graves.
Position de Trendelenburg
7 . 4 . 2 . 2 - La technique
La patiente est installée sous anesthésie en Trendelenburg, on crée un pneumopéritoine : plusieurs points d'insufflation peuvent être utilisés (cf. tableau ci-après) :
- En sous-ombilical : c'est le point classique,
- En sus-ombilical : ce point est préféré par de nombreuses équipes car le péritoine y est adhérent à l'aponévroseDéfinitionMembrane fibreuse enveloppant les muscles et constituant une séparation entre eux. Ce n'est pas une enveloppe mais un lien entre les structures auxquelles elle est liée. Elle permet ainsi la constitution d'un corps. Les aponévroses servent aussi à délimiter des compartiments (ou loges) dans l'organisme (on parle alors en général de septum). musculaire, rendant le risque d'insufflation extra-péritonéal minime,
- En sous-costal gauche : cette voie est conseillée à chaque fois qu'il existe des risques d'adhérence sur la ligne médiane.
Recommandations sur « la voie d'abord initiale en cœlioscopie gynécologique » (Conférence d'experts de Poitiers, 1999)
 Pierre F, Chapron C, Deshayes M, Madelenat P, Magnin G, Querleu D., La voie d'abord initiale en cœliochirurgie gynécologique. Journal de Gynécologie Obstétrique et Biologie de la Reproduction. 2000 Feb;29(1):8.
Pierre F, Chapron C, Deshayes M, Madelenat P, Magnin G, Querleu D., La voie d'abord initiale en cœliochirurgie gynécologique. Journal de Gynécologie Obstétrique et Biologie de la Reproduction. 2000 Feb;29(1):8.
 Société de Chirurgie Gynécologique et Pelvienne (SCGP). La voie d'abord initiale en cœliochirurgie gynécologique. Sous l'égide de la Société Française d'Endoscopie Gynécologique, de la Société Internationale Francophone de Chirurgie Pelvienne, du Collège National des Gynécologues-Obstétriciens Français. Poitiers: Conférence d'experts; 1999 Sept 24.
Société de Chirurgie Gynécologique et Pelvienne (SCGP). La voie d'abord initiale en cœliochirurgie gynécologique. Sous l'égide de la Société Française d'Endoscopie Gynécologique, de la Société Internationale Francophone de Chirurgie Pelvienne, du Collège National des Gynécologues-Obstétriciens Français. Poitiers: Conférence d'experts; 1999 Sept 24.
Après la création d'un pneumopéritoine d'environ 2 litres, on introduit un premier de trocart le plus souvent de 10 mm soit à travers la paroi, à l'aveugle, soit après une « open cœlioscopie ». L'insufflation est contrôlée par un manomètre et le gaz utilisé est le CO2, il est habituel de travailler à moins de 10 mm de Hg de pression intra-abdominale, pour minimiser le risque d'embolie gazeuse.
L'exploration commence dès l'introduction de l'optique, il est souvent nécessaire d'introduire un deuxième trocart qui va permettre de passer un deuxième instrument dans la cavité abdomino-pelvienne facilitant l'exploration. Dans certains cas on peut également mettre en place par voie vaginale un hystéromètre qui permet de mobiliser l'utérus.
Il est alors facile d'explorer l'utérus, de le mobiliser, de le redresser s'il est rétroversé, de dérouler les trompes, de repérer les pavillons, les franges tubaires et d'examiner les ovaires sur toutes les faces. L'exploration se termine par l'observation du cul-de-sac de Douglas, des ligaments utérins et des autres organes du petit bassin. Il est également possible en retournant le cœlioscope de visualiser le foie, l'estomac et toute la cavité abdominale.
L'intervention se termine par l'exsufflation du pneumopéritoine et la fermeture des orifices cœlioscopiques. La cœlioscopie peut être réalisée en ambulatoire ou après une courte hospitalisation.
7 . 4 . 3 - Contre-indications à la cœlioscopie
L'inexpérience de l'opérateur est la principale contre-indication à la cœlioscopie. En effet un opérateur expérimenté et prudent pourra réaliser une cœlioscopie dans des situations réputées à risque telles que sur des grosses masses pelviennes ou les ventres multi-opérés. L'existence d'une tare cardiaque ou respiratoire grave peut faire reculer l'anesthésiste. L'existence d'un cancer abdominal ou pelvien connu reste également une contre indication à la cœlioscopie du fait du risque d'essaimage des cellules néoplasiques vers les orifices des trocarts.
7 . 4 . 4 - Les indications principales de la cœlioscopie
La cœlioscopie diagnostique a de nombreuses indications en gynécologie.
- La suspicion de grossesse extra-utérine où, si le diagnostic est confirmé, l'acte opératoire doit suivre aussitôt l'exploration endoscopique,
- Le diagnostic de l'origine génitale d'une infection pelvienne : c'est ainsi que la découverte d'une pelvipéritoniteDéfinitionInfection des organes reproducteurs féminins (utérus, trompes de Fallope, ovaires), qui peut se propager à travers les tubes, dans le bassin autour de l'utérus, de la vessie et le gros intestin. L'infection provoque une inflammation. L'infection est plus fréquente chez les jeunes femmes, celles qui ont un nouveau partenaire, et ceux qui n'utilisent pas de préservatifs. Occasionnellement, l'infection de l'utérus (endométrite) et les trompes de Fallope (salpingite) arrive seule, mais si l'utérus est infecté, les tubes sont susceptibles d'être infectés, et vice-versa. d'origine génitale conduira au traitement médical alors que la découverte d'une appendicite ou d'une diverticulite de MeckelDéfinitionDiverticule de Meckel : Reliquat embryologique du canal omphalo-mésentérique situé sur le dernier tiers de l'intestin grêle. Il est unique : il ne peut pas y avoir plusieurs diverticules de Meckel chez un même sujet. Il est normalement absent chez la plupart des individus, mais chez certaines personnes (chez 2 à 3 % des individus), il persiste et forme une petite malformation du tube digestif (intestin grêle). Il est vascularisé par l'artère mésentérique supérieure. Il siège sur le bord anti-mésentérique de l'anse. Ce diverticule est situé à 80 cm de la jonction iléo-cæcale et constitue une cavité pathologique. impose le traitement chirurgical,
- Le bilan d'une stérilité tubaire avec étude de la perméabilité tubaire au bleu de méthylène, permettant de fixer les indications opératoires,
- Le diagnostic étiologique de douleurs pelviennes à la recherche d'une endométriose en particulier,
- Le diagnostic d'une tumeur pelvienne de nature indéterminée, notamment des masses latéro-utérines.
7/13