- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Définitions
- 2 - Facteurs de risque à prendre en compte (recommandations de l’AFSSAPS, 2005)
- 3 - Tabac
- 4 - Hyperlipidémies
- 5 - Hypertension artérielle et risque cardiovasculaire
- 6 - Diabète et risque cardiovasculaire
-
7 - Prise en charge du risque cardiovasculaire
- 7.1 - Principes généraux
- 7.2 - Sevrage du tabac
- 7.3 - Activité physique
- 7.4 - Diététique
- 7.5 - Médicaments hypolipidémiants
- 7.6 - Principes du traitement médicamenteux des hypercholestérolémies
- 7.7 - Médicaments antihypertenseurs
- 7.8 - Antiagrégants plaquettaires
- 7.9 - Prise en charge du risque cardiovasculaire lors du diabète
- Points essentiels
-
Version PDF

-
Contenu
- Annexes
2 - Facteurs de risque à prendre en compte (recommandations de l’AFSSAPS, 2005)
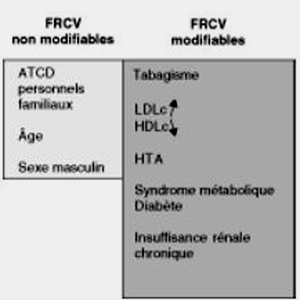
Les facteurs de risque cardiovasculaires modifiables et non modifiables sont représentés dans la figure 9.1.
Fig. 9.1. Présentation synthétique des principaux facteurs de risque cardiovasculaires (FRCV)
2 . 1 - Facteurs de risque non modifiables
Ils doivent être pris en considération car ils déterminent puissamment le niveau de risque absolu et donc l’amplitude du bénéfice absolu après une intervention :
- homme âgé de 50 ans ou plus ;
- femme âgée de 60 ans ou plus ou ménopausée ;
- antécédents familiaux de maladie coronarienne précoce :
- infarctus du myocarde ou mort subite avant l’âge de 55 ans chez le père/frère,
- infarctus du myocarde ou mort subite avant l’âge de 65 ans chez la mère/sœur.
2 . 2 - Facteurs de risque modifiables
Leur identification participe à l’estimation du risque, et ce sont eux qui constituent la cible des actions de prévention :
– tabagisme en cours (dès 1 cigarette/jour ou sevré depuis moins de 3 ans) ;
– hypercholestérolémie avec LDL-cholestérol (LDLc) élevé ;
– HDL-cholestérol (HDLc) inférieur à 0,40 g/L (1 mmol/L), quel que soit le sexe ;
– hypertension artérielle (cf. chapitre 10 : « Hypertension artérielle de l’adulte ») ;
– diabète traité ou non (cf. chapitre 13 : « Diabète sucré de type 1 et 2 de l’enfant et de l’adulte ») et syndrome métabolique (cf. infra) ;
– insuffisance rénale chronique (cf. item spécifique).
À l’inverse, le HDL-cholestérol supérieur ou égal à 0,60 g/L (1,5 mmol/L) constitue un facteur de protection : soustraire alors « un risque » à la somme des facteurs de risque cardiovasculaire.
2 . 3 - Autres facteurs de risque
Plus de 200 facteurs de risque ont été identifiés, mais tous ne répondent pas aux conditions évoquées plus haut, comme par exemple la sédentarité, l’hyper-homocystéinémie, le profil psychologique ou la calvitie précoce !
2 . 4 - Exemples d’études épidémiologiques
Études transversales réalisées dans 7 pays : Monica, Interheart.
Études longitudinales : étude de Framingham, MRFIT (Multiple Risk Factor Intervention Trial), Procam (Prospective Cardiovascular Muenster), étude prospective de la Police parisienne.
2 . 5 - Méthodes d’estimation du risque vasculaire individuel
1. Concept
L’estimation du risque vasculaire du sujet consiste à recenser l’ensemble des facteurs de risque cardiovasculaire (ils ont un caractère multiplicatif) et à déduire ainsi la probabilité de survenue d’une complication ischémique. Les facteurs de risque ont un effet synergique sur le niveau de risque. Une simple addition du nombre de facteurs de risque présents chez l’individu (tableau 9.I) apparaît suffisamment adaptée à la pratique quotidienne.
Tableau 9.I.Stratification des niveaux de risque cardiovasculaire (traitement de l’HTA)
| PA 140-159 / 90-99 | PA 160-179 / 100-109 | PA ³180 / 110 |
|
| 0 FdR associé | Risque faible | Risque moyen | Risque élevé |
| 1 ou 2 FdR associés | Risque moyen | Risque moyen | Risque élevé |
| ³3 FdR associés et/ou AOC et/ou diabète | Risque élevé | Risque élevé | Risque élevé |
| Maladie cardiovasculaire/rénale | Risque élevé | Risque élevé | Risque élevé |
PA : pression artérielle ; FdR : facteur de risque ; AOC : atteinte des organes cibles.
L’estimation du risque peut être quantitative, exprimée en probabilité de présenter une complication en 10 ans, en employant des équations multifactorielles. Le principe de ces équations est d’éliminer les facteurs redondants. De nombreuses équations sont utilisables. L’équation la plus connue est celle tirée de l’étude de Framingham (États-Unis), pour laquelle des modèles récents ont été proposés. Cette équation a tendance à surestimer le risque dans les pays à bas risque.
L’équation européenne issue du projet SCORE concerne les pays à faible incidence de complications CV, mais elle n’estime que la mortalité CV (photo 21, cf. cahier couleur). La mortalité représente 30 % de la globalité des événements ischémiques. Il a été montré que peu de facteurs de risque permettent de reclassifier les patients à haut risque au-delà de ces équations. Par exemple, le fait de rajouter un marqueur d’épaisseur artérielle apporte peu de renseignement par rapport au calcul de Framingham.
2. Estimation du risque en pratique
a. Interrogatoire
L’interrogatoire consiste à :
- recueillir des antécédents familiaux cardiovasculaires ;
- rechercher des antécédents personnels ischémiques ou des signes fonctionnels évocateurs tels que angor, AOMI (artériopathie des membres inférieurs), AIT (accident ischémique transitoire) ;
- recueillir des FRCV.
b. Examen
L’examen consiste à :
- rechercher un athérome asymptomatique : pouls périphérique, souffles vasculaires ;
- rechercher un athérome infraclinique :
- ECG basal : recherche de troubles de repolarisation, de séquelles de nécrose, d’HVG (hypertrophie ventriculaire gauche) électrique,
- échographie de la carotide : la mesure de l’épaisseur carotide et la recherche systématique de plaques ne sont pas recommandées en pratique courante dans la stratification du risque.
3. Estimation du risque absolu
Elle repose sur l’utilisation d’équations, ou de tables, ou la simple sommation des FRCV :
- un risque d’événement voisin de 10 % à un horizon de 10 ans est c-onsidéré comme modéré ;
- un risque > 20 % est considéré comme important (c’est le niveau de risque coronarien observé dans les suites d’un infarctus du myocarde) ;
- un risque > 30 % est un risque majeur.
Lors de l’estimation du risque, il faut prendre en compte le risque coronarien et le risque d’AVC (un tiers du risque coronaire), le poids relatif de ce dernier s’accentuant avec le vieillissement.
2/12