2
.
4
-
Besoins en lipides
Sous l'action d'élongases et de désaturases, l'acide linoléique (série n-6) et l'acide a-linolénique (série n-3) se transforment respectivement en acide arachidonique et acide éicosapentaénoïque, eux-mêmes précurseurs des prostaglandines dont on connait le rôle important dans le maintien d'une agrégation plaquettaire normale. Du fait d'une diminution de l'activité des désaturases avec l'âge, les acides gras à longue chaîne sont également considérés comme essentiels chez le sujet âgé. Chez les personnes âgées, les apports alimentaires contiennent fréquemment trop d'acide linoléique et pas assez d'acide linolénique. Ceci, conjointement à la diminution de l'activité des désaturases, favorise la carence en acides dihomo-g-linolénique et éicosapentaénoïque, et par voie de fait, l'hyperagrégation plaquettaire. Les besoins en acides gras essentiels restent de 9 à 10 g par jour chez la personne âgée, ce qui représente environ 1 cuillerée à soupe d’huile végétale chaque jour.
L'alimentation dans les pays occidentaux apporte 35 à 45 % de l'énergie sous forme de lipides, ce qui est habituellement considéré comme excessif. Toutefois, après 80 ans, il n’est pas démontré que l’hypercholestérolémie reste liée au risque vasculaire. Toute manipulation diététique à un âge avancé de la vie est mal tolérée et risque d'induire un état de malnutrition chez un sujet qui ne peut (ou ne veut…) plus acquérir de nouvelles habitudes alimentaires. Le traitement diététique de l'hypercholestérolémie chez le sujet âgé ne se justifie que s'il prolonge un régime bien toléré commencé à l'âge adulte, dont l'indication reposait sur l'association documentée d'une anomalie biologique et d'antécédents personnels ou familiaux de coronaropathie.
2
.
5
-
Besoins en vitamines
Les apports recommandés en vitamines pour les sujets âgés sont les mêmes que ceux préconisés pour les adultes. Des suppléments vitaminiques seraient vraisemblablement utiles dans cette population pour améliorer par exemple la réponse immunitaire, mais ce n'est pas démontré.
La vitamine D est particulière : rare dans l'alimentation habituelle, sa synthèse est réalisée dans la peau exposée au soleil. Une carence en vitamine D est associée à une ostéomalacieDéfinitionL'ostéomalacie est une décalcification osseuse induite par un défaut de minéralisation (manque d'ions calcium et phosphate) de la trame protéique du squelette. C'est en quelque sorte l'équivalent chez l’adulte du rachitisme de l’enfant. Si le rachitisme a quasiment disparu au cours du XXe siècle du fait de la supplémentation orale systématique en vitamine D chez les enfants en bas-âge, au début du XXIe siècle,en Europe, l'ostéomalacie, elle, reste relativement fréquente, le diagnostic n'étant le plus souvent envisagé ou confirmé que chez les sujets à un stade avancé de la maladie ou à risque élevé (personnes âgées confinées, troubles graves de l'absorption digestive) et une ostéoporose qui entrainent un hyperparathyroïdisme secondaire. C'est le cas chez les sujets âgés vivant confinés en institution ou à domicile.
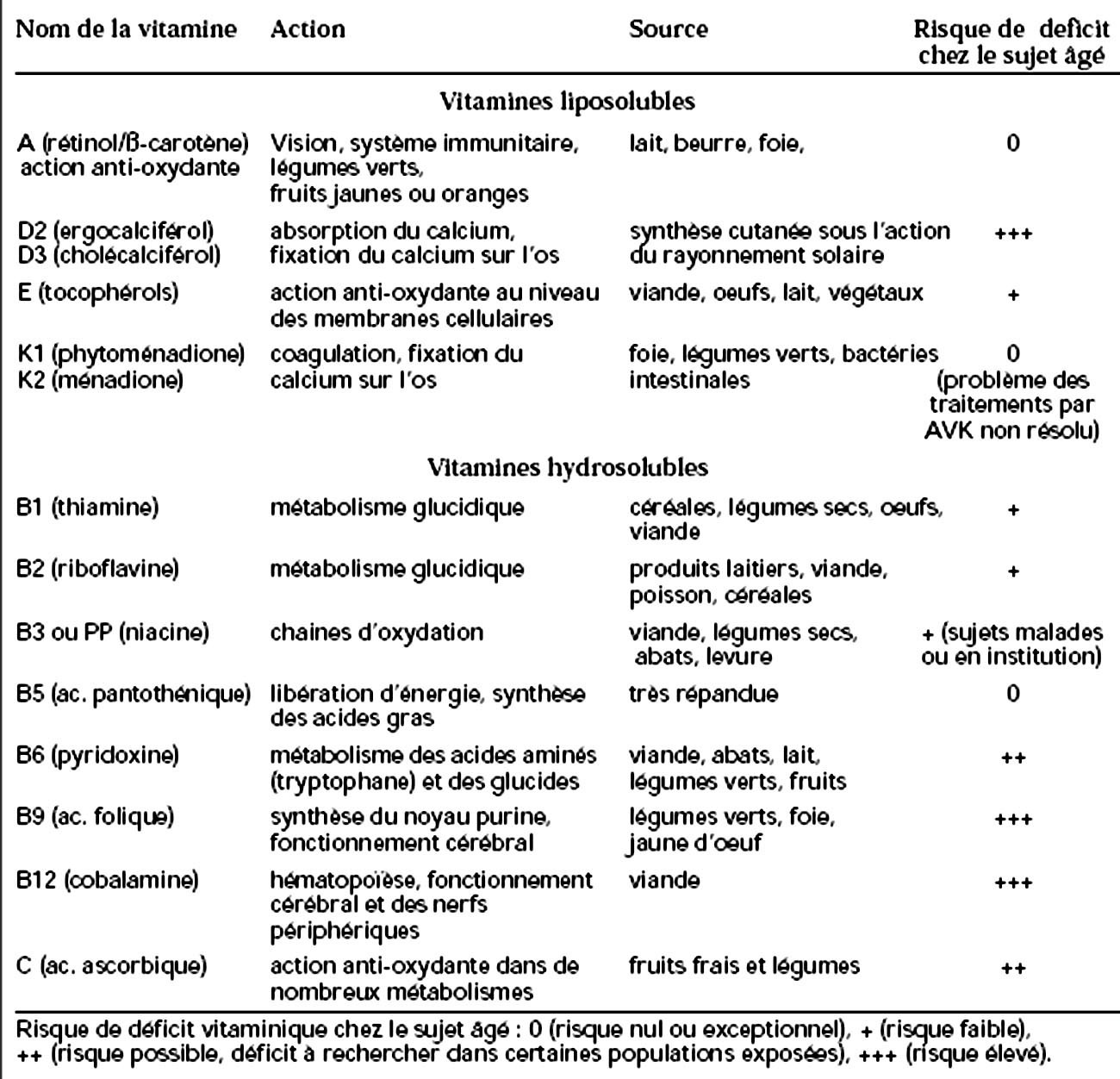
Les déficits vitaminiques sont peu importants chez les sujets âgés vivant à domicile et bien socialisés, car ceux-ci, sauf les personnes isolées, ont en majorité une alimentation suffisante et variée. Par contre, le risque de carences notamment en vitamines B est particulièrement élevé chez les sujets hospitalisés, vivant en institution, du fait d'une part d'une réduction des apports par les aliments transportés par chaine chaude et d'autre part d'une augmentation des besoins à cause des maladies (cf Annexe 1).
2
.
6
-
Besoins en minéraux
Les minéraux s'évaluent en mg dans l'organisme humain. Hormis les besoins en calcium, les données concernant les statuts en minéraux des sujets âgés sont peu nombreuses.
Le calcium est absorbé selon deux mécanismes :
• une voie para-cellulaire qui permet l'absorption de 60 à 70% du calcium à l'âge adulte ;
• une voie transcellulaire, processus actif vitamine D-dépendant, qui diminue avec l'âge et qui est pratiquement inexistant chez les sujets très âgés.
L'absorption du calcium chez les sujets âgés dépend donc essentiellement de la concentration intra-intestinale du calcium et donc des apports calciques.
Les apports recommandés en calcium sont officiellement de 900 mg/jour chez les sujets âgés mais des études américaines suggèrent que 1200 voire 1500 mg de calcium par jour sont préférables. La plupart des études montrent que 50 à 75 % de la population âgée ne consomment pas les 900 mg recommandés. Pour atteindre 1500 mg il faut consommer au minimum 4 produits laitiers quotidiennement et des eaux minérales à forte teneur calcique. Cet apport paraît illusoire sans supplément médicamenteux. Une étude a montré qu'un supplément de 1200 mg de phosphate tricalcique et de 800 UI de vitamine D3 donné à des femmes âgées vivant en maison de retraite permet de diminuer l'incidence des fractures du col fémoral et des autres fractures non-vertébrales dès le 18e mois de traitement.
La majeure partie du phosphore de l'organisme (700 g) est contenu dans l'os et les dents. Cet élément intervient en particulier dans les mécanismes de production d'énergie (ATP) et dans de nombreux systèmes enzymatiques. Il est contenu dans de nombreux aliments : poissons, œufs, viandes, produits laitiers, fruits, céréales, et même les sujets ayant de faibles apports alimentaires ingèrent 1 g de phosphore par jour. Il n'y a donc aucune difficulté à couvrir les besoins nets qui sont de 450 mg/jour.
Le magnésium participe à la plupart des métabolismes d'oxydoréduction et de régulation électrolytique. La moitié du capital magnésique (24 g) se situe dans l'os. Les muscles squelettiques, le système nerveux et les organes à haute activité métabolique en contiennent également beaucoup. Il est possible que les pertes excessives de magnésium
apparaissent chez les sujets âgés malades, alcooliques ou diabétiques, et chez les patients traités par certains diurétiques. Les apports magnésiques nécessaires sont estimés à 6 m g / k g / jour. Le magnésium est apporté par des aliments comme le chocolat, les fruits secs, les fruits de mer ou les céréales entières et de façon non négligeable par l'eau de boisson.
Il y a peu de déficits en fer chez les sujets âgés en dehors de pathologies responsables d'un saignement. La prévalence des déficits en fer chez les sujets âgés est estimée à moins de 10% dans les études américaines et aux environs de 5% dans l'enquête du Val-de-Marne et l'enquête EURONUT/ SENECA. Le fer le mieux absorbé est le fer héminique apporté par les viandes. Les apports recommandés sont de 9 à 12 mg par jour, généralement couverts par l'alimentation. Les suppléments en fer ont un effet pro-oxydant.
 Congrès international francophone de Gérontologie (1994 ; Strasbourg), Age and Nutrition. EURONUT/SENECA France et alimentation de demain [en ligne]. ISSN 1158-0259 ; vol 7, n°2, 1996, 75-77 p. [en ligne].
Congrès international francophone de Gérontologie (1994 ; Strasbourg), Age and Nutrition. EURONUT/SENECA France et alimentation de demain [en ligne]. ISSN 1158-0259 ; vol 7, n°2, 1996, 75-77 p. [en ligne].
2
.
7
-
Besoins en oligoéléments
Les oligoéléments sont mesurés en microgrammes dans l'organisme humain.
- Zinc. Plus de 200 enzymes ont le zinc comme cofacteur. C'est le cas des ADN- et ARN-polymérases jouant un rôle dans la réplication et les synthèses cellulaires et dans le fonctionnement du système immunitaire. Si le zinc sérique diminue chez les sujets âgés, il n'en est pas de même pour le zinc érythrocytaire. La prévalence des valeurs basses en zinc sérique (< 80 µg/dl) a été estimée à moins de 5% dans la population française autonome vivant au domicile. Le zinc est retrouvé sous une forme bien assimilable dans les huîtres et les produits carnés. Les apports quotidiens (12 mg pour les hommes, et 9 mg pour les femmes) sont habituellement couverts chez les sujets âgés autonomes. Les besoins augmentent en situation d’hypercatabolisme.
-
Autres oligoéléments. Faute de données disponibles sur les autres oligoéléments les apports recommandés pour les sujets âgés sont ceux habituellement préconisés pour les adultes.
2
.
8
-
Besoins en eau
La plupart des sujets âgés réduisent leur consommation liquidienne par diminution de la sensation de soif. L'âge s'accompagne d'une réduction du pouvoir de concentration des urines, du pouvoir de réabsorption sodée, et de la masse maigre, donc de la masse hydrique corporelle totale. L'hormone antidiurétique est moins active. Les sujets âgés incontinents réduisent souvent leurs apports en eau pour pallier l'inconfort. Les pertes en eau sont aggravées par des thérapeutiques diurétiques et laxatives fréquemment utilisées par les sujets âgés.
Les sujets âgés, comme les adultes, ont un besoin hydrique de 35 à 45 ml d'eau/kg/j soit environ 2,5 l d'eau pour une personne pesant 60 kg. Ces 2,5 l d'eau sont fournis pour moitié par les boissons, l'autre moitié étant apportée par l'eau de constitution des aliments et l'eau produite par les réactions d'oxydation.
En conclusion, une alimentation suffisamment abondante et variée permet aux sujets âgés en bonne santé de couvrir leurs besoins nutritionnels. Un exemple d'alimentation couvrant les besoins quotidiens du sujet âgé sain est décrit en Annexe 2.
3/11






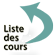
 Congrès international francophone de Gérontologie (1994 ; Strasbourg), Age and Nutrition. EURONUT/SENECA France et alimentation de demain [en ligne]. ISSN 1158-0259 ; vol 7, n°2, 1996, 75-77 p. [en ligne].
Congrès international francophone de Gérontologie (1994 ; Strasbourg), Age and Nutrition. EURONUT/SENECA France et alimentation de demain [en ligne]. ISSN 1158-0259 ; vol 7, n°2, 1996, 75-77 p. [en ligne].