- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Préambule
- 2 - Bases architecturales et environnementales du bloc opératoire
- 3 - Moyens humains, structure de coordination du bloc opératoire
- 4 - Charte de fonctionnement du bloc opératoire
- 5 - Organisation des activités du bloc opératoire
- 6 - Chirurgie ambulatoire
- 7 - Règles de comportement au bloc opératoire
- 8 - Maintenance des salles d’opération
- 9 - Aspects médicolégaux
- Points essentiels
- Version Enseignants
-
Version PDF

-
Contenu
- Evaluations
- Annexes
- Votre Avis
- Ressources Enseignants
5 - Organisation des activités du bloc opératoire
L’organisation des activités au sein du bloc opératoire repose en fait sur plusieurs temps et non sur la seule programmation des actes opératoires. On distingue ainsi : la planification, la programmation, la supervision, elles-mêmes suivies de démarches d’enregistrement des données issues de l’ensemble du parcours du patient opéré et des démarches d’amélioration qui s’ensuivent [44, 45, 50].
5 . 1 - Planification
Il s’agit d’allouer un certain temps à des chirurgiens ou à une spécialité afin de leur permettre de réaliser les actes chirurgicaux nécessaires chez les patients dont ils ont la charge. On comprend très bien que dans la logique actuelle d’optimisation maximale des ressources humaines autant que matérielles, il s’agit d’une démarche essentielle pour que le chef de bloc puisse prévoir le temps suffisant mais aussi les personnels et les moyens nécessaires à la réalisation d’une intervention chirurgicale. En matière de temps, l’habitude est d’allouer un certain nombre de vacations à un chirurgien ou à une spécialité définie. Comment se fait le calcul de ces vacations ? Le plus souvent, on combine plusieurs facteurs, dont :
- les données de l’année précédente, mais il ne s’agit pas de simplement reprendre les données de l’année écoulée, mais d’analyser le temps réel d’occupation de la salle au cours de cette période ;
- le projet d’établissement et le projet stratégique du service, comme l’acquisition et le développement de nouvelles techniques, seront également des éléments importants à intégrer ;
- les capacités d’hébergement représentent un facteur essentiel dont il faut tenir compte, en intégrant la durée moyenne de séjour pour chaque acte, l’activité ambulatoire ;
- les « variations saisonnières », touchant autant les patients que les soignants, font que certains patients se font moins opérer à certaines périodes et inversement et qu’il faut bien sûr tenir compte des congés du personnel.
On voit donc qu’il s’agit d’une alchimie assez complexe nécessitant la prise en compte de facteurs multiples dont certains vont se révéler sensibles. Il est ainsi fort probable que les preuves intangibles rapportant qu’un praticien opère deux fois plus qu’un autre et récupère de ce fait deux fois plus de vacations représentent le type même de situation conflictuelle que seul un organisme ou un acteur indépendant peut tenter de résoudre. La prise en compte de ces données et leur maîtrise passent souvent par la réalisation d’un audit externe. Il faut également savoir que des outils informatiques d’évaluation ont été créés à cet effet. La planification est annuelle, voire semestrielle et doit tenir compte des données budgétaires. Il faut cependant veiller à ne pas tomber dans une gestion purement comptable et autoritaire qui privilégierait invariablement les gestes et les techniques qui sont les mieux côtés et qui posent le moins de problèmes, au détriment d’actes moins gratifiants mais néanmoins nécessaires et qui restent pourtant le lot fréquent de notre spécialité.
5 . 2 - Outils de planification. Indicateurs
Il est indispensable de connaître et de maîtriser un certain nombre d’indicateurs afin d’établir une planification optimale.
C’est ce que réalisent la plupart des organismes d’expertise et d’audit des blocs opératoires [44, 45], tels que la Mission nationale d’expertise et d’audit hospitaliers (MeaH). Ces indicateurs, détaillés en Tableau 3, sont les suivants.
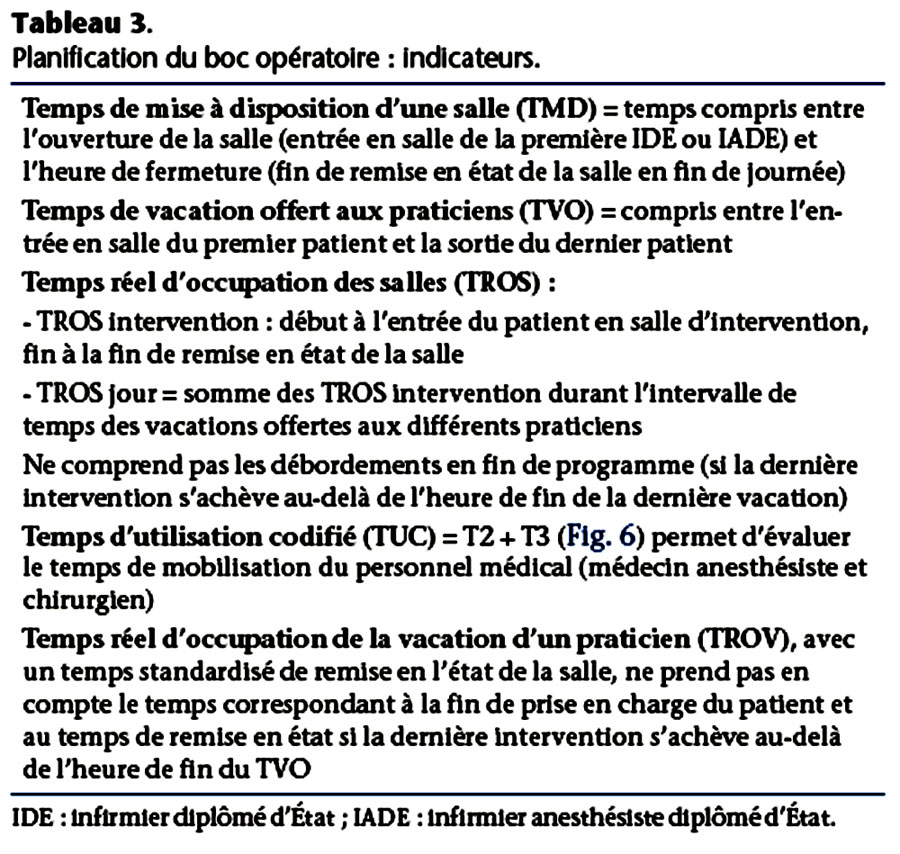
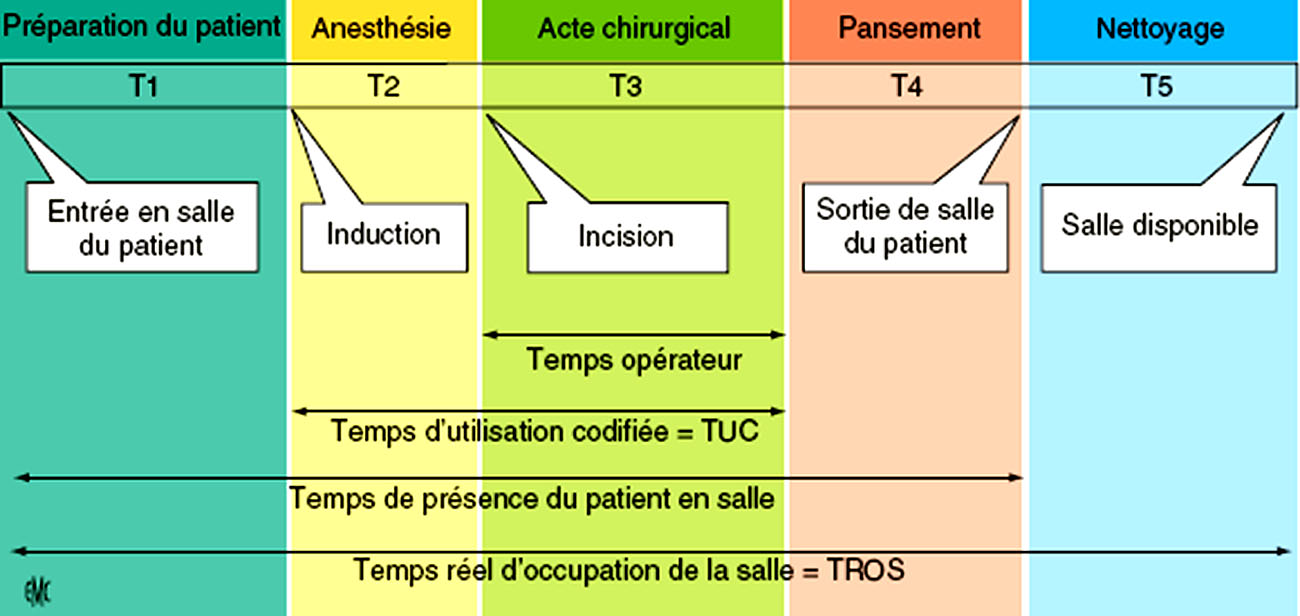
- Le temps réel d’occupation des salles (TROS). Le TROS intervention (Fig. 6) est la somme de T1 (temps de préparation du patient) + T2 (temps de préparation anesthésique) + T3 (acte chirurgical proprement dit) + T4 (pansement, gestes annexes avec attelle, plâtre, etc ...) + T5 (nettoyage de la salle).
- Le temps d’utilisation codifié (TUC), le temps réel d’occupation de la vacation d’un praticien (TROV).
À partir de tous ces indicateurs, différents calculs peuvent être pratiqués et servir d’outils de management au chef de bloc ainsi qu’au coordonnateur et au conseil de bloc :
- évaluation de l’utilisation des investissements (salles et matériels) ;
- appréciation de l’offre de vacation au regard du potentiel des salles ;
- évaluation de la pertinence de la mise à disposition des moyens (salles et équipe au moyen du TMD) au regard du besoin réel constaté (TROS) ;
- évaluation de l’efficacité relative de remise en état des salles ;
- évaluation du taux de débordement au regard des vacations offertes ;
- évaluation de la capacité à faire tenir les débordements dans les temps résiduels entre les interventions (différence entre TVO et TROV).
Tableau 3 : Planification du bloc opératoire : indicateurs
Figure 6 : Schéma de l’analyse du temps réel d’occupation des salles (TROS)
Le TROS est composé de cinq temps. T1 durée de préparation du patient : intervalle de temps entre l’entrée du patient en salle et l’induction. T2 durée de l’induction : intervalle de temps entre l’induction et l’incision. T3 durée de l’acte chirurgical. T4 durée du pansement : intervalle de temps entre la fin de l’acte chirurgical et la sortie de salle du patient. T5 temps de remise en état de la salle.
11/17