- Pré-requis et Objectifs
-
Cours
- Contenu
- Points essentiels
- Version Enseignants
-
Version PDF

- Annexes
- Votre Avis
- Ressources Enseignants
4 . 3 - Hépatite aiguë C
Le VHC est transmis par le sang. L’hépatite aiguë C post-transfusionnelle est devenue extrêmement rare et la plupart des sujets sont maintenant infectés par usage de drogues par voie intraveineuse (UDIV). Le tableau clinique de l’hépatite aiguë C a surtout été décrit chez les patients transfusés. Aussi, les caractéristiques de l’hépatite aiguë C liée à d’autres modes d’infection, comme l’UDIV ou l’exposition nosocomiale ou professionnelle, sont mal connues.
L’incubation moyenne est de 7 à 8 semaines, mais elle peut être très variable (2 à 26 semaines). La phase prodromique est rare. L’hépatite aiguë C n’est ictérique que dans une minorité de cas (20 %) et est sans symptômes dans la plupart des cas (80 %).
Les symptômes ne sont pas spécifiques : fatigue, nausées, douleurs de l’hypochondre droit, suivies par l’apparition d’urines foncées et d’un ictère. Ils sont semblables à ceux observés au cours d’autres hépatites virales. Ainsi, le diagnostic clinique de l’hépatite aiguë C est rarement fait. L’hépatite aiguë sévère est exceptionnelle. Dans les formes symptomatiques, les symptômes durent généralement de 2 à 12 semaines.
Le premier marqueur de l’infection par le VHC est l’apparition d’ARN viral détectable dans le sérum par PCR dès la première semaine après la contamination. Les anticorps anti-VHC sont détectables au stade aigu de l’hépatite dans la plupart des cas mais, dans certains cas, la séroconversion survient tardivement, une à plusieurs semaines après le pic des transaminases. Les transaminases s’élèvent avant l’apparition des symptômes. Le pic des transaminases est le plus souvent supérieur à 10 fois la normale, même si des valeurs plus basses peuvent être observées.
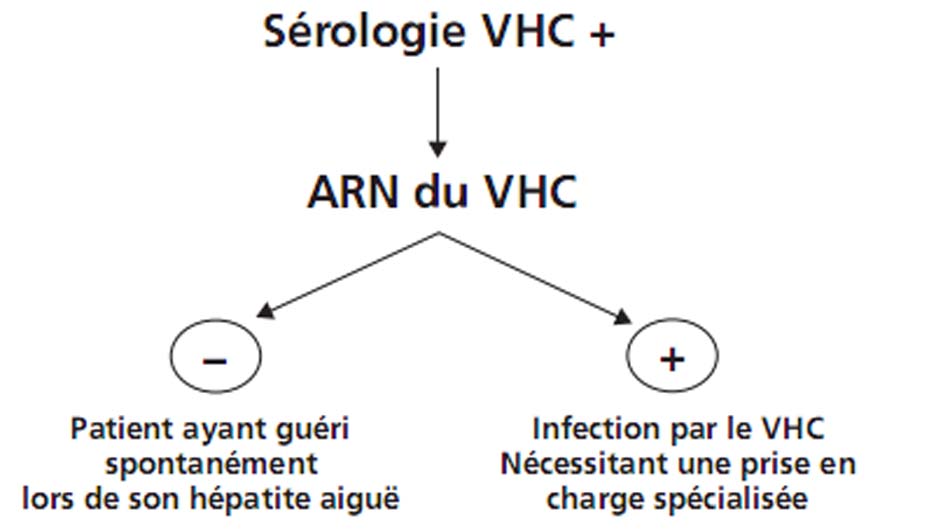
En cas de guérison de l’hépatite aiguë C, les transaminases se normalisent et l’ARN viral devient indétectable ; les anticorps anti-VHC restent détectables pendant de nombreuses années. En cas de passage à la chronicité, les transaminases peuvent se normaliser ou rester modérément élevées. L’ARN viral reste détectable (fig. 4.4).
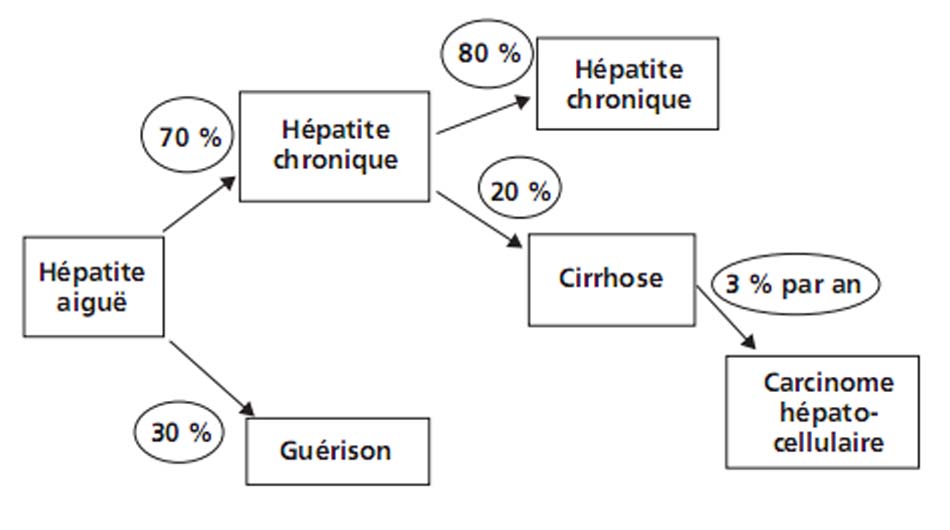
La guérison spontanée de l’hépatite aiguë C n’est observée que dans 20 % des cas environ. Chez la plupart des patients, l’infection devient chronique. La fréquence du passage à la chronicité est de l’ordre de 80 %.
Fig. 4.4. Que faire devant une sérologie VHC + ?
4 . 4 - Hépatite chronique C
L’hépatite C est dans la grande majorité des cas asymptomatique. On recommande le dépistage pour les personnes ayant été transfusées avant 1992, les usagers de drogues intraveineuses, des antécédents avec des hospitalisations pour des soins majeurs, des antécédents de tatouage ou d’acupuncture, un proche porteur du VHC. Le diagnostic est établi par une simple prise de sang avec une sérologie virale C positive et un ARN du VHC détectable.
Il existe différentes formes d’hépatites chroniques C. Environ 25 % des malades ont des transaminases normales en permanence malgré la présence d’une virémie détectable (ARN viral détectable dans le sérum). La définition de ce groupe de patients doit être stricte : positivité des anticorps anti-VHC, positivité de l’ARN VHC par PCR et transaminases strictement normales. Cela nécessite au moins 3 dosages des transaminases sur une période d’au moins 6 mois. Les lésions
histologiques hépatiques sont généralement minimes et le pronostic apparaît favorable.
Un autre groupe de patients (environ 50 %) est caractérisé par une maladie du foie minime avec des transaminases très modérément élevées, parfois fluctuantes et transitoirement normales. La biopsie hépatique montre des lésions minimes d’activité et de fibrose. Ce type d’hépatite chronique C évolue très lentement et le risque, à long terme, de développer une cirrhose est faible.
Le troisième groupe de patients atteints d’une hépatite chronique modérée ou sévère représente environ 25 % des patients atteints d’hépatite chronique C. Ces patients sont difficiles à distinguer de ceux atteints d’une hépatite chronique minime. La biopsie hépatique est l’examen le plus fiable pour distinguer l’hépatite chronique modérée ou sévère de l’hépatite chronique minime. Elle permet d’établir le pronostic et l’indication du traitement. La biopsie hépatique montre des lésions plus marquées d’activité et une fibrose plus ou moins extensive.
On estime qu’environ 20 % des malades atteints d’hépatite chronique développeront une cirrhose en 20 ans (fig. 4.5).
Il existe en France deux marqueurs sériques, appelés Fibrotest® et Fibromètre®, qui sont commercialisés et qui ont une performance diagnostique supérieure à 80 % pour le diagnostic d’une fibrose significative (≥ F2). Les tests sériques de fibrose permettent avec une bonne précision de différencier les patients ayant une fibrose minime (F0-F1) de ceux ayant une fibrose sévère (F3-F4). Dans les zones intermédiaires, ces scores sont moins performants et il est souvent utile de recourir à la biopsie hépatique. La biopsie hépatique est nécessaire lorsqu’il existe une comorbidité ou une autre maladie associée. Le Fibroscan® permet de mesurer l’élasticité du foie qui est étroitement corrélé à la fibrose hépatique. Le Fibroscan est particulièrement performant pour le diagnostic de cirrhose.
(3)Dépistage de l’hépatite C.
7/13