- Pré-requis et Objectifs
-
Cours
- Contenu
- Points essentiels
- Version Enseignants
-
Version PDF

- Annexes
- Votre Avis
- Ressources Enseignants
3 . 5 - Argumenter l’attitude thérapeutique et planifier le suivi du patient
1. Principes du traitement de l’hépatite chronique B
L’objectif du traitement est de diminuer la réplication du VHB afin de diminuer l’activité de l’hépatite chronique B et ainsi de prévenir la progression de la fibrose. L’arrêt de la progression de la fibrose permet de prévenir l’évolution vers la cirrhose et ses complications, en particulier le CHC, ce qui devrait logiquement aboutir à une amélioration de la survie.On peut distinguer deux stratégies thérapeutiques différentes.
La première est, avec un traitement de durée limitée, d’obtenir une réponse prolongée après la fin du traitement : c’est la stratégie proposée avec l’interféron pégylé qui a deux mécanismes d’action : un effet antiviral et un effet immuno-modulateur.
La seconde est d’administrer un traitement de longue durée afin d’obtenir une réponse maintenue, c’est la stratégie utilisée avec les analogues nucléosidiques ou nucléotidiques (lamivudine, adéfovir, entecavir, ténofovir) qui ont un seul mécanisme d’action : un effet antiviral sans effet immuno-modulateur. Cette stratégie pose deux problèmes : le risque de développement d’une résistance avec un phénomène d’« échappement » et le risque de réactivation rapide après l’arrêt du traitement.
2. Indications du traitement
a. Mesures générales
Devant toute maladie chronique du foie, il faut éviter tous les facteurs de risque d’hépatopathie. Il faut recommander l’arrêt de l’alcool. En cas d’obésité, il faut recommander un régime hypocalorique et une activité physique régulière. Il faut prendre en charge une insulinorésistance. Il s’agit d’une ALD (affection longue durée) avec prise en charge à 100 %.
b. Principe du traitement
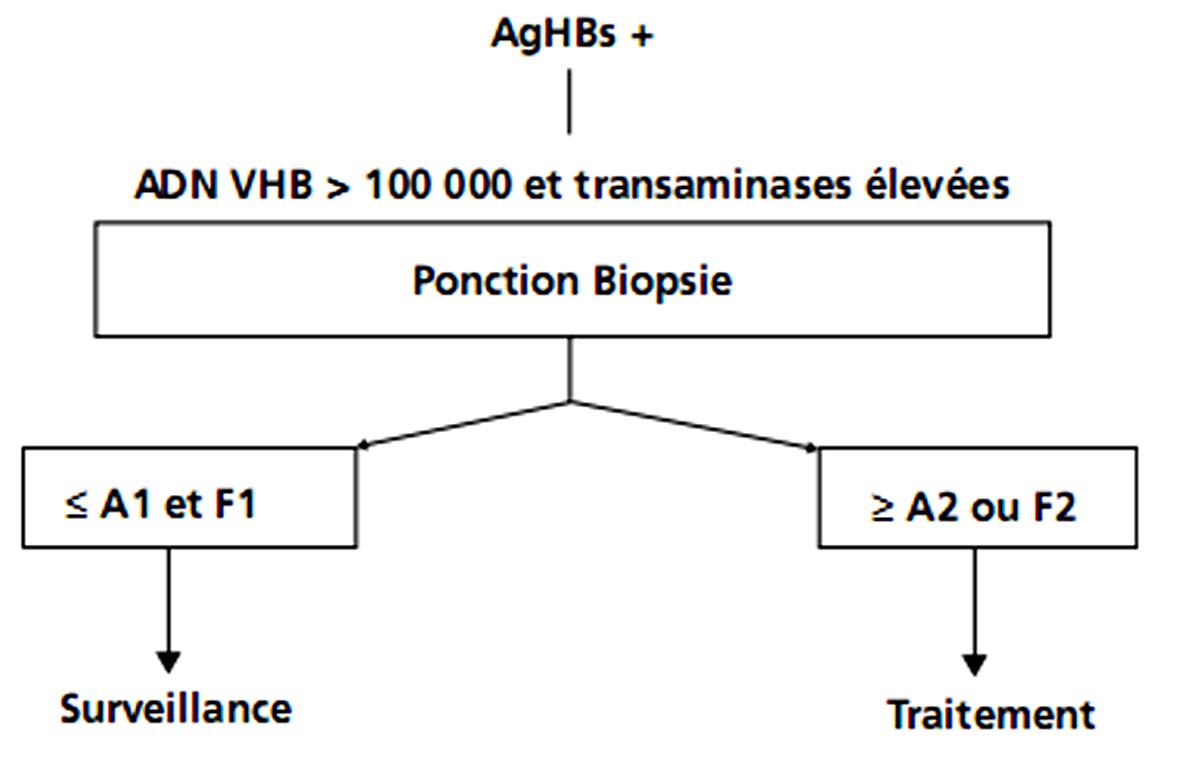
Le principal facteur à prendre en compte dans l’indication du traitement est la sévérité de la maladie hépatique qui est appréciée au mieux par la ponction biopsie hépatique (PBH). Celle-ci est nécessaire à la prise en charge du malade atteint d’hépatite chronique. En évaluant le degré d’activité (lésions de nécrose et d’inflammation) et de fibrose, elle permet d’apprécier le pronostic.
Le score Métavir apprécie deux éléments : l’activité et la fibrose.
Le score Métavir
| L’activité est classée en grade : – AO = sans activité ; – A1 = activité minime ; – A2 = activité modérée ; – A3 = activité sévère. | La fibrose est classée en stade : – F0 = sans fibrose ; – F1 = fibrose portale sans septa ; – F2 = fibrose portale et quelques septas ; – F3 = fibrose septale sans cirrhose ; – F4 = cirrhose. |
Il existe une mauvaise corrélation entre le taux des transaminases et l’activité de l’hépatite. Un traitement antiviral est indiqué chez les malades ayant une fibrose modérée ou sévère et/ou une activité modérée ou sévère. Ainsi, si l’on utilise le score Métavir, le traitement est recommandé chez les patients ayant un score d’activité d’au moins A2 et/ou un score de fibrose d’au moins F2 (fig. 4.3). Il est évident, que l’âge du malade, l’état général, l’existence de comorbidités, et la probabilité de réponse au traitement sont à prendre en compte.
En présence d’une cirrhose, dans tous les cas, il faudra effectuer :
– une endoscopie œso-gastro-duodénale à la recherche de signes d’hypertension portale (varices œsogastriques, gastropathie) dans le but de mettre en œuvre un traitement préventif des hémorragies digestives ;
– une surveillance par une échographie abdominale tous les 6 mois avec un dosage de l’alphafœtoprotéine pour le dépistage du carcinome hépatocellulaire.
Fig. 4.3. Hépatite chronique B : indication au traitement
Au cours des dernières années, le traitement de l’hépatite chronique B a progressé. L’arrivée de nouvelles molécules antivirales comme l’entecavir ou le ténofovir constitue une véritable avancée car elles semblent montrer une activité anti-VHB plus importante et/ou un profil meilleur de résistance. Cependant, l’évaluation à long terme de l’échappement à ces traitements doit encore être faite.
c. Principes de la vaccination et mesures préventives
Nourrissons
D’après les recommandations de la Haute Autorité de Santé (HAS), la vaccination universelle, c’est-à-dire de tous les nourrissons, est recommandée fortement en raison du très probable bénéfice individuel à long terme (la durée de la protection immunitaire obtenue en vaccinant à cet âge doit permettre d’éviter ultérieurement la maladie) et du bénéfice collectif attendu avec le contrôle de l’épidémie. Vaccin produit par génie génétique portant les déterminants uniquement HBs (Engérix ®) ou HBs (+) pré S2 (Génhévac B®). Deux injections à 1 mois d’intervalle puis rappel à 6 mois. Efficacité de 95 %.
Enfants et préadolescents
Un programme temporaire de rattrapage de la vaccination à destination des
enfants et des préadolescents est fortement recommandé. Il devra être poursuivi
jusqu’à ce que les nourrissons ayant eu la vaccination universelle (à la condition
d’un taux de couverture vaccinale satisfaisant) aient atteint la préadolescence.
En cas de risque élevé d’exposition au VHB
Nouveau-nés de femmes séropositives pour le VHB. Il convient de veiller au strict respect de l’obligation de dépistage de l’antigène HBs (Ag HBs) pour toute femme enceinte, compte tenu du risque très élevé de transmission verticale du VHB et du risque élevé du passage à l’hépatite chronique et ses complications en cas de contamination du nouveau-né par le VHB.
En cas de séropositivité de la mère, il est recommandé de rendre systématique la sérovaccination des nouveau-nés.
Professionnels de santé. Conformément aux obligations réglementaires, les professionnels de santé médicaux et non médicaux (y compris les professionnels libéraux) doivent être immunisés contre le VHB. Il s’agit d’une mesure destinée, non seulement à les protéger, mais aussi à prévenir la transmission du VHB aux patients.
Sujets exposés en raison d’une situation ou d’un comportement à risque.
Sont concernés :
– les usagers de drogue par voie parentérale (usage intraveineux ou pernasal) ;
– les personnes adeptes du tatouage ou du piercing ;
– les personnes en contact avec un sujet porteur de l’Ag HBs ; la vaccination est recommandée au sein de la famille concernée, et de la collectivité de proximité, après vérification du statut individuel d’immunisation vis-à-vis du VHB ;
– les personnes infectées par le VIH ou le VHC ;
– les patients hémodialysés chroniques ;
– les patients transfusés chroniques ;
– les patients et personnels des structures accueillant des handicapés mentaux ;
– les personnes, hétérosexuelles ou homosexuelles, ayant des partenaires sexuels multiples et/ou une maladie sexuellement transmissible récente ;
– les voyageurs en pays de forte endémie ;
– les détenus ;
– les candidats à une greffe.
Immunisation passive
L’immunisation passive (IgG anti-HBs) est proposée uniquement en cas de comptage accidentel chez un sujet non vacciné (entourage familial, nouveau-né d’une mère porteuse, personne victime d’une inoculation accidentelle).
Séroprophylaxie
Femme enceinte Ag HBs (+) : sérovaccination du nouveau-né à la naissance → Ig anti-HBs + vaccination d’emblée à intégrer dans le calendrier vaccinal. Rappelons l’obligation de dépistage de l’AgHBs chez les femmes enceintes au 6e mois de grossesse et l’importance de la prévention de l’infection chronique par la sérovaccination à la naissance des nouveau-nés de mères porteuses de l’Ag HBs.
(1) La vaccination contre le virus de l’hépatite B.
(2) Prise en charge de l’hépatite chronique B.
5/13