- Pré-requis et Objectifs
-
Cours
- Contenu
- Points essentiels
- Version Enseignants
-
Version PDF

- Annexes
- Votre Avis
- Ressources Enseignants
3 . 4 - Hépatite chronique B
L’infection chronique par le VHB est en règle générale asymptomatique (jusqu’au stade de cirrhose décompensée) ; cela explique que la plupart des porteurs chroniques du VHB ne sont pas diagnostiqués et donc non pris en charge ni traités. Ainsi, la maladie évolue le plus souvent silencieusement et est découverte tardivement soit de manière fortuite soit au stade de cirrhose à l’occasion d’une première complication.
L’infection chronique est définie par un antigène HBs positif persistant plus de 6 mois. Parmi les porteurs chroniques du VHB, on distingue deux situations : les patients porteurs inactifs de l’Ag HBs (autrefois désignés par les termes « porteurs sains » ou « porteurs asymptomatiques ») et les patients atteints d’une hépatite chronique. On distingue ces deux situations grâce à deux tests simples : le dosage des transaminases (qui reflète l’existence de lésions inflammatoires du foie, ou hépatite) et la mesure de la charge virale par la quantité d’ADN du VHB présente dans le sérum (qui reflète le degré de réplication virale).
Dans le cas d’un portage chronique inactif, les transaminases sont normales et l’ADN VHB présent en faible quantité (moins de 100 000 copies par mL). Dans l’hépatite chronique B, les transaminases sont élevées en permanence et l’ADN VHB est présent en grande quantité (X copies par mL). Cette distinction est essentielle car le pronostic est bon dans le premier cas avec un risque faible de développement de lésions du foie, et en particulier de survenue d’une cirrhose ou d’un CHC ; il n’y a pas d’indication à un traitement. Inversement, dans le deuxième cas, il existe un risque élevé de développement de lésions évolutives du foie avec un risque de cirrhose puis de complications et de CHC, le traitement peut être indiqué en fonction du stade de l’hépatite chronique.
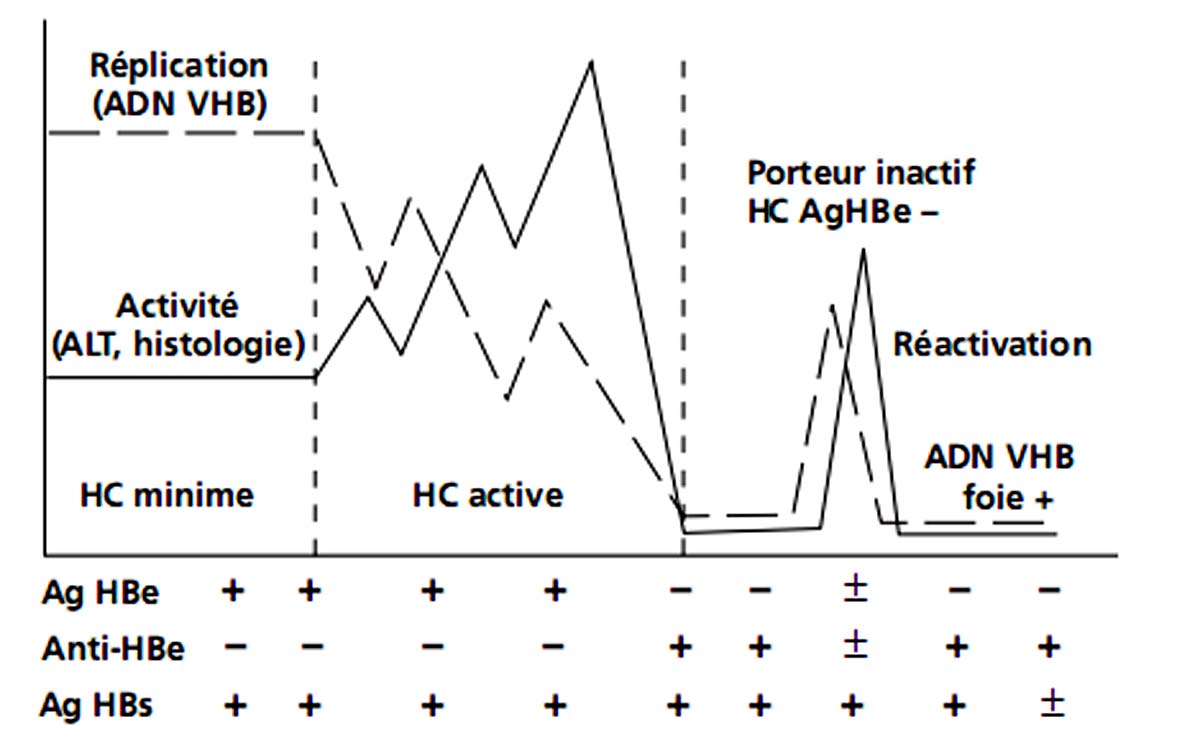
Schématiquement, l’hépatite chronique B est caractérisée par 3 phases (fig. 4.2). Une première phase dite de « tolérance immunitaire » avec une forte réplication virale (grande quantité d’ADN VHB détectable dans le sérum) et une faible activité de l’hépatite chronique (transaminases normales ou peu élevées et lésions histologiques hépatiques de nécrose et d’inflammation absentes ou minimes).
Une deuxième phase dite de « réaction immunitaire » avec une faible réplication virale modérée (quantité modérée d’ADN VHB dans le sérum) et une forte activité de l’hépatite chronique (transaminases élevées et lésions histologiques marquées).
Fig. 4.2. Évolution de l’hépatite chronique (HC) B
Une troisième phase dite « non réplicative » avec une faible réplication virale (faible quantité d’ADN VHB) et l’absence d’activité de l’hépatite chronique (transaminases normales et absence de lésions d’activité histologique).
La disparition spontanée de l’Ag HBs est rare et tardive (incidence d’environ 1 % par an). Dans ce cas, les anticorps anti-HBs apparaissent le plus souvent (séro-conversion HBs). Cela correspond à la guérison de l’hépatite chronique B.
Il existe deux formes d’hépatite chronique B ; la forme dite « sauvage » avec Ag HBe, et la forme dite « mutante » due à des virus « mutants pré-C » qui vont se répliquer sans sécréter l’Ag HBe malgré la présence d’anti-HBe. Il s’agit d’une hépatite chronique active Ag HBe négatif. L’hépatite chronique active Ag HBe négatif est caractérisée par un taux faible de rémission spontanée durable et par une évolution sévère (risque élevé de complications de cirrhose et de CHC). En France, la proportion de malades atteints d’hépatite chronique Ag HBe négatif augmente : elle était de 20 % il y a 10 ans et elle semble être maintenant de plus de 70 %.
La prévention par la vaccination universelle a efficacement diminué l’incidence de la cirrhose et de l’hépato-carcinome (CHC). Par ailleurs, les traitements de l’hépatite chronique B diminuent la survenue du CHC en prévenant la survenue d’une cirrhose.
4/13