- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Données épidémiologiques et facteurs de risque
- 2 - Expression symptomatique
- 3 - Examen clinique
- 4 - Explorations complémentaires
- 5 - Critères de diagnostic et principaux cadres étiologiques différentiels des douleurs anales aiguës
- 6 - Grands cadres thérapeutiques
- 7 - Critères utiles à la prise en charge thérapeutique
- 8 - Suivi et surveillance
- Points essentiels
- Version Enseignants
-
Version PDF

-
Contenu
- Annexes
- Votre Avis
- Ressources Enseignants
6 - Grands cadres thérapeutiques
6 . 1 - Traitement médical
Le traitement médicamenteux repose sur les règles hygiéno-diététiques, le contrôle des troubles du transit, les veinotoniques et les topiques locaux. Ils sont principalement recommandés dans le contrôle des crises hémorroïdaires plus ou moins inflammatoires.
1. Règles hygiéno-diététiques
« La prescription d’un mucilage et/ou l’augmentation de la ration quotidienne en fibres alimentaires est conseillée pour le traitement à moyen terme des symptômes de la maladie hémorroïdaire interne (essentiellement la douleur et les saignements) (grade A) et pour leur prévention (grade C) » (recommandation pour la pratique clinique pour le traitement de la maladie hémorroïdaire).
Grade A signifie que cela est démontré par plusieurs essais randomisés. Le grade C n’est fondé que sur des études non randomisées.
Le traitement des troubles du transit par la prise régulière de fibres alimentaires (principalement ispaghule) et de laxatifs permet de diminuer la fréquence des crises hémorroïdaires chez 4 patients sur 10 et des saignements.
2. Médicaments anti-hémorroïdaires
Ils ont pour but de diminuer la composante inflammatoire de la crise hémorroïdaire (topiques locaux à base d’héparine et/ou d’hydrocortisone), de jouer sur la composante œdémateuse de la crise (veinotoniques) et de favoriser la cicatrisation (oxyde de zinc, oxyde de titane). Certains topiques ont également des propriétés antalgiques par le biais d’anesthésiques locaux.
a. Médicaments dits veinotoniques
Ces médicaments sont actuellement commercialisés dans plus de 50 pays. Certains arguments plaident en faveur d’un mécanisme d’action complexe qui associe une amélioration du tonus pariétal veineux, une diminution de la perméabilité capillaire et des propriétés anti-œdémateuses et anti-inflammatoires.
« La diosmine micronisée à forte dose (2 à 3 g) peut être utilisée en cure courte dans le traitement des manifestations de la maladie hémorroïdaire interne (douleurs, prolapsus, saignement). Son utilisation n’est pas justifiée au long cours (grade B) » (recommandations pour la pratique clinique).
b. Topiques locaux
« Il n’existe pas de donnée dans la littérature validant l’utilisation des topiques locaux au cours de la maladie hémorroïdaire externe ou interne. Compte tenu de leur mode d’action supposé, les traitements locaux contenant un dérivé corticoïde ou incluant un excipient lubrifiant ou un protecteur mécanique peuvent être proposés en cure courte dans le traitement des manifestations fonctionnelles (douleurs, saignements) des hémorroïdes internes et/ou externes (grade C).
Ils ne doivent pas être utilisés à long terme, ni à titre préventif (accord professionnel) » (recommandations pour la pratique clinique).
Dans l’exercice médical français de l’année 2005, les topiques sont prescrits plus de neuf fois sur dix quand les personnes souffrant d’une crise hémorroïdaire consultent leur médecin traitant. Il peut s’agir de crèmes et pommades (90 %) et/ou de suppositoires (51 %). Ces thérapeutiques sont prescrites (avec ou sans veinotonique) en association dans 76 % des cas.
6 . 2 - Traitement endoscopique
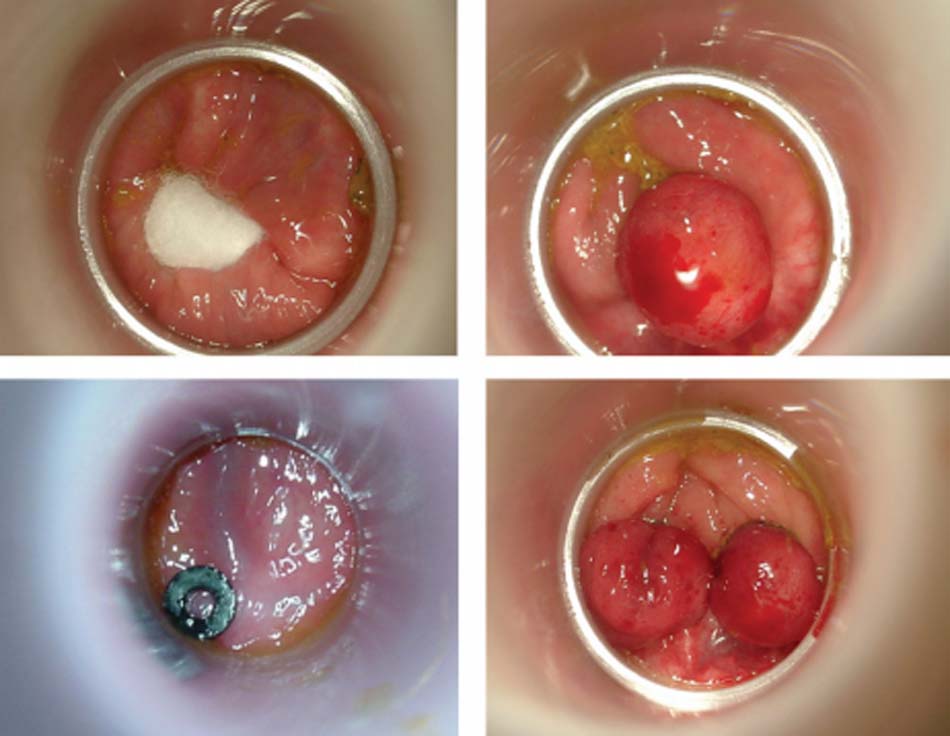
Il fait appel à des méthodes très diverses qui sont représentées par les injections sclérosantes, la ligature élastique, la photo-coagulation infrarouge, la cryothérapie, l’électrocoagulation bipolaire (fig. 27.8).
Ces méthodes ont toutes pour but de retendre le tissu de soutien de la muqueuse hémorroïdaire interne en réalisant une fibrose rétractile de la muqueuse au sommet des paquets hémorroïdaires internes (voir infra). Ces techniques se font en ambulatoire, sans anesthésie (la muqueuse du bas rectum n’est pas sensible à la douleur) et elles sont bien tolérées (10 à 15 % d’effets secondaires indésirables habituellement minimes). Ces méthodes sont réservées aux malades souffrant de façon régulière d’une procidence ou de saignement en rapport avec des hémorroïdes de taille moyenne. Les résultats sont bons à court terme dans 75 % des cas mais se dégradent avec le temps. La méthode instrumentale qui semble offrir aujourd’hui le meilleur rapport bénéfice/risque est la ligature élastique (fig. 27.9).
C’est aussi celle qui expose aux complications les plus graves (infection, hémorragie sur chute d’escarres, douleurs post-thérapeutiques intenses).
L’ensemble de ces données doit être apporté et expliqué à la personne traitée (voir infra).
Fig. 27.8. Réalisation d’une sclérose au sommet du tissu hémorroïdaire dans la partie haute du canal anal. Ce geste instrumental est réalisé en ambulatoire. Il n’impose pas d’anesthésie locale
Fig. 27.9. Ligature élastique
Comme pour la sclérose, la zone traitée se situe au sommet du tissu hémorroïdaire en muqueuse cylindri- que. Une à trois ligatures peuvent être positionnées durant la même séance à travers un anuscope. La mul- tiplication des gestes de ligature au cours d’une même session accroît l’efficacité mais également les effets secondaires et les complications de la méthode.
Les techniques sont habituellement bien tolérées mais elles imposent plusieurs précautions : une antibioprophylaxie peut être recommandée pour certains gestes et elle est indispensable chez les malades à risque d’accidents infectieux (affections valvulaires, prothèses vasculaires). Les malades traités doivent être informés des phénomènes douloureux qui suivent le geste (perception d’une envie défécatoire douloureuse), parfois intenses, du risque de saignement (chute d’escarre) ou de complication suppurative. Les gestes peuvent être répétés sur différents secteurs anatomiques lors de la même séance ou à l’occasion de plusieurs séances. La multiplication des gestes à l’occasion de la même séance accentue l’efficacité thérapeutique de la méthode mais expose à une prévalence accrue de complications. Le traitement endoscopique doit être réservé aux manifestations hémorragiques ou à la procidence de la maladie hémorroïdaire. Leur meilleure efficacité est obtenue dans les hémorroïdes peu procidentes et responsables de saignements répétés lors de la selle.
Traitements instrumentaux : objectifs et moyens.
Le but est d’obtenir une fibrose cicatricielle au sommet des hémorroïdes internes par une technique :
– chimique (sclérose) ;
– ischémique (ligature élastique) ;
– thermique (cryothérapie) ;
– physique (photocoagulation et électrocoagulation).
Ils renforcent le tissu de soutien et repositionnent les plexus hémorroïdaires en position anatomique correcte.
Ils sont d’autant plus efficaces que les plexus hémorroïdaires internes sont de taille réduite.
Ils ont un effet qui s’épuise avec le temps.
Traitement instrumental des hémorroïdes. Ce qu’il faut dire au malade.
Les traitements instrumentaux n’enlèvent pas les hémorroïdes.
Les traitements instrumentaux occasionnent parfois des effets secondaires préoccupants qui doivent faire consulter dans l’urgence (douleurs importan- tes, fièvre, rétention urinaire, saignements).
Les traitements instrumentaux occasionnent souvent des signes modérés pendant 24 à 72 heures.
L’efficacité des traitements instrumentaux diminue au cours du temps.
6/9