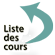- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Définition
- 2 - Épidémiologie
- 3 - Physiopathologie
- 4 - Clinique
- 5 - Évolution : complications, pronostic
-
6 - Traitement
-
6.1 - Antibiothérapie
- 6 . 1 . 1 - Principes généraux
- 6 . 1 . 2 - Antibiothérapie des endocardites infectieuses à streptocoques oraux et du groupe D
- 6 . 1 . 3 - Antibiothérapie des endocardites infectieuses à entérocoques
- 6 . 1 . 4 - Antibiothérapie des endocardites infectieuses à staphylocoques
- 6 . 1 . 5 - Antibiothérapie des endocardites infectieuses à hémocultures négatives
- 6.2 - Traitement chirurgical
-
6.1 - Antibiothérapie
- 7 - Prévention
- 8 - Pour en savoir plus
- Points essentiels
-
Version PDF

-
Contenu
- Evaluations
- Annexes
4 - Clinique
4 . 1 - EI = maladie systémique de présentation polymorphe
Les manifestations cliniques sont très variées, diversement associées, à l’origine de présentations parfois très trompeuses.
Classiquement, on distingue deux grands tableaux :
- endocardite subaiguë, forme classique de la maladie d’Osler ;
- endocardite aiguë, souvent à staphylocoque.
Cette distinction clinique est de moins en moins pertinente actuellement.
4 . 1 . 1 - Syndrome infectieux
- Fièvre, le plus constant des symptômes.
- Altération de l’état général.
- Splénomégalie dans 20 à 40 % des cas.
4 . 1 . 2 - Signes cardiaques
Devant un syndrome infectieux inexpliqué, le souffle cardiaque authentifie la localisation de l’infection au niveau de l’endocarde valvulaire et a une valeur diagnostique considérable.
La plus grande valeur est à l’apparition d’un nouveau souffle ou à la modification d’un souffle connu.
L’absence de souffle ne permet cependant pas d’exclure le diagnostic.
On peut retrouver une insuffisance cardiaque, le plus souvent gauche.
Toute insuffisance cardiaque fébrile doit faire évoquer le diagnostic d’endocardite +++.
Les autres complications plus rares sont : péricardite, troubles de conduction (un bloc auriculoventriculaire au cours d’une EI doit faire évoquer un abcès septal).
4 . 1 . 3 - Manifestations extracardiaques
Elles sont :
- cutanées dans 5 à 15 % des cas : purpura pétéchial, nodosités d’Osler (ou « faux panaris »), pathognomoniques, placards érythémateux palmoplantaires de Janeway, plus rares ;
- respiratoires : toux ; dyspnée témoignant d’une IVG ; toux et dyspnée fébrile, témoins d’emboles septiques pulmonaires multiples chez le toxicomane ;
- ophtalmologiques : purpura conjonctival, taches de Roth au fond d’œil ;
- rhumatologiques fréquentes : arthralgies des membres, lombalgies devant faire rechercher une spondylodiscite, myalgies, parfois arthrites ;
- neurologiques : parfois inaugurales. Infarctus, hémorragies cérébrales ou cérébroméningées, abcès cérébral ;
- rénales : atteintes spécifiques de l’EI, protéinurie ou hématurie isolée mais aussi insuffisance rénale par atteinte glomérulaire. Autres causes possibles d’atteinte rénale (néphrotoxicité des antibiotiques, embolie septique).
4 . 2 - Diagnostic
Les deux piliers du diagnostic des EI sont les hémocultures et l’échocardiographie.
4 . 2 . 1 - Hémoculture
Elle permet d’isoler le micro-organisme responsable dans 90 % des cas.
Trois prélèvements sanguins veineux en moyenne doivent être réalisés. Le sang ne doit pas être prélevé au travers d’un cathéter.
Ils sont à répéter durant 2 ou 3 jours si les hémocultures initiales sont négatives, notamment chez les sujets ayant reçu des antibiotiques.
La suspicion d’EI est à signaler au laboratoire de microbiologie, car il faut parfois un temps de culture long pour les micro-organismes à croissance difficile (groupe HACEK, Brucella, streptocoques déficients, levures).
Si la présomption d’EI est forte et si les hémocultures restent négatives, envisager les étiologies des EI à hémocultures négatives et recourir à d’autres méthodes diagnostiques parfois combinées qui incluent des techniques spéciales d’hémoculture, le recours à la sérologie (levures notamment) ou à l’amplification génique (micro-organismes intracellulaires).
4 . 2 . 2 - Échocardiographie
Elle affirme le diagnostic devant une des lésions caractéristiques: végétation, abcès, perforation valvulaire ou désinsertion de prothèse.
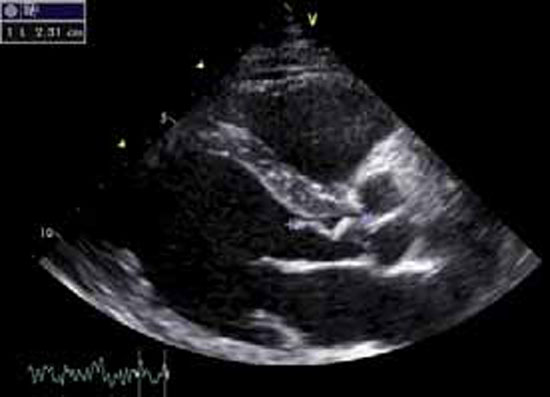
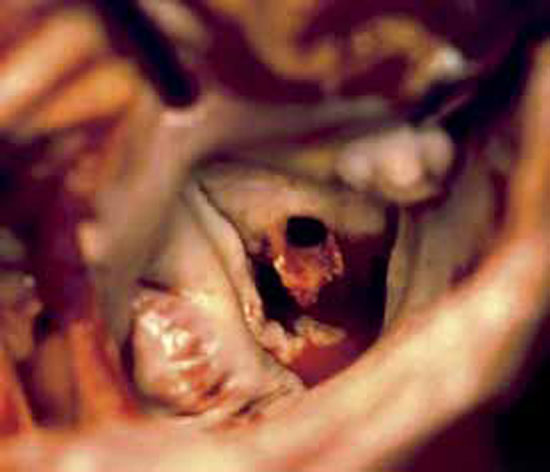
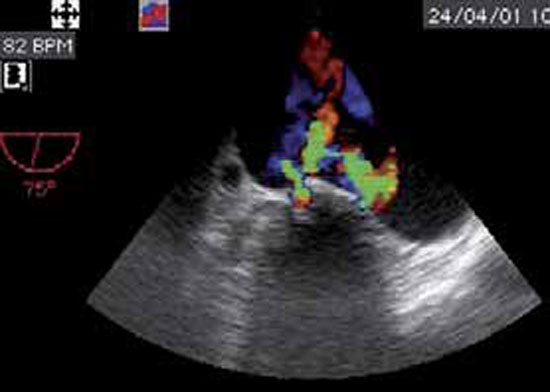
La végétation est une masse mobile, hyperéchogène, finement vibratile, attenante aux valves, et de taille variable. Elle est identifiée par l’échocardiographie transthoracique (ETT) ou l’échographie transoesophagienne (ETO) surtout en cas de prothèse valvulaire. Il faut savoir répéter l’ETO, la végétation pouvant apparaître secondairement après un premier examen normal (figures 1 et 2).
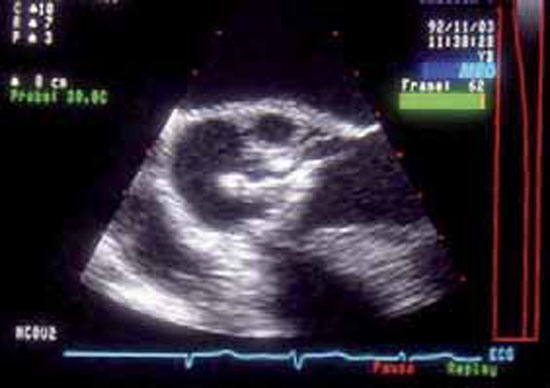
L’abcès péri-annulaire, sur valve native ou sur prothèse, est présent dans 30% des cas, visible le plus souvent en ETO et sur l’anneau aortique plutôt que mitral (figure 3).
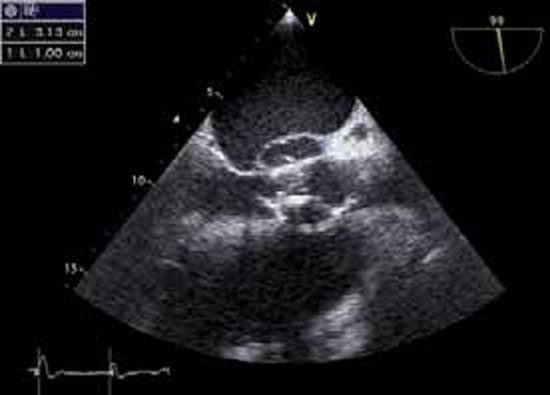
Les dégâts et la présence d’éventuelles complications sont appréciés: capotage ou désinsertion d’une valve, perforation valvulaire (figure 4), rupture de cordage, anévrysme du sinus de Valsalva.
Sur les prothèses valvulaires, abcès péri-annulaires et désinsertion de prothèse (figure 5) sont fréquents.
Le retentissement des dysfonctions valvulaires ou prothétiques est évalué à l’aide de l’étude de la dilatation et de la fonction ventriculaires gauches, des pressions droites, et le risque embolique des végétations (taille et mobilité) est apprécié.
Le diagnostic d’EI est confirmé chez plus de 90 % des malades, mais les faux négatifs sont possibles. De plus, l’échocardiographie ne permet pas de distinguer une végétation « active » d’une végétation séquellaire, stérilisée.
Figure 1 : Endocardite infectieuse (EI) aortique
Figure 3 : Abcès de l’anneau aortique postérieur (en haut de l’image en ETO)
4 . 2 . 3 - Autres examens
- NFS plaquettes, recherche d’anémie hémolytique.
- Bilan inflammatoire : CRP, électrophorèse des protéines.
- Bilan immunitaire : complexes immuns circulants.
- Urée et créatinine, recherche d’hématurie et de protéinurie, ECBU.
- BNP pour évaluer le retentissement ventriculaire gauche.
4 . 2 . 4 - Recherche de la porte d’entrée
- Panoramique dentaire et avis stomatologique.
- Fibroscopie gastrique ou coloscopie en cas de germe d’origine digestive.
- Échographie ou scanner abdominopelvien en cas de germe d’origine urinaire.
- Scintigraphie rachidienne au gallium ou IRM ou scanner en cas de suspicion de spondylodiscite.
4 . 2 . 5 - Classification diagnostique des endocardites infectieuses
L’affirmation du diagnostic d’EI peut être difficile. Les manifestations cliniques de l’endocardite sont très variées, peu spécifiques et peuvent toucher plusieurs organes. De ce fait, l’EI est un diagnostic différentiel de nombreuses affections avec manifestations systémiques.
De plus, une antibiothérapie préalable avant les hémocultures est fréquente.
Démontrer l’existence d’une végétation n’est pas non plus toujours aisé. La démonstration formelle repose sur l’examen histologique de la végétation, ce qui suppose l’intervention chirurgicale ou l’autopsie. La visualisation des végétations reste parfois difficile, notamment lorsqu’elles sont de petite taille ou situées sur des valves prothétiques.
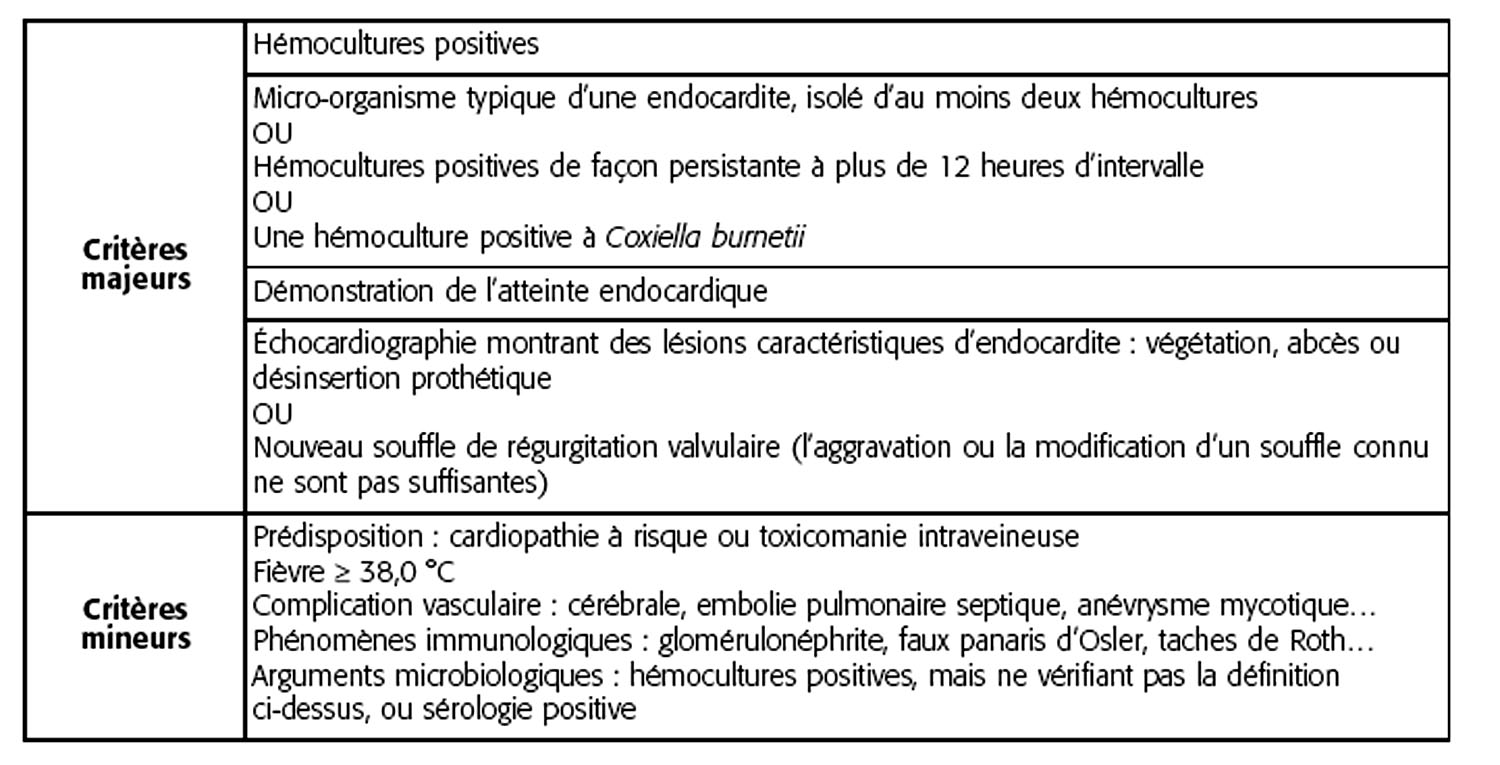
Pour toutes ces raisons, des erreurs diagnostiques, le plus souvent par excès mais aussi par défaut, sont possibles, aussi on utilise la classification diagnostique dite classification de Duke (tableau 2).
Tableau 2. Classification diagnostique des endocardites infectieuses (présentation simplifiée des critères de Duke)
4/8