- Pré-requis et Objectifs
- Cours
- Annexes
- Votre Avis
4 - Diagnostic biologique
4 . 1 - Prélèvement
Les prélèvements doivent se faire dans des conditions d’asepsie. Les échantillons sont mis dans un récipient stérile et acheminés le plus rapidement possible au laboratoire.
L’isolement d’Aspergillus ou d’une autre moisissure de produits biologiques issus de sites stériles (biopsies d’organes à l’aiguille ou chirurgicales) affirme le diagnostic. L’isolement d’une moisissure à partir de sites anatomiques pouvant être colonisés (arbre respiratoire ou sites superficiels) est d’interprétation plus délicate et doit prendre en compte le contexte clinique et l’ensemble des arguments diagnostiques. Les prélèvements respiratoires protégés (lavage bronchiolo-alvéolaire, aspiration bronchique…) complètent l’examen des expectorations.
4 . 2 - Diagnostic mycologique
Le diagnostic mycologique doit être effectué par un laboratoire expérimenté et doit associer un examen direct des prélèvements de toutes origines (surtout respiratoires) et une culture sur milieux mycologique.
4 . 2 . 1 - Examen direct
Il permet la mise en évidence de filaments mycéliens témoignant de la croissance du champignon. L’examen direct à l’état frais met en évidence des filaments de 2 μm à 4 μm de diamètre, hyalins (clairs), cloisonnés ou septés et, parfois, ramifiés (dichotomie avec angles aigus à 45° ; figure 27.4). Des colorations spécifiques et des techniques de marquage de la paroi augmentent la sensibilité de l’examen direct (figure 27.5). Les têtes aspergillaires peuvent être observées directement en cas d’atteinte du conduit auditif externe. Dans d’autres cas, on peut observer des filaments particuliers évoquant d’autres moisissures :
filaments larges non septés évoquant une mucormycose (figure 27.6) ;
élément allongé, levuriforme, cloisonné évoquant T. marneffei (ex-Penicillium), qui est un champignon dimorphique.
Fig. 27.4 Aspiration bronchique : filaments d’Aspergillus sp. (examen direct à l’état frais, contraste de phase ; × 400)
Fig. 27.5 Lavage bronchiolo-alvéolaire : Aspergillus sp., filaments (examen direct, imprégnation argentique ; × 400)
Fig. 27.6 Filaments de mucorales (examen direct à l’état frais ; × 1 000)
4 . 2 . 2 - Culture et identification
La culture est réalisée sur des milieux fongiques spécifiques (milieu de Sabouraud sans cycloheximide). Elle permet l’identification précise du genre et de l’espèce du champignon impliqué. La pousse se fait en 3 à 5 jours à 25–30 °C et 37 °C. L’aspect macroscopique et l’analyse microscopique de la culture permettent le diagnostic de genre et d’espèce. Pour Aspergillus, l’examen microscopique montrera souvent des têtes aspergillaires caractéristiques (figure 27.7).
Fig. 27.7 Aspect microscopique d’Aspergillus fumigatus en culture
Les hémocultures sont le plus souvent négatives dans les API mais sont fréquemment positives dans les fusarioses et les scédosporioses disséminées ainsi qu’avec les atteintes par T. marneffei.
4 . 2 . 3 - Examen anatomopathologique
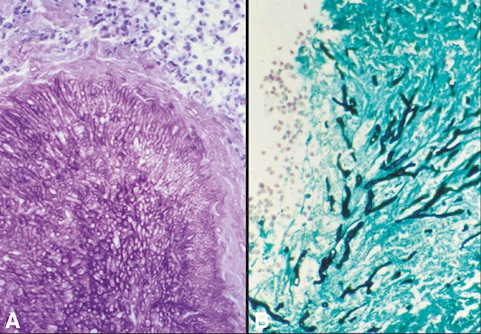
Il peut mettre en évidence des filaments mycéliens septés « de type aspergillaire » ou non septés « de type mucorale » et peut objectiver un processus d’invasion tissulaire, notamment vasculaire. Il fait appel à des colorations spécifiques (figure 27.8).
Fig. 27.8 Aspergillose, examen anatomopathologique
4 . 2 . 4 - Détection d’antigènes circulants
Il est actuellement recommandé de détecter l’antigène galactomannane présent dans la paroi des Aspergillus spp. et, éventuellement, le β(1,3)-D-glucane présent dans la paroi de tous les champignons sauf les cryptocoques et les mucorales,
Une recherche positive dans le sérum/plasma ou dans le lavage bronchiolo-alvéolaire est un argument biologique majeur pour le diagnostic de l’API, en particulier chez le patient neutropénique.
La sensibilité du galactomannane est estimée autour de 70 % à 80 % dans la population des greffés de cellules souches hématopoïétiques ayant une API ; l’existence de faux positifs induits par certains médicaments et aliments impose la confirmation de toute détection positive ou douteuse sur un second prélèvement.
Une recherche positive dans le sérum/plasma ou dans le lavage bronchiolo-alvéolaire est un argument biologique majeur pour le diagnostic de l’API, en particulier chez le patient neutropénique.
4 . 2 . 5 - Biologie moléculaire
Des techniques d’amplification génique par PCR ont été développées et aide au diagnostic d’API.
4 . 3 - Diagnostic indirect
Dans l’aspergillose, la détection d’anticorps circulants traduit la réponse immunitaire humorale d’un hôte immunocompétent au contact du champignon et correspond à un argument majeur pour le diagnostic des aspergilloses pulmonaires chroniques des aspergilloses localisées et immunoallergiques (tableau 27.1). La technique de référence reste la mise en évidence de précipitines (anticorps précipitants) par immunoprécipitation. Des techniques de dépistage rapides, mais moins spécifiques, peuvent également être utilisées (ELISA et hémagglutination). Le western blot est utilisé en technique de confirmation, avec des performances qui se rapprochent de l’immunoprécipitation. L’absence de réponse humorale au cours de diverses immunodépressions rend l’interprétation des résultats difficile dans le diagnostic d’API. Les sérologies des autres moisissures sont en cours d’évaluation ou réalisées dans des laboratoires spécialisés.
Tableau 27.1 Pertinence de la prescription des tests diagnostiques de l’aspergillose en fonction de la suspicion clinique
| Mise en évidence du champignon (mycologie, histologie, biologie moléculaire) | Détection d’anticorps circulants | Détection d’antigènes circulants | Marqueurs non spécifiques (éosinophilie, et IgE totales) et spécifiques (IgE anti-Aspergillus) | |
| Aspergillose pulmonaire chronique | + | ++ | ||
| Aspergillose localisée | + | + | ||
| Aspergillose invasive | + | − | + | |
| Aspergilloses immunoallergiques ABPA | ± | + | + | |
| Asthme | + | |||
| Alvéolite extrinsèque | + |
Tableau 27.1 Pertinence de la prescription des tests diagnostiques de l’aspergillose en fonction de la suspicion clinique.
ABPA, aspergillose bronchopulmonaire allergique.
L’hyperéosinophilie sanguine et l’augmentation des IgE totales et/ou spécifiques sont des marqueurs non spécifiques qui doivent être recherchés au cours des aspergilloses immunoallergiques.
4/5