- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Rappels
- 2 - Diagnostic positif et diagnostic de gravité
- 3 - Diagnostics differentiels
- 4 - Conduite à tenir devant une épistaxis quelle que soit son importance
- 5 - Traitement
- 6 - Diagnostic étiologique
- 7 - Note technique
- Points essentiels
-
Version PDF

-
Contenu
- Annexes
5 - Traitement
Le choix thérapeutique est adapté à la situation qui doit être soigneusement évaluée : retentissement, facteurs de risque, étiologie, surveillance nécessaire du patient. Cette dernière conditionne la décision de la prise en charge sur place, du transfert en centre spécialisé et de l’hospitalisation.
Il a pour but de :
- stabiliser l'état hémodynamique du patient si nécessaire (transfusion sanguine, oxygène)
- tarir l’hémorragie (traitement primaire) ;
- éviter sa reproduction (traitement secondaire) ;
- rechercher une étiologie (dans un 2ème temps)
Il est parfois utile de prescrire un anxiolytique oral ou injectable chez un patient agité et anxieux.
5 . 1 - Tarir l’hémorragie parhémostaselocale
Selon l’importance et la localisation du saignement, une démarche plus ou moins invasive est proposée.
L’examen de la cavité nasale sera réalisé à l’aide d’un endoscope rigide 0° ou 30° alimenté par une source de lumière froide. L’examen est réalisé d’avant en arrière en inspectant la cloison nasale, le cornet inférieur, le cornet moyen, la région des méats et le rhinopharynx.
5 . 1 . 1 - Localisation à la tache vasculaire (antérieure)
- Compression digitale simple de l’aile du nez pendant 10 minutes.
- Compression par tampon hémostatique.
- Cautérisation de la tache vasculaire :
- chimique (nitrate d’argent en perle ou liquide, acide chromique) ;
- électrique (pince bipolaire).
5 . 1 . 2 - Localisation non déterminée (postérieure, diffuse…)
Par ordre d’escalade thérapeutique :
- tamponnement antérieur de la cavité nasale ;
- tamponnement par ballonnet gonflable hémostatique antérieur et postérieur ;
- tamponnement postérieur ;
- coagulation par voie endonasale des artères sphénopalatines ou embolisation de ces artères en radiologie interventionnelle ;
- ligature des artères ethmoïdales dans les cas d’épistaxis non contrôlées par les thérapeutiques précédentes (situation rare). Leur embolisation est contre-indiquée car elles sont des branches terminales de l’artère ophtalmique, branches de la carotide interne entraînant un risque d’hémiplégie ou de cécité (figure 1).
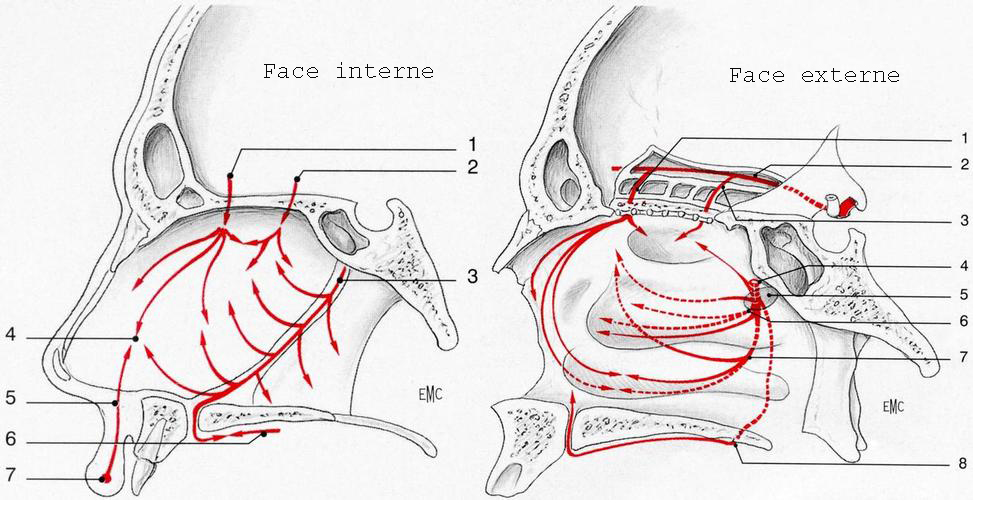
Figure 1 : Vascularisation des fosses nasales
Sur la face interne (cloison nasale), des branches du système carotidien interne (1), artère ethmoïdale antérieure (2) artère ethmoïdale postérieure, viennent communiquer avec des branches de l’artère carotide externe (3), artère nasopalatine, artère de la sous-cloison (branche artère faciale) (5), artère palatine supérieure (6), au niveau de la tache vasculaire (4), siège habituel des épistaxis antérieures. En effet, la tache vasculaire est la zone d’anastomose de 3 systèmes artériels : artères ethmoïdales, artère nasopalatine, artère faciale (par l’artère de la sous-cloison). Sur la face externe, le système carotidien interne donne naissance à l’artère ethmoïdale antérieure (1) et à l’artère ethmoïdale postérieure (3), toutes deux branches de l’artère ophtalmique (2). Le système carotidien externe donne naissance à l’artère nasopalatine (4), branche de l’artère sphénopalatine au travers du foramen sphénopalatin (5) (zone de saignement fréquente dans les épistaxis postérieures), l’artère sphénopalatine donnant trois branches collatérales : l’artère du cornet moyen (6), l’artère du cornet inférieur (7), l’artère palatine supérieure (8).
Ces gestes sont associés à d’autres mesures selon les cas particuliers :
- si une HTA est observée dès la prise en charge, il faut savoir répéter les mesures de la tension artérielle après avoir tari l'hémorragie et calmé le patient qui est souvent anxieux devant ces saignements importants (parfois, le recours à un anxiolytique est nécessaire) car la tension artérielle peut être faussement élevée au début de la prise en charge du patient. En revanche, devant une HTA qui persiste, une régulation rapide de la tension artérielle par traitement antihypertenseur adapté est indiquée ;
- pour les patients porteurs d’angiomatose diffuse (cf. diagnostic étiologique) ou de coagulopathie, les tamponnements sont préférentiellement réalisés avec des tampons résorbables pour réduire le risque de récidive lors de leur ablation ;
- l’embolisation de l’artère sphénopalatine et des branches de l’artère faciale est indiquée après échec du tamponnement antéropostérieur ;
- la coagulation du point de saignement à la consultation sous contrôle endoscopique est envisageable si le matériel est disponible. Il est réalisé par l’ORL.
Média 1 : Coagulation de l'artère sphenopalatine par voie endoscopique
5 . 2 - Éviter la reproduction de l’hémorragie
- Recherche et traitement d’une cause locale : cautérisation d’une ectasie de la tache vasculaire.
- Recherche et traitement des facteurs généraux : hypertension artérielle, coagulopathies, surdosage d’anticoagulants ou d’antiagrégants plaquettaires.
5 . 3 - Transfusion exceptionnelle
En dehors de perte massive et d’une altération de l’état général, il est préférable de reconstituer les réserves martiales (fer per os ou injectable) ou de proposer un traitement par EPO.
5/7