- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Physiopathologie - généralités
- 2 - Rhinopharyngites
- 3 - Angines
- 4 - Amygdalite chronique
- 5 - Complications des infections amygdaliennes
- 6 - Indications de l’amygdalectomie
- Points essentiels
-
Version PDF

-
Contenu
- Annexes
5 - Complications des infections amygdaliennes
Elles sont dues au SGA et s’observent au cours d’une angine aiguë, ou lors d’une poussée de réchauffement d’une amygdalite chronique. Les angines à SGA évoluent le plus souvent favorablement en 3-4 jours même en l’absence de traitement, mais elles peuvent donner lieu à des complications septiques, locales ou générales, et à des syndromes post-streptococciques (rhumatisme articulaire aigu, glomérulonéphrite aiguë).
En présence d’une rhinopharyngite ou d’une angine, il faut savoir reconnaître les signes d’alerte faisant suspecter une adénite aiguë bactérienne, un phlegmon péri-amygdalien, une infection péripharyngée ou une cellulite cervicale profonde. Ces signes sont une altération de l’état général, un syndrome septique sévère, l’unilatérisation des symptômes, un trismus, un torticolis, une tuméfaction latéro-cervicale, une inflammation cutanée, une dyspnée. L’association de ces signes est variable selon la nature de l’infection, son degré de sévérité et le terrain sur lequel elle survient (âge, immunodépression, prise d’AINS, …).
5 . 1 - Complications locales
Les complications suppuratives locorégionales sont représentées essentiellement par le phlegmon péri-amygdalien, mais aussi par l’adénite cervicale suppurative (adénophlegmon latérocervical), l’abcès rétropharyngé, l’otite moyenne aiguë, la sinusite, la mastoïdite, la cellulite cervicale.
5 . 1 . 1 - Phlegmon péri-amygdalien
Il correspond à une cellulite suppurée développée entre la capsule de l’amygdale et la paroi pharyngée. Il fait le plus souvent suite à une angine évoluant depuis plusieurs jours mais dans 10% des cas, ils peuvent être inauguraux
Les signes habituels sont la fièvre, une douleur pharyngée à prédominance unilatérale avec éventuelle otalgie réflexe, une odynophagie, un trismus, une voix modifiée dite de « patate chaude» et une hypersalivation.
L’examen clinique retrouve quasi-systématiquement des adénopathies cervicales satellites.
L'examen endobuccal à l'abaisse-langue est souvent rendu difficile par le trismus. Il montre un élargissement important du pilier antérieur du côté atteint, masquant presque complètement l’amygdale. La luette est oedématiée en « battant de cloche » et déviée du côté opposé.
On distingue le phlegmon antérieur, au cours duquel le bombement prédomine au pôle supérieur du pilier antérieur, et le phlegmon postérieur, plus rare, transformant le pilier postérieur en bourrelet vertical, blanchâtre, oedématié et habituellement sans trismus.
Le traitement : Chez l’adulte, la prise en charge peut être ambulatoire dans les formes non compliquées à condition qu’une alimentation orale reste possible et que la ponction à l’aiguille fine (qui aspire le pus) ou le drainage évacuateur de la collection suppurée (figure 12) aient permis de ramener du pus. En cas d’échec du traitement ambulatoire initial, une hospitalisation secondaire peut se révéler nécessaire. L’enfant est systématiquement hospitalisé.
L'antibiothérapie est orale (traitement ambulatoire) ou intraveineuse (hospitalisation). Dans ce deuxième cas, un relais est pris par une antibiothérapie orale. En moyenne, la durée totale de traitement est de dix jours.
- L'antibiotique recommandé en première intention est l'association amoxiciline–acide clavulanique.
- En cas d’allergie avérée à la pénicilline, on proposera l’association intraveineuse de céphalosporines de troisième génération (céfotaxime ou ceftriaxone) et de métronidazole ou clindamycine, relayée par un traitement oral par de la clindamycine ou de la pristinamycine.
- Une dose unique de corticoïdes permettrait de mieux soulager la douleur, le trismus et la fièvre, sans augmenter les risques d’évolution défavorable.
- Les autres traitements médicaux sont les antalgiques /antipyrétiques, et la prévention de la déshydratation par perfusion quand l'alimentation orale est rendue impossible par l'intensité du trismus et de la douleur, en particulier.
- Une amygdalectomie est proposée en cas de forme récidivante.
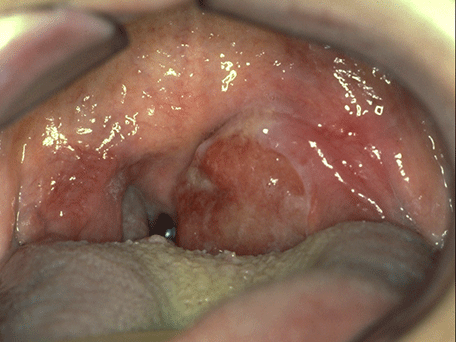
Figure 12 : Phlegmon périamydalien gauche
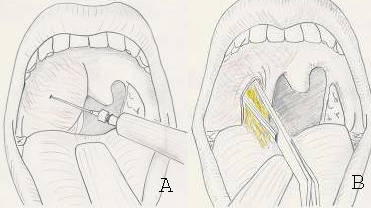
Figure 13 : Traitement chirurgical d’un phlegmon péri-amygdalien droit
A. Phlegmon péri-amygdalien droit ponctionné au travers du pilier antérieur, ce qui permet un prélèvement bactériologique du pus (A). B. Le phlegmon est incisé au travers du pilier antérieur, l’ouverture est agrandie avec une pince pour faciliter l’évacuation de la collection purulente (avec prélèvement bactériologique).
5 . 1 . 2 - Infections péripharyngées
Il s’agit d’une véritable urgence et les aspects de la prise en charge se limitent à la reconnaissance des signes d’alerte et de gravité et à l’organisation d’un transfert du patient vers un centre spécialisé pour un traitement médico-chirurgical. L’imagerie le plus souvent par TDM complète l’examen clinique
Infections rétropharyngées et rétrostyliennes
Il s’agit en fait d’adénites, mais elles sont classées parmi les infections péripharyngées car elles partagent les mêmes étiologies bactériennes (flore commensale pharyngée) ainsi que certaines complications. Elles s’observent le plus souvent chez l’enfant, les ganglions rétropharyngés et rétrostyliens régressant habituellement vers l’âge de 7 ans. Les rhinopharyngites sont plus souvent en cause que les angines. Elles peuvent être rétropharyngées, rétrostyliennes, ou occuper ces deux territoires dans les formes les plus étendues. En revanche, du fait de l’existence d’une coque (capsule ganglionnaire ou coque d’abcès) freinant leur extension, elles ne s’étendent habituellement pas au-delà de ces deux espaces.
Les éléments cliniques faisant suspecter une adénite rétropharyngée ou rétrostylienne sont les suivants:
- signes de rhinopharyngite (fièvre, rhinorrhée, odynophagie, toux);
- âge inférieur à 7 ans;
- torticolis, dyspnée, sialorrhée;
- tuméfaction latérocervicale haute mal limitée;
- lors de l’examen à l’abaisse-langue: tuméfaction médiane (adénite rétropharyngée) ou latérale rétro-amygdalienne (adénite rétrostylienne) de la paroi pharyngée.
Infections préstyliennes
Chez l’adulte et l’adolescent, les principales infections péripharyngées sont les infections préstyliennes. Les foyers dentaires viennent en tête des étiologies, suivis des portes d’entrée amygdaliennes dans le cadre d’angines ou plus fréquemment de phlegmons périamygdaliens. À partir de l’amygdale ou du tissu celluleux périamygdalien, l’infection traverse le fascia bucco-pharyngien, enveloppe fibreuse bordant la face externe des muscles pharyngés, et atteint l’espace cellulo-graisseux paratonsillaire. Ce tissu étant propice à la liquéfaction purulente, les infections préstyliennes sont le plus souvent abcédées. Le processus infectieux peut rester circonscrit ou s’étendre rapidement à différents espaces, donnant naissance à une cellulite cervicale profonde extensive.
Les éléments cliniques faisant suspecter une infection préstylienne sont les suivants :
- contexte d’angine ou surtout de phlegmon périamygdalien;
- âge adulte;
- trismus, sialorrhée;
- tuméfaction latéro-cervicale haute parotidienne et sous-mandibulaire;
- lors de l’examen à l’abaisse-langue
En cas de voussure pharyngée dans un contexte infectieux, l’examen à l’abaisse-langue doit se faire délicatement, en surveillant attentivement la ventilation et l’état de vigilance du patient et en disposant d’une aspiration.
En cas de dyspnée laryngée, la fibroscopie souple pourra aider à préciser l'obstacle.
Chez l’adulte, l’examen clinique n’oubliera pas de rechercher des co-morbidités associées (diabète, …), ainsi qu’un cancer surinfecté des voies aériennes supérieures en cas de terrain alcoolique et/ou tabagique.
Cellulites cervicales profondes extensives
Le terme de cellulite désigne une infection des espaces celluleux, zones tissulaires
essentiellement graisseuses séparant entre eux les fascias, lames fibreuses sous-tendant la peau et entourant les muscles et les viscères. Ce terme a pour synonymes ceux de fasciite nécrosante ou d’infection nécrosante des tissus mous. Dans le cadre des pharyngites, les cellulites cervicales profondes extensives font le plus souvent suite à des infections préstyliennes sur angine ou sur phlegmon périamygdalien. L’infection diffuse rapidement aux régions parotidienne, sous-mandibulaire, rétrostylienne puis rétropharyngée et enfin médiastinale. Les tissus infectés sont d'abord le siège d'une inflammation intense (stade pré suppuratif sans collection) puis secondairement, certaines zones peuvent s'abcéder (stade suppuratif ou collecté).
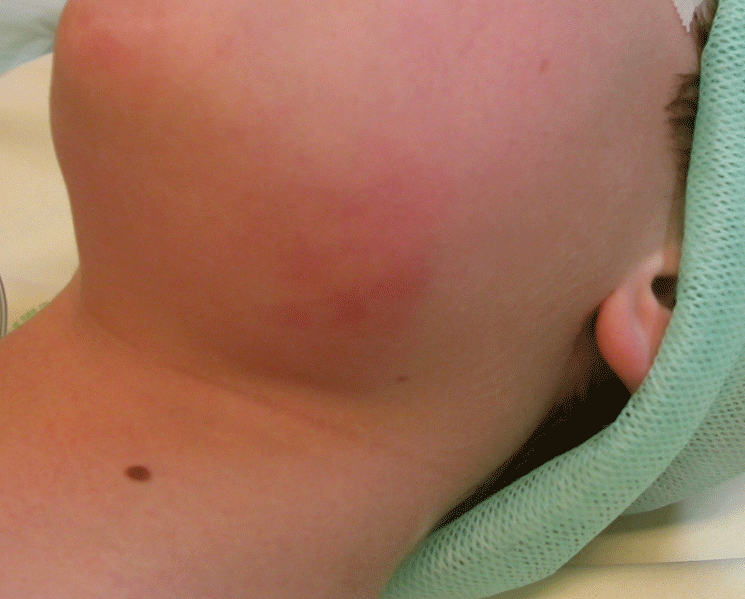
5 . 1 . 3 - Adénite cervicale suppurative (ou adénophlegmon latérocervical)
Il s’agit d’une suppuration d’un ganglion lymphatique de la chaîne jugulo-carotidienne. Cette complication est plus rare (figure 13). Après une phase d’angine, un torticolis douloureux, un empâtement cervical profond avec syndrome fébrile apparaissent. L’imagerie aide au diagnostic topographique dans les formes abcédées.
La plupart des adénites aiguës bactériennes peuvent faire l’objet d’une prise en charge ambulatoire exclusive et ne nécessitent pas de consultation ORL spécialisée. Les examens biologiques et l’imagerie sont inutiles en l’absence de complication. Le traitement repose sur la prescription d’antalgiques/antipyrétiques et d’une antibiothérapie orale. L’antibiothérapie initiale doit essentiellement couvrir les staphylocoques méthi-S et les SGA. Les cibles bactériennes principales à couvrir sont le streptocoque A, le staphylocoque doré avec parfois anaérobies (B fragilis). En ambulatoire, on privilégie l’association amoxicilline-clavulanate per os. En cas d’allergie, le traitement associe au metronidazole, après 6 ans de la pristinamycine et avant 6 ans la josamycine ou bien la spiramycine. Une durée de traitement de 10 à 14 jours est en général suffisante. Il est préférable de poursuivre l’antibiothérapie durant au moins 5 jours après résolution complète des symptômes. Une réévaluation clinique est nécessaire 48 à 72 h après l’instauration du traitement antibiotique. L’évolution sous traitement est habituellement favorable en 2 à 3 jours.
En l’absence d’amélioration après 48 à 72h de traitement ambulatoire bien conduit une hospitalisation est nécessaire. Une collection, dont la fréquence de survenue est d’environ 10% est recherchée par:
- la clinique: érythème cutané faisant craindre une rapide fistulisation, masse fluctuante à la palpation ;
- l’imagerie. Celle-ci consiste en une échographie ou un scanner selon les possibilités et les habitudes locales ;
- une ponction aspirative. Cet examen permet une analyse bactériologique du pus et a également des vertus thérapeutiques. La ponction peut être répétée en cas de récidive de la collection. Le pus prélevé doit faire l'objet d'une étude bactériologique.
Le patient peut rentrer chez lui lorsque sont réunies les conditions suivantes: masse cervicale en cours de diminution de volume, bon état général, retour à l’apyrexie depuis au moins 48h. Après retour à domicile, une antibiothérapie orale est prescrite pour une durée minimale de 5 jours après résolution des symptômes. Le choix de la molécule dépend des résultats des prélèvements bactériologiques. En l’absence de germe isolé, on proposera les mêmes antibiotiques que ceux utilisés en première intention en ambulatoire. Le patient doit être prévenu de la persistance prolongée (plusieurs semaines voire plusieurs mois) d’une masse cervicale palpable.
5 . 2 - Complications générales
Elles sont surtout rénales, articulaires et cardiaques, et sont le fait du streptocoque β-hémolytique A.
La pathogénie, longtemps discutée, paraît de mécanisme immunitaire. Elles seraient consécutives à la mise en circulation de complexes immuns, associant des antigènes du streptocoque b-hémolytique A et des immunoglobulines IgG, qui se déposent surtout dans les glomérules rénaux et les articulations, déclenchant l’activation du complément et une réaction inflammatoire.
5 . 2 . 1 - Glomérulonéphrites aiguës
Le plus souvent œdémateuses ou hématuriques, survenant de 10 à 20 jours après l’angine streptococcique ; leur évolution est en général favorable chez l’enfant, mais peut se faire vers une insuffisance rénale irréversible, surtout chez l’adulte.
5 . 2 . 2 - Rhumatisme articulaire aigu et syndromes poststreptococciques
Il débute 15 à 20 jours après l’infection amygdalienne initiale soit :
- de façon brutale et parlante par une polyarthrite ;
- insidieusement en cas de cardite modérée inaugurale.
Il existe une relation inverse entre la gravité de l’atteinte articulaire et le risque de développement d’une atteinte cardiaque.
Les manifestations articulaires sont les plus fréquentes :
- la forme clinique typique, devenue rare, se caractérise par une polyarthrite mobile, migratrice, asymétrique des grosses articulations. L’articulation est le siège de douleurs limitant la mobilité, de rougeur, de chaleur et de tuméfaction ;
- cette forme est actuellement remplacée soit par de simples arthralgies, soit par une mono-arthrite faisant discuter le diagnostic d’arthrite purulente. La durée spontanée de l’accès rhumatismal est d’environ 1 mois. Il disparaît sans séquelle, tandis que d’autres localisations apparaissent sans systématisation.
Les manifestations cardiaques constituent l’élément pronostique essentiel :
- leur pronostic est tant immédiat avec le risque de survenue d’une insuffisance cardiaque, que tardif par le risque de séquelles valvulaires. Elles sont d’autant plus fréquentes que le sujet est plus jeune. Il peut s’agir d’une atteinte isolée ou globale des trois tuniques cardiaques. L’échographie cardiaque permet d’en confirmer le diagnostic et d’en surveiller l’évolution ;
- l’atteinte endocardique est la plus grave. Elle est dépistée, au début, par un souffle d’insuffisance plus souvent mitrale qu’aortique. Les souffles de sténose aortique et mitrale interviennent, plus tardivement, dans l’histoire de la maladie ;
- l’atteinte myocardique se traduit par l’apparition de signes d’insuffisance cardiaque de très mauvais pronostic. Des troubles du rythme, de la repolarisation et de la conduction sont fréquents et évocateurs. À la radiographie thoracique, le volume cardiaque est augmenté ;
- l’atteinte péricardique, peu fréquente, est suspectée devant l’apparition de douleurs précordiales, d’un frottement péricardique, d’une augmentation de volume de la silhouette cardiaque ou de troubles de la repolarisation à l’ECG.
Les manifestations cutanées :
- les nodosités de Meynet sont exceptionnelles : sous-cutanées, fermes, indolores, mesurant de quelques millimètres à 2 cm, elles siègent en regard des surfaces osseuses et des tendons, surtout près des coudes, genoux, poignets, chevilles. Elles persistent 1 à 2 semaines ;
- l’érythème marginé a une évolution fugace : il s’agit de macules rosées, non prurigineuses, siégeant à la racine des membres et sur le tronc.
Les manifestations nerveuses : la chorée de Sydenham est évoquée devant l’existence de mouvements involontaires, désordonnés, anarchiques, diffus, bilatéraux. Cette symptomatologie neurologique n’apparaît, comme les sténoses valvulaires, qu’après de nombreuses poussées inflammatoires.Les manifestations générales : la fièvre est très fréquente, non durable, répondant bien aux anti-inflammatoires, même non stéroïdiens. Les douleurs abdominales, liées à une adénolymphite mésentérique ou à un foie cardiaque, surviennent dans 5 à 10 % des cas. Il existe une hyperleucocytose. Les marqueurs à l’inflammation sont élevés (VS) souvent supérieure à 100 à la première heure).Traitement curatif :
- dans les syndromes post-streptococciques majeurs : repos au lit pendant 3 semaines, corticothérapie (dans le but de limiter ou d’éviter les remaniements valvulaires cardiaques, à la dose de 2 mg/kg/j sans dépasser 80 mg/j jusqu’à normalisation de la VS, puis réduction progressive), pénicillines V pour stériliser un foyer pharyngé, relayée par une prophylaxie ultérieure ;
- dans les syndromes post-streptococciques mineurs : salicylés et pénicilline V.
Traitement préventif :
- l’antibiothérapie prophylactique (pour éviter toute rechute de RAA consécutive à une infection pharyngée à streptocoque A) est débutée dès la fin du traitement curatif : benzathine-pénicilline (Extencilline) et en cas d’allergie, un macrolide ;
- la durée de cette antibioprophylaxie est de 5 ans en cas de forme majeure et seulement de 1 an en cas de formes mineures. Il est conseillé de la reprendre lorsque le patient est amené à séjourner en collectivité fermée (caserne, internat…).
8/9