- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Physiopathologie - généralités
- 2 - Rhinopharyngites
- 3 - Angines
- 4 - Amygdalite chronique
- 5 - Complications des infections amygdaliennes
- 6 - Indications de l’amygdalectomie
- Points essentiels
-
Version PDF

-
Contenu
- Annexes
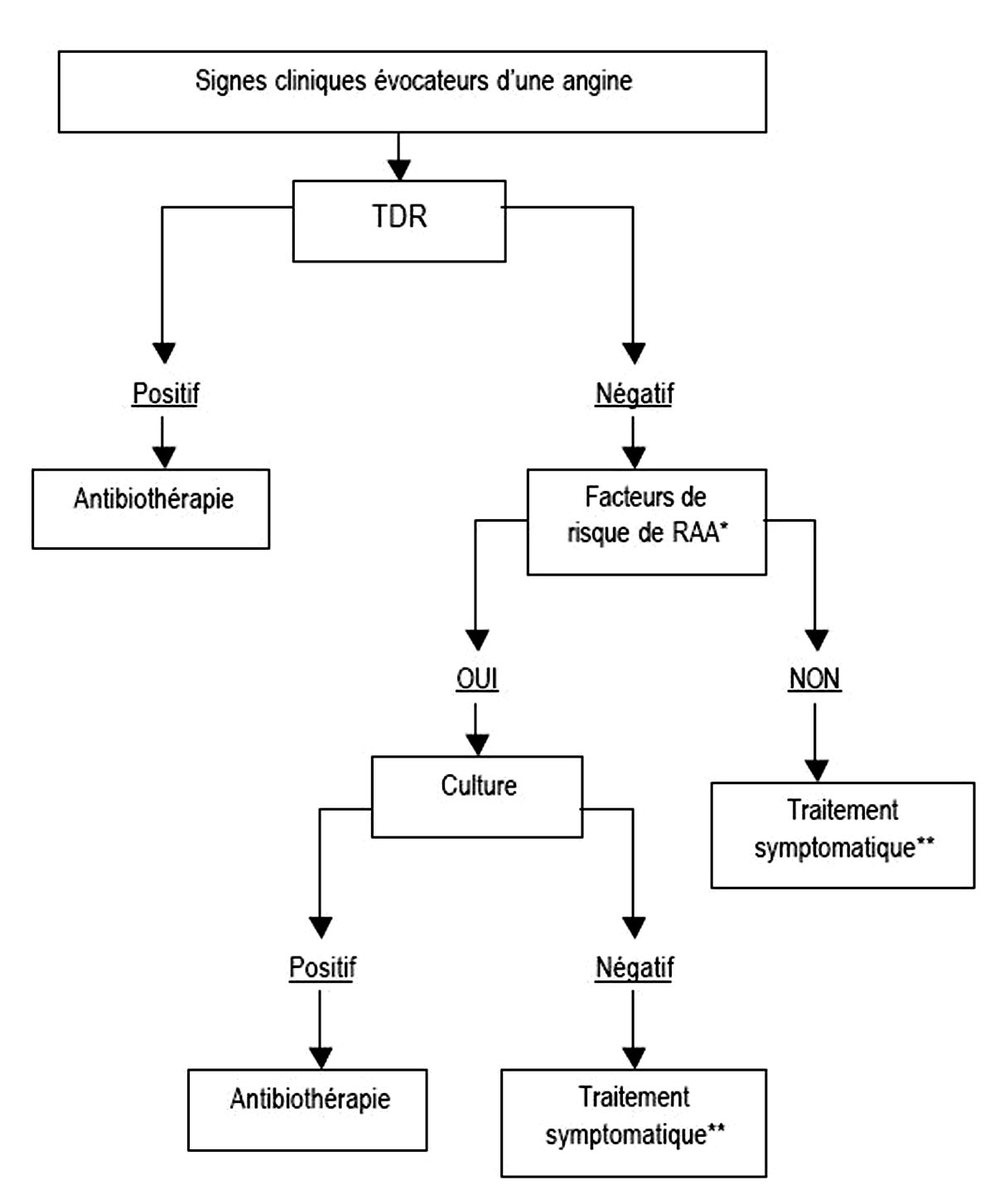
3 . 3 - Diagnostic microbiologique de SGA
Sur un prélèvement oro-pharyngé deux techniques permettent de confirmer la présence de SGA : la mise en culture du prélèvement et la pratique d’un test de diagnostic rapide (TDR).
Les techniques de culture classique (gélose au sang, sans inhibiteur, incubée 24 ou mieux 48 heures à l’air ambiant) ont une sensibilité et une spécificité de 90 à 95%. En pratique, elles sont peu réalisées et ne sont pas recommandées en dehors de rares indications dont la recherche de résistance aux macrolides et aux kétolides sur les données de l’antibiogramme. Quelle que soit la technique utilisée, le résultat est obtenu dans un délai de 1 à 2 jours.
Les tests de diagnostic rapide (TDR) permettent, à partir d’un prélèvement oro-pharyngé et après extraction, de mettre en évidence les antigènes de paroi (polysaccharide C) de Streptococcus pyogenes (nom taxonomique du SGA). Les TDR sont simples de réalisation, ne nécessitent qu’un bref apprentissage et sont réalisables au cabinet médical en 5 minutes environ. Dans les études cliniques d’évaluation, ils ont une spécificité voisine de 95%. Leur sensibilité varie de 80 à 98% selon la technique de culture à laquelle ils sont confrontés. Sur un plan pratique, chez l’enfant de plus de 3 ans, le TDR doit être réalisé de façon systématique. Chez l’adulte, il est possible de décider de surseoir au test si le score clinique de Mac Isaac est inférieur à 2. Chez le nourrisson et l’enfant de moins de 3 ans, la pratique du TDR est habituellement inutile, les angines observées à cet âge étant généralement d’origine virale.
Le TDR est recommandé chez tout patient ayant une angine érythémateuse ou érythémato-pultacée :
– un test positif, confirmant l’étiologie à streptocoque ß-hémolytique A, justifie la prescription d’antibiotiques ;
– un test négatif chez un sujet sans facteur de risque de RAA ne justifie pas de contrôle supplémentaire systématique par culture, ni de traitement antibiotique. Seuls les traitements antalgiques et antipyrétiques sont alors utiles.
Certaines situations rares (exceptionnelles en métropole) évoquent un contexte à risque de RAA :
– antécédents personnels de RAA ;
– âge entre 5 et 25 ans associé à des antécédents d’épisodes multiples d’angine à SGA ou à la notion de séjours en régions d’endémie de RAA (Afrique, DOM-TOM) et éventuellement à certains facteurs environnementaux (conditions sociales, sanitaires et économiques, promiscuité, collectivité fermée).
Dans le contexte à risque de RAA, un TDR négatif peut être contrôlé par une mise en culture. Si la culture est positive, le traitement antibiotique est entrepris.
3 . 4 - Formes cliniques
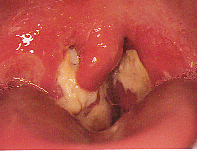
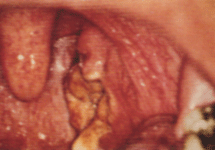
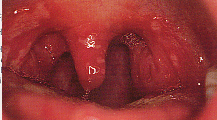
Figure 4 : Signes cliniques évocateurs d'une angine
Selon l’aspect de l’oropharynx, diverses étiologies sont ainsi évoquées.
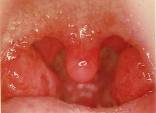
3 . 4 . 1 - Angines rouges (ou érythémateuses)
Elles sont le plus souvent d’origine virale, peuvent inaugurer ou accompagner une maladie infectieuse spécifique : oreillons, grippe, rougeole, rubéole, varicelle, poliomyélite…
Une angine rouge peut constituer le premier signe d’une scarlatine, maladie infectieuse d’origine microbienne. Une fièvre à 40 °C avec vomissements, l’aspect rouge vif du pharynx, des deux amygdales et des bords de la langue, l’absence de catarrhe rhinopharyngé doivent faire rechercher un début de rash scarlatineux aux plis de flexion et pratiquer un TDR pour mettre en évidence un streptocoque β-hémolytique A.
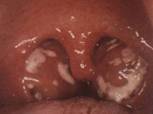
3 . 4 . 2 - Angines blanches (ou érythémato-pultacées)
Elles succèdent souvent à la forme précédente et se caractérisent par la présence sur des amygdales rouge vif d’un exsudat pultacé : gris jaunâtre, punctiforme ou en traînées, mince et friable, facilement dissocié, ne débordant pas la surface amygdalienne. Les signes fonctionnels sont en général plus marqués. Outre l’origine virale, dont la MNI, ou le streptocoque ß-hémolytique A, l’étiologie peut-être un streptocoque hémolytique non A, un staphylocoque, un pneumocoque, Pasteurella tularensis (tularémie) ou Toxoplasma gondii (toxoplasmose).
3 . 4 . 3 - Angines pseudomembraneuses (ou à fausses membranes)
L’examen du pharynx montre de fausses membranes nacrées, extensives, pouvant déborder la région amygdalienne, le voile et ses piliers.
Il faut penser en particulier à la mononucléose infectieuse (virus Epstein-Barr) lorsque l’angine se prolonge et qu’il s’y associe des adénopathies diffuses, une splénomégalie, une asthénie marquée, un purpura du voile. Les fausses membranes se décollent facilement. La numération formule sanguine (hyperleucocytose avec mononucléose hyperbasophile), la cytolyse hépatique et surtout la sérologie MNI en font le diagnostic. Le traitement est symptomatique.
La diphtérie, autrefois étiologie classique de cette forme clinique, est devenue exceptionnelle en France depuis la vaccination obligatoire. Il faut cependant toujours y penser devant une angine pseudomembraneuse rapidement extensive avec pâleur et asthénie inhabituelles. Les fausses membranes sont adhérentes, non dissociables. Chez une population transplantée en nombre croissant, les deux points qui orientent le diagnostic sont l’absence de vaccination et le retour d’une zone d’endémie. L’isolement (1 mois), la sérothérapie antidiphtérique (10 000 à 20 000 U chez l’enfant, 30 000 à 50 000 U chez l’adulte), la recherche de Corynebacterium diphteriae doivent être mis en route immédiatement, afin d’éviter les formes malignes, autrefois de pronostic très grave. Une antibiothérapie doit être associée.
D’autres causes sont possibles, mais rares : staphylocoques, streptocoques, pneumocoques ou encore les autres syndromes mononucléosiques (CMV, HIV).
Dans le doute, une sérothérapie antidiphtérique et une antibiothérapie sont instituées immédiatement.
3 . 4 . 4 - Angines ulcéreuses et nécrotiques
L’ulcération, en règle unilatérale, est plus profonde et recouverte d’un enduit nécrotique.
L’ angine de Vincent débute insidieusement chez un adolescent ou un adulte jeune à l’état général médiocre (fatigue, surmenage en période d’examen…) :
- les signes généraux et fonctionnels sont peu marqués : état subfébrile, discrète dysphagie unilatérale, puis fétidité de l’haleine ;
- à l’examen, on découvre, sur une amygdale un enduit pultacé blanc grisâtre, friable, recouvrant une ulcération atone, à bords irréguliers et surélevés, non indurée au toucher. La réaction ganglionnaire est minime ;
- le prélèvement de gorge montre une association fusospirillaire. La numération-formule est normale ;
- on retrouve souvent un point de départ buccodentaire (gingivite, carie, péricoronarite d’une dent de sagesse inférieure) ;
- l’évolution est bénigne en 8 à 10 jours. Le diagnostic différentiel principal est le cancer de l’amygdale ;
- le traitement par pénicilline (après avoir éliminé une syphilis) est très efficace et hâte la guérison.
Le chancre syphilitique de l’amygdale réalise un aspect très voisin, mais :
- l’ulcération unilatérale de l’amygdale repose sur une induration « en carte de visite » ;
- l’adénopathie est plus importante, avec gros ganglion central entouré de ganglions plus petits ;
- le prélèvement de gorge avec examen à l’ultramicroscope montre le Treponema pallidum.
L’anamnèse peut être délicate à recueillir. La sérologie syphilitique confirme le diagnostic (sérologie initiale et à J15) : VDRL positif 2 à 3 semaines après le chancre, TPHA positif 10 jours après le chancre, FTA se positivant très précocement (7 à 8 jours) et d’excellente spécificité, le test de Nelson se positivant plus tardivement à 1 mois. Une sérologie HIV est systématiquement proposée. La pénicillinothérapie est le traitement de base : par exemple Extencilline (2,4 MU à 8 jours d’intervalle) ou Biclinocilline.
3 . 4 . 5 - Angines vésiculeuses
Elles sont caractérisées par une exulcération du revêtement épithélial, succédant à une éruption vésiculeuse fugace au niveau des amygdales et des piliers.
L’angine herpétique en est l’exemple, due au virus herpès simplex, habituellement de type 1 :
- son début est brutal par une température à 39-40 °C avec frissons et dysphagie douloureuse intense ;
- dans les premières heures, sur des amygdales rouge vif, des bouquets de petites vésicules hyalines sont observés, puis à la période d’état, des taches blanches d’exsudat entourées d’une auréole rouge, confluant quelquefois en une fausse membrane à contour polycyclique. Cet exsudat recouvre des érosions superficielles à bords nets ;
- un herpès narinaire ou labial est fréquemment associé ;
- l’évolution est bénigne, en 4 à 5 jours, sans complication ni séquelle ;
- le traitement est uniquement symptomatique.
L’herpangine a une symptomatologie très voisine ; elle est due en fait au virus coxsackie du groupe A et survient surtout chez le jeune enfant. Son évolution est également bénigne et le traitement symptomatique.
3 . 4 . 6 - Angines gangréneuses, nécrosantes
Dues à des infections à germes anaérobies, elles survenaient sur un terrain très fragile : diabète, insuffisance rénale, hémopathies. Elles n’ont plus qu’un intérêt historique.
5/9