5 - Principes thérapeutiques
Le traitement du glaucome chronique à angle ouvert repose principalement sur le traitement de l’hypertonie oculaire qui lui est généralement associée. Hormis les cas les plus graves où la chirurgie s’impose dès le diagnostic fait, la thérapeutique est d’abord médicale.
La surveillance doit porter sur l’ évaluation régulière de la PIO, de l’aspect de la tête du nerf optique et du champ visuel. Généralement, un enregistrement du champ visuel est réalisé tous les 6 à 12 mois et le traitement est éventuellement modifié en cas d’aggravation des altérations du champ visuel et/ou de l’excavation papillaire.
Dans la majorité des cas, le traitement chirurgical tire ses indications de l’échec du traitement médical. Cependant, la chirurgie est réalisée plus rapidement si le glaucome est évolué ou lorsque le patient est jeune.
1. Traitement médical
→Traitement médical du glaucome
Il est généralement prescrit «à vie» et ne doit pas être interrompu inopinément. Le choix se fait essentiellement en fonction des contre-indications et des effets indésirables de chacune des classes thérapeutiques même si les collyres bêta-bloquants et les collyres à base de prostaglandines sont généralement prescrits en première intention.
De nombreux médicaments sont disponibles, sous forme locale ou générale, agissant selon des mécanismes différents :
-
diminution de la sécrétion d’humeur aqueuse :
- collyres bêta-bloquants,
- collyres agonistes alpha2-adrénergiques,
- inhibiteurs de l’anhydrase carbonique : par voie topique (collyres) ou par voie générale.
-
augmentation de l’élimination d’humeur aqueuse :
- adrénaline et composés adrénaliniques,
- collyres myotiques parasympathomimétiques,
- collyres à base de prostaglandines.
→ Modalités thérapeutiques
Un collyre à base de prostaglandines peut être prescrit en première intention (ex : Xalatan®, Travatan ®, Lumigan®), à raison d’une seule goutte le soir. La tolérance générale des analogues des prostaglandines est excellente, seule la tolérance locale de ces collyres peut poser problème, avec risque de rougeur ou d’irritation oculaire. Au bout de quelques mois de traitement, ils peuvent entraîner une modification de la coloration de l’iris (qui apparaît plus sombre) et accélérer la pousse des cils, effet secondaire dont le patient doit être prévenu.
Un collyre bêta-bloquant peut également être prescrit en première intention sauf contre-indication ; le plus connu est le timolol (ex : Timoptol®). Il est prescrit à raison d’une goutte matin et soir (il existe également des formes LP à libération prolongée, prescrites une fois par jour). Du fait comme tous les collyres de son passage systémique, sa prescription doit respecter les contreindications des bêta-bloquants, les risques d’effets secondaires potentiellement sévères étant les mêmes que ceux des bêta-bloquants par voie générale.
Les autres collyres hypotonisants sont prescrits soit en deuxième intention lorsque les bêta-bloquants et/ou les analogues des prostaglandines n’ont pas une efficacité suffisante, soit en première intention en cas de contre-indication aux bêta-bloquants ou d’intolérance aux prostaglandines.
On peut être amenés à associer plusieurs collyres hypotonisants, sans dépasser en règle une «tri-thérapie» :
- agonistes alpha2-adrénergiques comme l’Alphagan ® (une goutte matin et soir),
- brinzolamide (Azopt®) ou dorzolamide (Trusopt ®), inhibiteurs de l’anhydrase carbonique (une goutte matin et soir).
Certains collyres associent deux principes actifs pour faciliter le traitement et en améliorer l’observance par le patient : c’est le cas par exemple de l’association de timolol et de dorzolamide = Cosopt® (une goutte matin et soir).
Ce n’est que dans certains cas que l’on peut être amené à associer au traitement local de l’ acétazolamide (Diamox®) par voie générale ; il est cependant rarement prescrit au long cours mais le plus souvent en attente d’un traitement chirurgical ; les glaucomes résistants au traitement local sont en effet considérés comme un indication chirurgicale, d’autant que le Diamox comporte des effets secondaires fréquents et invalidants :
- acidose métabolique,
- hypokaliémie,
- lithiase rénale.
Les contre-indications du Diamox® sont l’insuffisance rénale, l’insuffisance hépatique sévère, et l’allergie aux sulfamides.
→ Trabéculoplastie au laser
Entre médicaments et chirurgie, la trabéculoplastie au laser consiste à réaliser une photocoagulation sélective de l’angle irido cornéen, ce qui entraîne une rétraction du tissu trabéculaire et qui permet de faciliter l’écoulement de l’humeur aqueuse.
→ Traitement chirurgical
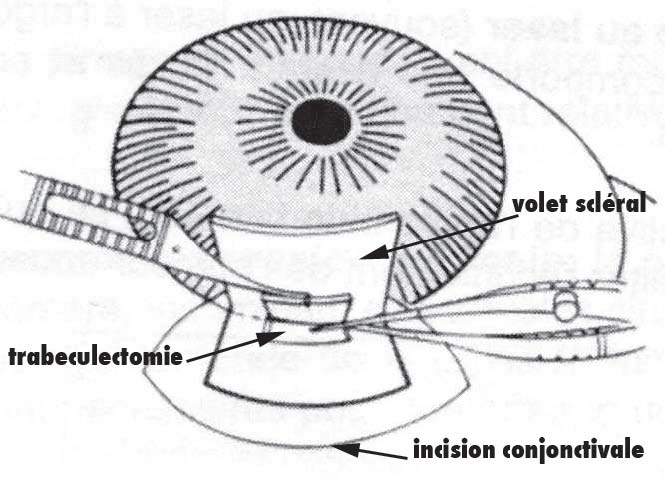
La chirurgie repose essentiellement sur la trabéculectomie qui consiste en une fistulisation sousconjonctivale de l’humeur aqueuse. Après incision conjonctivale, on pratique un volet scléral lamellaire sous lequel est pratiquée : c’est une résection pleine épaisseur qui met en relation directe l’humeur aqueuse et le volet scléral.
Une variante de cette chirurgie ne comportant que l’exérèse isolée du trabéculum (avec respect de la paroi sclérale sans ouverture du globe oculaire) est actuellement proposée : c’est la sclérectomie profonde non perforante.
Les complications de la trabéculectomie sont relativement rares mais doivent être recherchées : cataracte, hypotonie précoce avec décollement choroïdien, infection du globe oculaire par la fistule.
La principale cause d’échec de la chirurgie filtrante est liée à la fermeture progressive et prématurée de la voie de drainage réalisée par fibrose sous-conjonctivale. Chez les patients à haut risque d’échec chirurgical (patients jeunes, mélanodermes), la cicatrisation peut être combattue efficacement par des antimétabolites appliqués au site opératoire (mitomycine C, 5-fluorouracile) ou par des implants de drainage placés à l’intérieur de la chambre antérieure.