- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Préambule
- 2 - Adaptation à la vie extra-utérine
-
3 - Reanimation en salle de naissance
- 3.1 - Anticipation
- 3.2 - Objectifs et principes de la réanimation néonatale
- 3.3 - Diagramme de réanimation
- 3.4 - Techniques de réanimation
- 3.5 - Surveillance et stabilisation
- 3.6 - Arret de reanimation
- 4 - Cas particuliers
- 5 - Bibliographie
-
Version PDF

-
Contenu
- Annexes
3 . 5 - Surveillance et stabilisation
Figure 61 : Incubateur
Les enfants qui ont nécessité une réanimation ont plus de risques de décompensations secondaires.
Les soins et le monitorage cardiaque doivent être poursuivis jusqu’à l’évaluation par le pédiatre, la pression artérielle surveillée régulièrement.
La saturation doit être maintenue par des soins adaptés entre 92-96% en dehors de toute stimulation.
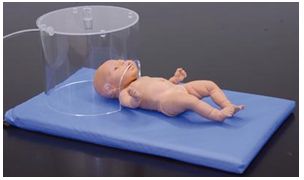
L’installation d’une cloche de HOOD peut s’avérer nécessaire si le SpO2 reste inférieure à la normale chez un enfant qui a repris une respiration spontanée.
Dans ce cas, la FiO2% délivrée doit être la plus basse possible pour obtenir des saturations correctes.
La température axillaire doit être surveillée et se situer en fin de réanimation entre 36°5 et 37°5.
Selon son état, l’enfant est surveillé en incubateur ou placé auprès de ses parents.
L’environnement doit être maintenu à 25°C.
Le linge est préalablement chauffé.
Le bain est proscrit.
Le risque d’hypoglycémie étant augmenté, des glycémies capillaires seront réalisées à H0, H1, H3.
En cas de valeurs anormales, des mesures correctives sont mises en place et la glycémie contrôlée à 30 minutes.
La douleur et l’inconfort du nouveau-né sont à prendre en compte.
Les stimulations doivent être limitées : lumières vives, alarmes des moniteurs….
Les positions fléchies, sur le coté et contenues sont à privilégier. (« cocons »)
Le paracétamol est indiqué si l’enfant manifeste des signes de douleur.
La succion associée au sérum glucosé à 30% est recommandée en cas de prélèvement veineux.
La famille doit être informée le plus rapidement possible et très régulièrement de la santé de l’enfant.
Elle doit être associée aux soins dès que l’état de l’enfant le permet.
Tous les évènements de la réanimation doivent être consignés avec précision dans le dossier médical.
3 . 6 - Arret de reanimation
La décision d’arrêter la réanimation est prise par l’équipe pédiatrique et / ou de réanimation devant l’absence d’activité cardiaque après 10 minutes de réanimation bien conduite.
9/11