- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Préambule
- 2 - Adaptation à la vie extra-utérine
-
3 - Reanimation en salle de naissance
- 3.1 - Anticipation
- 3.2 - Objectifs et principes de la réanimation néonatale
- 3.3 - Diagramme de réanimation
- 3.4 - Techniques de réanimation
- 3.5 - Surveillance et stabilisation
- 3.6 - Arret de reanimation
- 4 - Cas particuliers
- 5 - Bibliographie
-
Version PDF

-
Contenu
- Annexes
3 . 4 . 5 - Massage cardiaque externe (Circulation)
3 . 4 . 5 . 1 - Indication
Une seule indication : la persistance d’une fréquence cardiaque < 60 bpm après 30 secondes de ventilation assistée efficace avec une FiO2 adaptée. [13-14]
Le MCE ne doit jamais être entrepris dès la naissance, avant les manœuvres de réanimation respiratoire qui sont LA priorité dans la réanimation du nouveau-né.
3 . 4 . 5 . 2 - Techniques
Le massage cardiaque externe a pour but d’assurer un débit sanguin du cœur vers les organes vitaux en exerçant des compressions rythmiques du sternum qui écrase le cœur contre la colonne vertébrale.
La ventilation doit évidement être poursuivie, deux intervenants sont alors nécessaires.
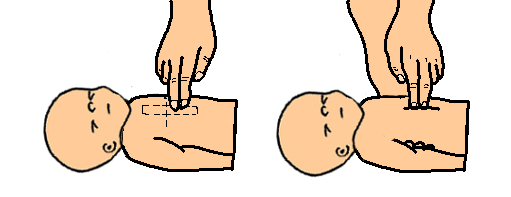
Les compressions doivent être faites sur le tiers inférieur du sternum. (Sous la ligne bi mamelonnaire)
Les doigts de l’opérateur ne doivent jamais quitter la poitrine du nouveau-né.
Le thorax s’enfonce d’une profondeur égale au tiers de son diamètre antéropostérieur, soit environ 2cm.
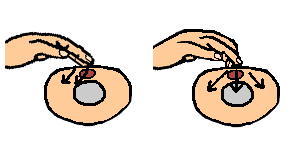
Figure 48 : Compression thoracique pour MCE
L’alternance des compressions et des insufflations doit être respecté pour assurer l’efficacité des gestes au rythme de 3 compressions pour 1 insufflation, soit 90 compressions et 30 insufflations par minute.
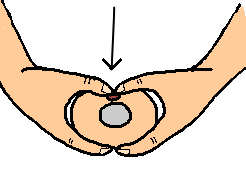
Deux techniques sont possibles mais c’est la technique des pouces avec empaumement du thorax qui est aujourd’hui recommandée du fait de sa plus grande efficacité. [13]
Technique d’empaumement
Les deux pouces sont placés sur le sternum l’un à coté de l’autre ou bien l’un sur l’autre (pouce de la main guidante dessus) les autres doigts encerclent le thorax et assurent le maintien rigide du dos.
Seuls les pouces bougent et assurent les compressions sternales.
Il ne faut surtout pas comprimer le thorax de façon circulaire entre les doigts.
Cette technique qui est aujourd’hui recommandée par l’ILCOR et l’ERC a l’avantage d’être moins fatigante et plus efficace mais elle est difficile à réaliser si l’enfant à un thorax large ou si l’on a de petites mains, et rend plus difficile l’accès au cordon.
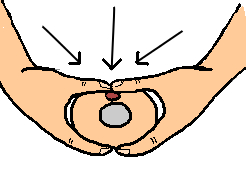
Technique à deux doigts
L’index et le majeur de la même main sont placés à angle droit sur le tiers inférieur du sternum.
L’autre main sert de support au plan postérieur si l’enfant ne repose pas sur un plan suffisamment rigide.
Cette technique est plus fatigante en cas de MCE prolongé, mais elle laisse libre accès au cordon ombilical. Sa réalisation est aisée quelle que soit la taille de l’enfant mais souvent moins efficace.
3 . 4 . 5 . 3 - Efficacité
L’efficacité du MCE s’apprécie par l’accélération de la fréquence cardiaque.
Elle est contrôlée toutes les 30 secondes ainsi que de la respiration.
Les compressions thoraciques doivent être maintenues jusqu’à ce que la fréquence cardiaque spontanée soit supérieure à 60 bpm.
3 . 4 . 5 . 4 - Complications
Il s’agit principalement de traumatismes de la cage thoracique, du cœur, des poumons ou du foie.
Si la pression sur le thorax est latéralisée, de possibles fractures des cotes peuvent provoquer un pneumothorax.
3 . 4 . 6 - Médicaments (Drug)
Les médicaments sont rarement utilisés dans la réanimation du nouveau-né.
Ils sont principalement administrés pour stimuler le cœur, compenser une hypovolémie et améliorer la perfusion tissulaire. Ils servent exceptionnellement à traiter une dépression respiratoire liée aux morphiniques ou corriger un déséquilibre acido-basique.
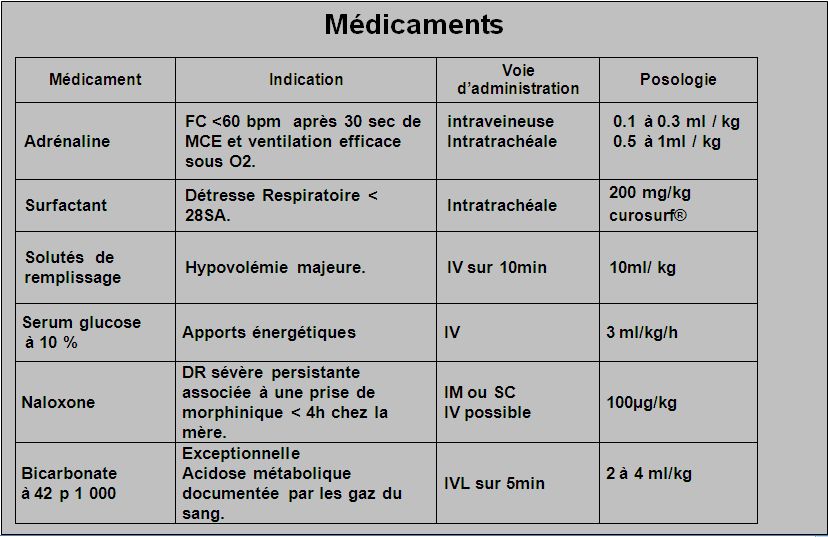
3 . 4 . 6 . 1 - Adrénaline
L’adrénaline est le médicament de première intention, utilisée dans la réanimation d’urgence. C’est une hormone du groupe des catécholamines utilisée dans le traitement d’urgence des détresses cardio-circulatoires. Elle entraîne une stimulation de l'appareil cardiovasculaire (accélération du cœur, hypertension, vasoconstriction) et une dilatation des bronches.
Elle facilite donc la respiration et augmente le taux de glucose sanguin.
Indication
Persistance d’une fréquence cardiaque < 60 bpm après 30 secondes de MCE associé à une ventilation efficace sur sonde.
Voies d’administration
L’administration intraveineuse (IV) par cathéter veineux ombilical (KTVO) est aujourd’hui la voie d’abord recommandée par l’ILCOR et l’ERC.
L’administration intra trachéale (IT) reste possible dans l’attente d’un abord veineux.
Pour l’ILCOR, la voie intra osseuse peut être envisagée si le réanimateur est expérimenté, elle reste donc très peu utilisée en France. [1]
L’injection transcordonale directe n’est pas recommandée. Elle nécessite un repérage formel et l’injection accidentelle intra artérielle peut être responsable d’accidents ischémiques ou thrombotiques gravissimes.
Posologie
On utilise des ampoules de 1mg = 1ml que l’on dilue avec 9ml de NaCl 0,9%.
On obtient solution diluée de 10ml = 1mg = 1000µg soit 1ml = 100µg.
IV : 10 à 30µg/kg = 0.1 à 0.3ml/kg.
IT : 50 à 100 µg/kg = 0.5 à 1 ml/kg.
Critères d’efficacité
La fréquence cardiaque doit rapidement augmenter pour dépasser 100bpm dans les 30secondes qui suivent l’administration d’adrénaline.
En cas d’échec, l’injection peut être renouvelée toutes les 3 à 5 minutes.
Effets indésirables
L’administration intraveineuse de doses plus élevées (>1ml/kg) peut entraîner une hypertension artérielle, une diminution de la fonction myocardique et une détérioration de la fonction cérébrale.
3 . 4 . 6 . 2 - Surfactant
Le surfactant est un agent tensio-actif secrété par le poumon mature qui réduit la force de tension superficielle du poumon et permet de maintenir la stabilité alvéolaire au cours de l’expiration.
Indications
Nouveau-nés présentant un syndrome de détresse respiratoire type maladie des membranes hyalines, quel que soit leur terme.
Enfants immatures < 28 SA.
Voie d’administration
L’administration est évidement intratrachéale par injection directe dans la sonde d’intubation.
La dose totale est administrée par moitié en plaçant l’enfant en décubitus latéral successivement sur l’un puis l’autre coté pour permettre une meilleure répartition du produit.
Posologie
La posologie est dépendante de la spécialité.
La posologie est de 200 mg/kg s’il s’agit de Curosurf ®.
Précautions d’usage
Le surfactant se conserve au réfrigérateur et nécessite une traçabilité .
Il est donc recommandé de le réchauffer avant son administration.
La FiO2 doit être diminuée assez vite après l’administration de surfactant afin de limiter l’hyperoxie liée à l’expansion pulmonaire rapide qui fait suite à l’administration du produit
L’administration de surfactant nécessite un contrôle des constantes de ventilation et d’oxygénation.
3 . 4 . 6 . 3 - Solutés de remplissage
Le sérum salé isotonique (NaCl 0,9% ou le Ringer) est utilisé en première intention dans l’urgence.
Les culots globulaires de groupe O rhésus négatif sont à utiliser dès que possible.
NB : Une perte sanguine de 10 à 15% du volume sanguin total n’occasionne généralement qu’une chute modérée de la tension artérielle systolique et peut facilement passer inaperçue en salle de naissance. Il faut atteindre 20% de perte sanguine pour voir apparaître les signes d’hypovolémie comme une pâleur persistante sous O2, une accélération faible de la fréquence cardiaque, une chute de la pression artérielle…
Indications
Corriger une hypovolémie avérée.
Corriger l’inefficacité des gestes de réanimation associée à une pâleur et un état de choc.
Voie Administration
L’administration se fait par voie intraveineuse.
La voie centrale est préférée à la voie périphérique afin d’assurer un plus gros débit. L’ERC préconise la pose d’un cathéter veineux ombilical tandis que l’ILCOR propose le recours à la voie intra osseuse
Posologie
La posologie est de 10ml/kg à administrer sur 10 min.
Effets indésirables
Chez l’enfant prématuré, l’expansion volumique trop rapide peut être responsable d’hémorragies ventriculaires.
Critères d’efficacité :
L’augmentation du volume circulant diminue l’acidose métabolique en améliorant la perfusion tissulaire. On observe une élévation de la pression artérielle et une régression de la pâleur.
3 . 4 . 6 . 4 - Naloxone
La Naloxone est un antagoniste des opiacés sans effet sur la dépression du système nerveux central.
Indication
L’ILCOR ne recommande plus aujourd’hui l’administration de Naloxone, et insiste sur la nécessité de restaurer prioritairement une ventilation efficace, même devant la persistance d’une détresse respiratoire sévère associée à une prise de morphinique chez la mère dans les 4 heures qui précèdent la naissance. La Naloxone ne fait pas partie des drogues de première intention de la réanimation néonatale.
Voies d’administration
Les voies IM ou SC sont préférées à la voie IV pour limiter le risque de sevrage aigu.
Posologie
La Naloxone s’administre pure à la posologie de 100µg/kg. (ampoule de 1ml = 0,4 mg = 400µg)
Effets indésirables
L’administration de naloxone chez le nouveau-né de mère ayant une imprégnation chronique aux morphiniques peut entraîner un syndrome de sevrage aigu pouvant aboutir à une crise convulsive.
Précautions d’usage
Un effet rebond peut être observé par apparition d’une détresse respiratoire secondaire. Ceci s’explique par une élimination de la Naloxone plus rapide que les morphiniques eux-mêmes dont la demi-vie est de 20-30 minutes.
Une surveillance accrue des nouveau-nés en cas d’utilisation de la Naloxone est donc nécessaire.
Critères d’efficacité :
Démarrage des mouvements respiratoires spontanés de l’enfant.
3 . 4 . 6 . 5 - Bicarbonate de sodium
Le bicarbonate est un alcalinisant utilisé dans la correction des acidoses métaboliques.
Indication
La seule indication est l’acidose métabolique documentée par l’analyse des gaz du sang artériel, persistante malgré une ventilation assistée et une circulation correctement établie. (Exceptionnel)
Voies d’administration
Intraveineuse lente sur 2 à 5min de la concentration diluée.
Posologie
Posologie = 1 à 2 mmol/kg = 2 à 4ml/kg. (ampoule de 20ml à 42p1000 = 0.5mmol/ml).
Précautions d’usage
La ventilation est capitale car le bicarbonate peut aggraver l’acidose respiratoire.
3 . 4 . 6 . 6 - Sérum glucosé à 10%
Indication
Ce n’est pas un médicament de la réanimation néonatale initiale en salle de naissance.
Le sérum glucosé est utilisé comme apport énergétique.
La perfusion est systématique pour tout transfert d’enfant dont la naissance a eu lieu avant 32 SA et/ou dont le poids de naissance est <1500g.
Voies d’administration
Intra veineuse périphérique ou centrale.
Posologie
La posologie de base est de 3 ml/kg/h.
La surveillance des glycémies doit être régulière pour maintenir la glycémie > 2,5 mmol/l.
3 . 4 . 6 . 7 - Description des voies d’administration les plus courantes
La voie endotrachéale
C’est la voie d’abord le plus rapidement accessible si l’enfant est intubé.
Le médicament est injecté dans l’arbre bronchique soit :
- directement dans la sonde d’intubation trachéale.
- par l’intermédiaire du dispositif prévu à cet effet sur la sonde d’endo trachéale.
- à l’aide d’une sonde d’aspiration descendue dans la sonde d’intubation jusqu’à la carène.
L’enfant doit être immédiatement ventilé pour faire progresser le produit jusqu’aux alvéoles.
La diffusion du traitement est aléatoire et ne permet pas d’obtenir des taux sériques aussi optimaux que par voie veineuse.
La veine ombilicale
Elle constitue la voie d’abord veineux la plus fiable et rapidement accessible.
Cependant, la pose d’un cathéter veineux ombilical (CVO) nécessite une asepsie rigoureuse et la maîtrise de gestes précis.
La région ombilicale et le cordon doivent être désinfectés.
L’utilisation de gants et de champs stériles est indispensable.
Le cordon doit être sectionné à 1,5 à 2cm au dessus de son implantation cutanée.
Le cathéter est préalablement connecté au robinet 3 voies et purgé avec du sérum physiologique.
La veine est repérée : flasque, large et béante.
L’introduction doit être facile dans la lumière de la veine ombilicale maintenue ouverte à l’aide d’une pince sans griffe.
La longueur insérée est variable en fonction du poids de l’enfant.
L’aspiration à la seringue permet de vérifier un reflux franc de sang.
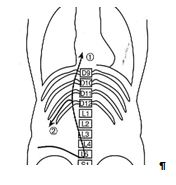
Un contrôle radiologique systématique permet de vérifier le bon emplacement de l’extrémité du cathéter au niveau de la 9e vertèbre thoracique.
En cas d’urgence et en l’absence de contrôle radiologique, le cathéter n’est introduit que de 5cm chez l’enfant à terme et de 3cm chez le prématuré pour éviter le risque d’une thrombose de la veine porte.
La fixation se fait au moyen d’un fil prenant la peau à la base d’implantation du cordon : premier nœud serré, puis laçage en spartiate. Elle est complétée par la mise en place d’adhésif stérile type Steri-strip ®.
Il existe différentes tailles de CVO :
- 5 Charrière (CH) = 1,7 mm pour les nouveau-nés à terme.
- 4 CH = pour les enfants de moins de 1000 g.
Ces cathéters sont radio-opaques et comportent tous un marquage centimétrique facilitant le repérage.
Les complications sont principalement mécaniques, dues à un mauvais placement du cathéter :
- Perforation de la veine sous-hépatique.
- Positionnement rétro-péritonéal.
- Blocage intra-hépatique.
- Traumatisme auriculaire.
Le risque de thrombose est associé à une injection de solutés hypertoniques ou à la position dans l’oreillette gauche à travers le foramen ovale du CVO.
Le risque de complications infectieuses est proportionnel à la durée de maintien du cathéter.
8/11


.jpg)
.jpg)
.jpg)
.jpg)