- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Préambule
- 2 - Adaptation à la vie extra-utérine
-
3 - Reanimation en salle de naissance
- 3.1 - Anticipation
- 3.2 - Objectifs et principes de la réanimation néonatale
- 3.3 - Diagramme de réanimation
- 3.4 - Techniques de réanimation
- 3.5 - Surveillance et stabilisation
- 3.6 - Arret de reanimation
- 4 - Cas particuliers
- 5 - Bibliographie
-
Version PDF

-
Contenu
- Annexes
3 . 4 . 2 - Ventilation au masque (Breathing)
3 . 4 . 2 . 1 - Indications et contre-indications
Quatre indications :
- Absence de ventilation spontanée efficace.
- Apnée ou gasps.
- Fréquence cardiaque < 100 bpm.
- Cyanose persistante.
Deux contre-indications absolues :
- Le liquide méconial et enfant aréactif.
- La hernie diaphragmatique diagnostiquée en anténatale.
Ces deux situations seront développées dans le chapitre «cas particuliers».
3 . 4 . 2 . 2 - Air ou oxygène ?
Les recommandations de 2010 ont mis fin au débat laissé en suspens depuis de nombreuses années sur l’utilisation de l’air ou de l’oxygène dans la réanimation néonatale. [1-14-15]
Pour les nouveau-nés à terme, la réanimation doit être débutée sous air ambiant.
L’apport d’oxygène reste indiqué en cas d’inefficacité des premiers gestes de réanimation (absence d’accélération de la fréquence cardiaque) et la concentration d’oxygène (FiO2) doit être adaptée à la mesure de la saturation périphérique en oxygène (SpO2).
Pour les enfants de moins de 32 SA l’apport d’air seul n’est pas suffisant pour obtenir des saturations satisfaisantes. La concentration d’oxygène doit être adaptée à chaque cas selon la valeur de la SpO2.
L’utilisation d’un mélangeur air-oxygène est recommandée afin de permettre une plus grande réactivité dans les variations de FiO2.
3 . 4 . 2 . 3 - Matériel
L’équipement nécessaire à la ventilation en pression positive comprend :
- Un ballon de ventilation manuel ou un système Néopuff ®.
- Un masque facial.
- Une source d’oxygène avec débitlitre et tuyaux de raccordement.
- Un mélangeur.
- Un manomètre.
Le mélangeur
Le mélangeur est un dispositif permettant d’obtenir un mélange contrôlé d’air et d’oxygène à partir de deux sources indépendantes.
Il en existe de différentes sortes, avec ou sans débitlitre intégré, mais tous admettent :
- une arrivé d’oxygène.
- une arrivée d’air.
- un analyseur de FiO2.
- une sortie « patient ».
Il permet de faire varier rapidement la concentration en oxygène délivrée au patient de 21% à 100% à l’aide du bouton de réglage unique, facilitant l’adaptation aux besoins du nouveau-né.
Figure 17 : Mélangeurs
Les ballons auto dilatables de ventilation
Les ballons auto-dilatables utilisés en réanimation néonatale restent gonflés au repos contrairement aux ballons d’anesthésie utilisés chez l’adulte.
Aujourd’hui la plupart des maternités utilisent des ballons prémontés à usage unique.
Cependant, en cas d’utilisation d’un dispositif démontable, il convient de bien se familiariser avec le montage des valves unidirectionnelles.
Quelque soit le modèle ils comprennent tous au moins :
- Une admission d’air (gros calibre).
- Une admission d’oxygène raccordée au mélangeur.
- Une sortie « patient » sur laquelle on raccorde le masque ou la sonde endo trachéale.
- Une valve de sécurité entre le ballon et la sortie « patient » qui empêche la délivrance de gaz en dehors d’une pression volontaire sur le ballon.
- Une valve de surpression limitant les pressions d’insufflation à 30 ou 40cm d’eau.
- Un ballon de 500ml ou 750ml maximum.
- Un réservoir concentrateur d’oxygène.
Certains modèles permettent en plus le raccordement d’un manomètre pour surveiller la pression délivrée au patient.
En l’absence de concentrateur, le ballon se regonfle après chaque insufflation, en mélangeant air ambiant et oxygène délivrée par la source. La concentration d’oxygène dans le ballon est donc inférieure à la concentration délivrée par la source de gaz.
Le réservoir d’oxygène est donc indispensable pour maintenir la FiO2 administrée au nouveau-né identique à celle délivrée par le mélangeur.
La valve de surpression se déclenche si les pressions d’insufflation sont supérieures à 30 ou 40 cm d’eau selon les dispositifs. Aujourd’hui, il n’est plus recommandé d’augmenter les pressions lors des premières insufflations chez l’enfant prématuré elle ne doit donc jamais être bloquée.
L’utilisation du manomètre est aujourd’hui recommandée, le dispositif doit dans la mesure du possible, être rajouté au dispositif.
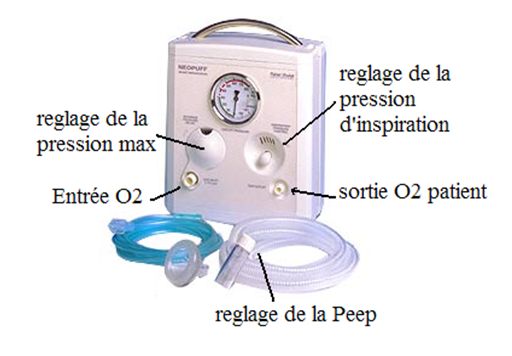
Le système de « pièce en T » ou Néopuff®
Le système dit « pièce en T » comme le Neopuff® ou ses équivalents est un appareil de ventilation à pressions contrôlées. Il permet de régler les pressions d’insufflation et de maintenir une pression expiratoire positive (Pep) évitant le collapsus du poumon en fin d’expiration.
Son utilisation est donc particulièrement recommandée pour la réanimation des enfants prématurés.
La pression maximum de ventilation (Pmax) ne doit pas dépasser 30 cm d’H2O.
La pression d’insufflation (PI) doit être réglée à 30cm d’H2O si l’enfant est à terme et à 20-25 cm d’eau si l’enfant est prématuré. Elle peut être modifiée en cours de réanimation sans dépasser la Pmax.
La pression d’expiration positive (Pep) se règle grâce à la molette située sur le raccord en T à l’extrémité du tuyau reliant le dispositif au masque facial. Elle doit être comprise entre 3 et 5cm d’H2O.
La Pmax et la Pep dépendent du débit de gaz, il ne faut donc pas modifier ces paramètres une fois les réglages de pressions effectués.
Les masques faciaux
Il existe différents types de masques : ronds ou de forme anatomique, avec ou sans collerette, nettoyables ou à usage unique mais seul l’utilisation des masque avec collerette est recommandée.
Ils s’adaptent sur tous les appareils de ventilation et doivent être choisi pour s’adapter au mieux à la taille du nouveau-né en recouvrant le menton, la bouche et le nez sans atteindre les yeux.
Les masques laryngés
En cas d’échec de la ventilation manuelle, l’utilisation du masque laryngé peut être envisagée pour les enfants > 2000gr et > 34 SA.
3 . 4 . 2 . 4 - Technique
Vérification du système
Pour vérifier le bon fonctionnement du système tout en respectant les règles d’asepsie, il faut :
- Occlure complètement la surface du masque avec la paume de la main.
- Créer une pression d’insufflation sur le ballon ou la pièce en T.
Vous devez sentir une pression dans la paume de la main et obtenir ainsi le déclenchement de la valve de surpression et / ou la variation du manomètre.
Si ce n’est pas le cas, il faut vérifier l’étanchéité du montage.
Positionnement du masque
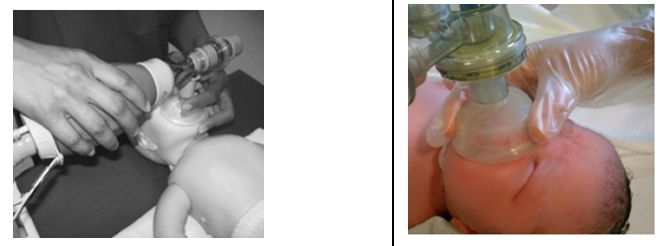
Une ventilation efficace nécessite une étanchéité parfaite entre le masque et le visage de l’enfant.
L’opérateur doit se trouver à la tête de l’enfant et le matériel placé de sorte qu’il ne gène pas la vue du thorax.
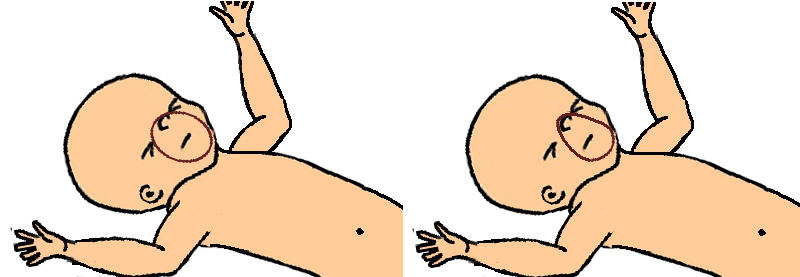
L’enfant est installé en position neutre afin de libérer les voies aériennes supérieures.
Le masque est appliqué sur le visage en commençant par le menton. Une pression légère permet l’ouverture de la bouche puis le masque est appliqué sur les joues et le nez. Il est maintenu sur le visage à l’aide du pouce et de l’index. Le majeur assure une sub-luxation de la mandibule maintenant l’ouverture des voies aériennes.
La pression pour maintenir le masque dans la bonne position doit être minimale et ne doit jamais s’exercer sur la trachée ou les yeux du nouveau-né.
La position doit être contrôlée pendant toute la durée de la ventilation et le repositionnement rapide si nécessaire.
Technique de ventilation
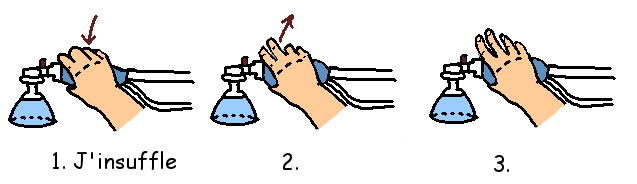
La fréquence ventilatoire est de 40 cycles/min pour un nouveau-né à terme et de 60 cycles/min pour un enfant prématuré.
La durée d’insufflation est alors d’environ 3/4; de seconde.
Ce rythme peut être facilement obtenu en respectant le cycle suivant : J’insuffle, deux, trois…. J’insuffle deux, trois…
3 . 4 . 2 . 5 - Efficacité
Efficacité
L’efficacité de la ventilation s’apprécie par :
- l’obtention de mouvements thoraciques symétriques et réguliers.
- l’amélioration de la fréquence cardiaque.
Bien que la coloration rose de l’enfant soit le reflet d’une bonne oxygénation, l’IlCOR et l’ERC ne retiennent pas la couleur comme étant un bon critère d’évaluation de la ventilation.
L’auscultation du murmure vésiculaire permet une bonne appréciation de la ventilation mais il est difficile à percevoir lors de la ventilation au masque.
Un gonflement excessif du thorax est synonyme d’insufflations trop puissantes pouvant occasionner un pneumothorax.
En l’absence de soulèvement du thorax, 3 causes peuvent être envisagées :
- Une fuite => vérifiez l’étanchéité du circuit et la position de l’enfant.
- Un obstacle sur les voies aériennes => vérifiez la position de l’enfant, aspirez.
- Des pressions d’insufflations insuffisantes => augmentez la pression d’insufflation.
3 . 4 . 2 . 6 - La canule de Guédel
En cas de ventilation difficile ou d’obstacle sur les voies aériennes (atrésie des choanes, syndrome de Pierre Robin) le recours à la canule buccale type Canule de Guédel ou de Mayo peut être nécessaire.
L’introduction de la canule se fait en position définitive en s’assurant de ne pas refouler la base de la langue vers la glotte.
Sa taille doit être adaptée à la taille de l’enfant, en prenant comme repère «la mi-distance» entre les lèvres et le pavillon de l’oreille. (Correspond à la base de la langue)
Figure 28 : Mise en place d’une canule de Guedel
Source : UVMaF
3 . 4 . 2 . 7 - Complications
La complication la plus fréquente est le gonflement de l’estomac.
Elle de rencontre surtout en cas de ventilation prolongée.
La seconde complication est le pneumothorax.
Il est le plus souvent lié à un barotraumatisme lors des premières insufflations.
6/11




.jpg)