- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Premier temps : l’engagement
- 2 - Deuxième temps : la rotation intrapelvienne
- 3 - Les postures maternelles
- 4 - Surveillance du travail
-
Version PDF

-
Contenu
- Annexes
4 - Surveillance du travail
4 . 1 - Objectifs
Les différentes étapes du travail doivent bénéficier d’une surveillance clinique et paraclinique. Cette surveillance a pour objectifs :
- l'évaluation du bien-être maternel et fœtal
- le dépistage d'anomalie(s) dynamique(s)
- le dépistage d’anomalie(s) mécanique(s)
- l'évaluation de la tolérance et de l’efficacité des éventuelles thérapeutiques mises en place
4 . 2 - Paramètres
4 . 2 . 1 - Eléments dynamiques
4 . 2 . 1 . 1 - Activité utérine
Au niveau clinique, l’interrogatoire permet de repérer la fréquence des contractions utérines et d’apprécier leur durée. La palpation donne une appréciation plus fine de l’intensité et de la durée des contractions, et permet surtout de vérifier la phase de relâchement entre celles-ci et le tonus utérin de base.
 L'étude de la contraction utérine -
L'étude de la contraction utérine -
Enfin, l’ampliation du segment inférieur, examiné au toucher vaginal, est un bon reflet de l’activité utérine.
Au niveau paraclinique, la tocographie externe ou interne permettent d'objectiver l’ensemble de ces éléments : le tonus de base, la fréquence, l'amplitude, l'intensité (tocographie interne), et la durée.
 l’enregistrement et l'analyse du rythme cardiaque fœtal -
l’enregistrement et l'analyse du rythme cardiaque fœtal -
4 . 2 . 1 . 2 - Modifications cervicales
Le toucher vaginal évalue la position, la consistance, l’effacement et la dilatation du col au cours du temps. Ces modifications cervicales sont le reflet de l’efficacité du moteur utérin sur l’avancée du travail.
 phénomènes dynamiques -
phénomènes dynamiques -
4 . 2 . 2 - Eléments mécaniques
4 . 2 . 2 . 1 - Mobile fœtal
La palpation et le toucher vaginal, voire l’échographie, permettent le diagnostic des variétés de présentation au cours des deux premières étapes du travail.
La descente du mobile fœtal dans l’excavation pelvienne est aussi évaluée et permet l’établissement et l’évaluation au cours du travail du pronostic d’accouchement.
L’ampliation du segment inférieur en début de travail est aussi pronostic de la bonne confrontation céphalo-pelvienne.
4 . 2 . 2 . 2 - Bassin
Même s’il est préconisé de réaliser un examen du bassin obstétrical en fin de grossesse, le changement probable d’opérateur le jour de l’accouchement, peut nécessiter la réalisation d’un nouvel examen. Chez les patientes sous analgésie péridurale, cet examen est facilité.
 examen du bassin -
examen du bassin -
Ainsi, l’étude clinique du bassin au cours du travail participe à la décision de prise en charge posturale ou médicamenteuse, visant à améliorer le passage du mobile fœtal.
4 . 2 . 2 . 3 - Etat des membranes
L’état des membranes est aussi surveillé au cours du travail. La qualité de la poche des eaux (poche de liquide amniotique se trouvant entre la présentation et le col) bombante ou non, ainsi que le moment et le moyen de sa rupture sont des éléments essentiels à l’établissement du pronostic et de la prise en charge obstétricale.
4 . 2 . 3 - Bien-être fœtal
Ses principaux moyens d'évaluation sont :
- enregistrement et analyse de l'activité cardiaque foetale
- variation de couleur et quantité du liquide amniotique
Dans certaines situations, certains moyens d’étude de deuxième ligne peuvent être utilisés : mesure du pH au scalp, lactatémie, analyse de l’ECG fœtal, oxymétrie de pouls foetale…
 L’enregistrement et analyse du rythme cardiaque fœtal, pHmétrie, oxymétrie… -
L’enregistrement et analyse du rythme cardiaque fœtal, pHmétrie, oxymétrie… -
4 . 2 . 4 - Bien-être maternel
Les constantes sont un excellent reflet de l’état maternel. Ainsi, la tension artérielle, le pouls et la température sont vérifiés régulièrement. Le rythme est à adapter selon le contexte clinique (risque infectieux pour la température, analgésie péridurale pour la tension, par exemple).
L'évaluation du bien-être maternel comprend aussi :
- son ressenti de la douleur (une échelle analogique d’évaluation de la douleur peut être utilisée au cours du travail)
- son état de jeûn (apport entéral, apport veineux)
- son vécu psychique
- son confort physique et psychologique
- son comportement
4 . 2 . 5 - Thérapeutiques
De nombreuses thérapeutiques peuvent être utilisées au cours du travail. En fonction des pratiques, des patientes, des indications, elles peuvent se présenter sous différentes formes : médicamenteuses, posturales, médecine chinoise, accompagnement psychologique... Elles visent en priorité à traiter les anomalies dynamiques, mécaniques ou la douleur.
Leur voie, leur mode d’administration et leur efficacité doivent être vérifiés régulièrement au cours du travail.
4 . 3 - Outils
4 . 3 . 1 - Surveillance électronique
4 . 3 . 1 . 1 - Cardiotocographie (CTG)
C’est l’enregistrement du rythme cardiaque fœtal et de l’activité utérine durant les deux premières étapes du travail.
Il permet en premier lieu l’analyse de la quantité et de la qualité des contractions utérines, ainsi que la détermination de leur état physiologique ou non.
Cette analyse est nécessaire à l’étude du rythme cardiaque fœtal, permettant de dépister les états pathologiques durant le travail.
 L’enregistrement et analyse du rythme cardiaque fœtal, pHmétrie, oxymétrie… -
L’enregistrement et analyse du rythme cardiaque fœtal, pHmétrie, oxymétrie… -
4 . 3 . 1 . 2 - Monitorage maternel
Moyen de surveillance automatisé de l’état maternel, il peut être utilisé en complément de l’analyse du rythme cardiaque fœtal lorsque l’enregistrement ultrasonographique par capteur externe est de mauvaise qualité afin de différencier RCF et RCM.
4 . 3 . 1 . 3 - Echographie en salle de naissance
La pratique de l'échographie en salle de naissance a sa place dans un grand nombre de situations d’urgence ou pathologiques :
- complément d’analyse, en début de travail, des annexes fœtales (placenta, quantité de liquide amniotique),
- complément d’analyse de l’état fœtal suite à des anomalies du CTG
- diagnostic de variété de présentation, rendu difficile à cause d’une bosse séro-sanguine, par exemple.
4 . 3 . 2 - Partogramme
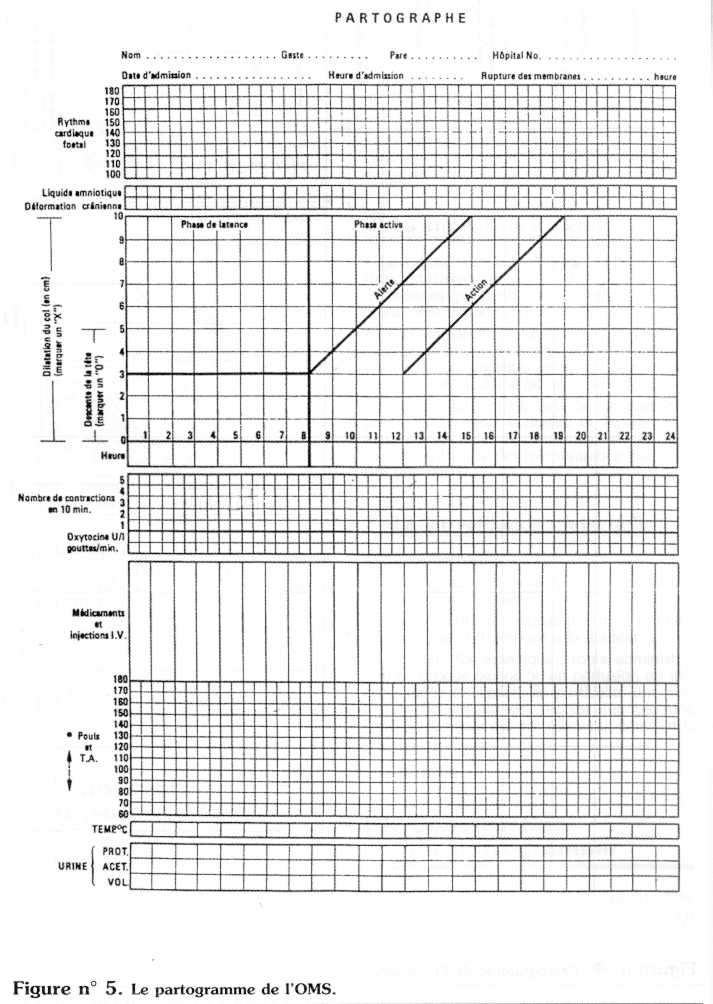
L’OMS définit le partogramme comme étant l’« enregistrement graphique des progrès du travail et des principales données sur l’état de la mère et du fœtus ».
Il s’agit donc d’un document médico-légal de référence qui permet de :
- synthétiser les éléments de surveillance maternelle et fœtale
- schématiser la progression du travail
- aider à la prise de décision
- faciliter le travail en équipe
Ses caractéristiques sont par ailleurs utiles pour l’enseignement, dans les travaux de recherche clinique et lors d’évaluation des pratiques professionnelles.
4 . 3 . 2 . 1 - Schéma de la progression du travail
L’OMS recommande de commencer la rédaction du partogramme à partir de 3 centimètres de dilatation (début de la phase active de la première étape du travail), ou au début du déclenchement artificiel du travail (mise en place d’une perfusion de SYNTOCINON ® ou rupture artificielle des membranes), ou à la pose de l’analgésie péridurale.
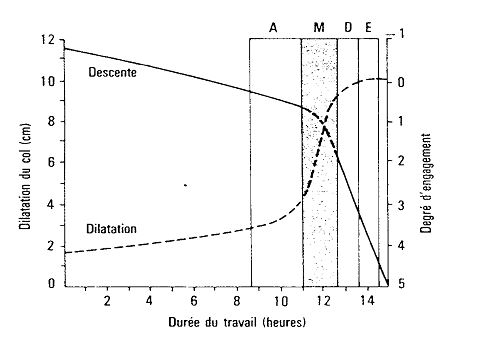
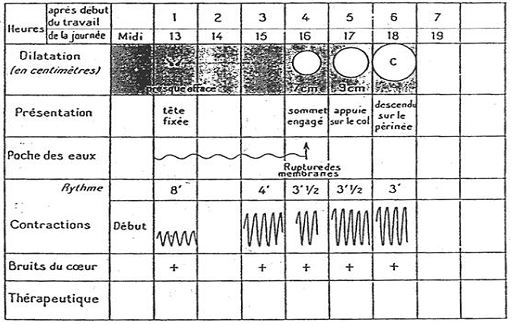
La progression du travail est reportée sur un graphe proposé par Friedman en 1954, sur lequel sont tracées deux courbes d’après le report des examens horaires :
- une courbe ascendante représentant la dilatation du col au cours du temps
- une courbe descendante représentant la progression du mobile fœtal dans le bassin maternel
Figure 20
Le détail des examens obstétricaux peut être complété par d’autres éléments comme Lacomme l’a proposé en 1960 :
- éléments cervicaux (position, effacement, consistance)
- variété de présentation et type d’accommodation (asynclitisme, degré de flexion, BSS)
- état des membranes et du liquide amniotique
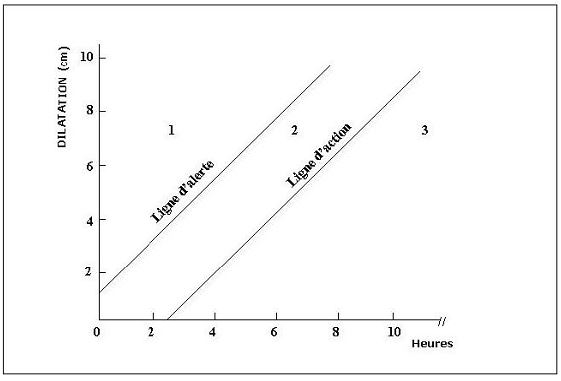
Enfin, le diagramme d’action de Philpott (1972) peut y apparaître.
Les intervalles de graduation doivent être précisés pour les 2 courbes en abscisse et en ordonnée.
4 . 3 . 2 . 2 - Synthèse des éléments de surveillance maternelle et fœtal
L’ensemble des éléments de surveillance materno-fœtale sont reportés sur le partogramme : constantes, monitorages, EVA, apparition de métrorragies, analyse du RCF.
Le responsable du suivi du travail y reporte aussi l’ensemble des thérapeutiques dont la patiente bénéficiera : analgésie (type, posologie, horaires), ocytociques, perfusion d’attente (type Ringer), antispasmodiques, antibiotiques…
4 . 3 . 2 . 3 - Outil d’aide à la décision et à la communication
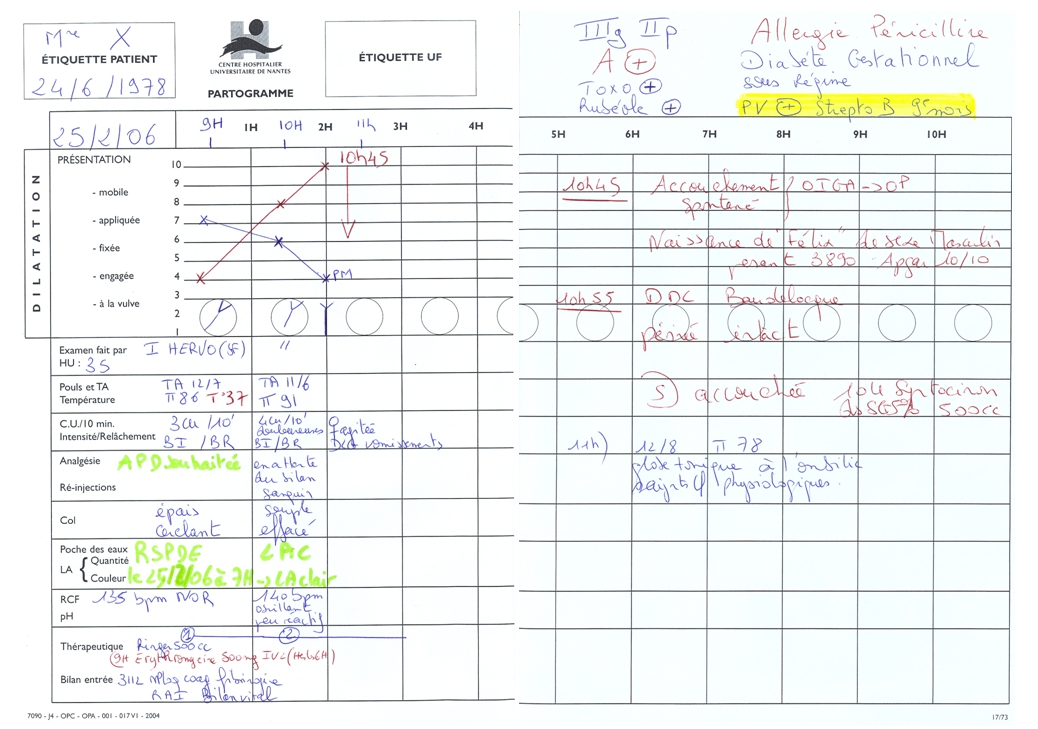
Bien entendu, les éléments d’identification sont inscrits sur le partogramme : nom de la patiente, date, équipe médicale (sage-femme, obstétricien, anesthésiste, étudiant sage-femme, internes) ; ainsi qu’une synthèse des éléments important du dossier obstétrical et de la mise en travail.
Les actes réalisés et les évènements majeurs sont également reportés en temps réel : rupture artificielle des membranes, pose d’une tocographie interne, sondage urinaire évacuateur ou à demeure, appel de l’obstétricien, décision de césarienne ou d’extraction instrumentale…
4 . 3 . 2 . 4 - Fin du partogramme
Le diagramme se termine à l’expulsion de l’enfant, mais les éléments de le troisième temps de la deuxième étape du travail et du post-partum immédiat y sont également reportés :
- heure de naissance, état de l’enfant, sexe et poids de l’enfant
- mode d’accouchement
- type de délivrance
- état périnéal et périnéorraphie éventuelle
Au total, le partogramme est le support de transmission entre les différents professionnels. Il permet de vérifier la normalité du travail et de diagnostiquer de façon précoce toute anomalie. C’est un outil de conduite de travail qui améliore la qualité de la prise en charge maternelle et fœtale. C’est enfin le support principal d’expertise du dossier obstétrical en matière de responsabilité médicale.
7/7