- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Quelles sont les principales données épidémiologiques concernant les Maladies Sexuellement Transmissibles (MST) ?
- 2 - Quelles sont les principales conséquences des Maladies Sexuellement Transmissibles (MST) ?
- 3 - Dans quelles circonstances sommes-nous amenés à évoquer le diagnostic de Maladie Sexuellement Transmissible (MST) ?
- 4 - Comment diagnostiquer et traiter les principales Maladies Sexuellement Transmissibles (MST) ?
- 5 - Bibliographie
- Points essentiels
-
Version PDF

-
Contenu
- Evaluations
- Annexes
4 . 1 . 3 - Herpès simplex (HSV)
En raison de sa fréquence l'herpès génital (Herpes Simplex Virus (HSV)) constitue la deuxième maladie sexuellement transmissible chez l'homme et la femme. Cette maladie reste un problème de santé publique en raison de sa haute contagiosité, de la fréquence de ses récurrences et de la gravité de ses manifestations chez les immunodéprimés et les nouveau-nés. Depuis le début des années 80, des agents antiviraux efficaces ont permis de réduire la sévérité des manifestations cliniques mais à ce jour aucun médicament ne permet d'éliminer le virus de l'organisme infecté.
Virologie
L'Herpes simplex appartient à la famille des Herpesviridae. Cette famille comprend entre autre chez l'homme outre les virus de l'herpès type 1 (HSV-1) ou type 2 (HSV-2), les virus de la varicelleDéfinitionMaladie infantile éruptive, caractérisée par sa très grande contagiosité. Elle traduit la primo-infection par le virus varicelle-zona (VZV (Varicella-Zoster Virus)), virus de la famille des herpesviridae. (voir varicelle (dermatologie), varicelle (gynécologie), varicelle (échographie), varicelle varicelle (pédiatrie) et varicelle (pédiatrie)) et du zonaDéfinitionDermatose virale fréquente, due au virus de l'herpès zoster, le même virus que la varicelle. L'affection se complique essentiellement de douleurs qui peuvent devenir chroniques et invalidantes par névrite post-zostérienne. (voir zona (dermatologie) et zona (pédiatrie)), celui du cytomégalovirus (CMV) et le virus d'Epstein-BarrDéfinitionHerpèsvirus, également appelé HHV-4 (Human HerpesVirus 4), impliqué dans la MonoNucléose Infectieuse (MNI). (EBV). Il s'agit d'un virus à ADN de 152 kb. Lors de la primo-infection le virus se multiplie au niveau de la porte d'entrée qui est soit pharyngée soit génitale. Les cellules infectées ensuite peuvent rester quiescentes dans des gîtes dermoneurotropeDéfinitionQui a un tropisme particulier pour à la fois le système nerveux et la peau, c'est-à-dire ayant la capacité d'infecter les cellules nerveuses et épidermiques, qui sont ses cibles préférentielles.s et ne s'exprimer que sous l'influence de facteurs déclenchants donnant les récurrences.
Épidémiologie
L'incidence exacte de l'infection herpétique est difficile à estimer en raison de la grande variabilité des manifestations cliniques allant des formes parfaitement asymptomatiques aux formes très sévères voire létales. On constate une augmentation globale de l'infection avec une incidence croissante des formes symptomatiques et une augmentation des séroprévalenceDéfinitionNombre de personnes dans une population donnée qui répond positivement à des tests sériques spécifiques. Elle est souvent présentée sous forme de pourcentage ou encore de cas ramené à une population de 100000 individus. Les tests sériques sont souvent basés sur les techniques de détection d'anticorps (notamment pour les infections virales tel que le VIH ou l'Herpesviridae).s HSV1 et HSV2.
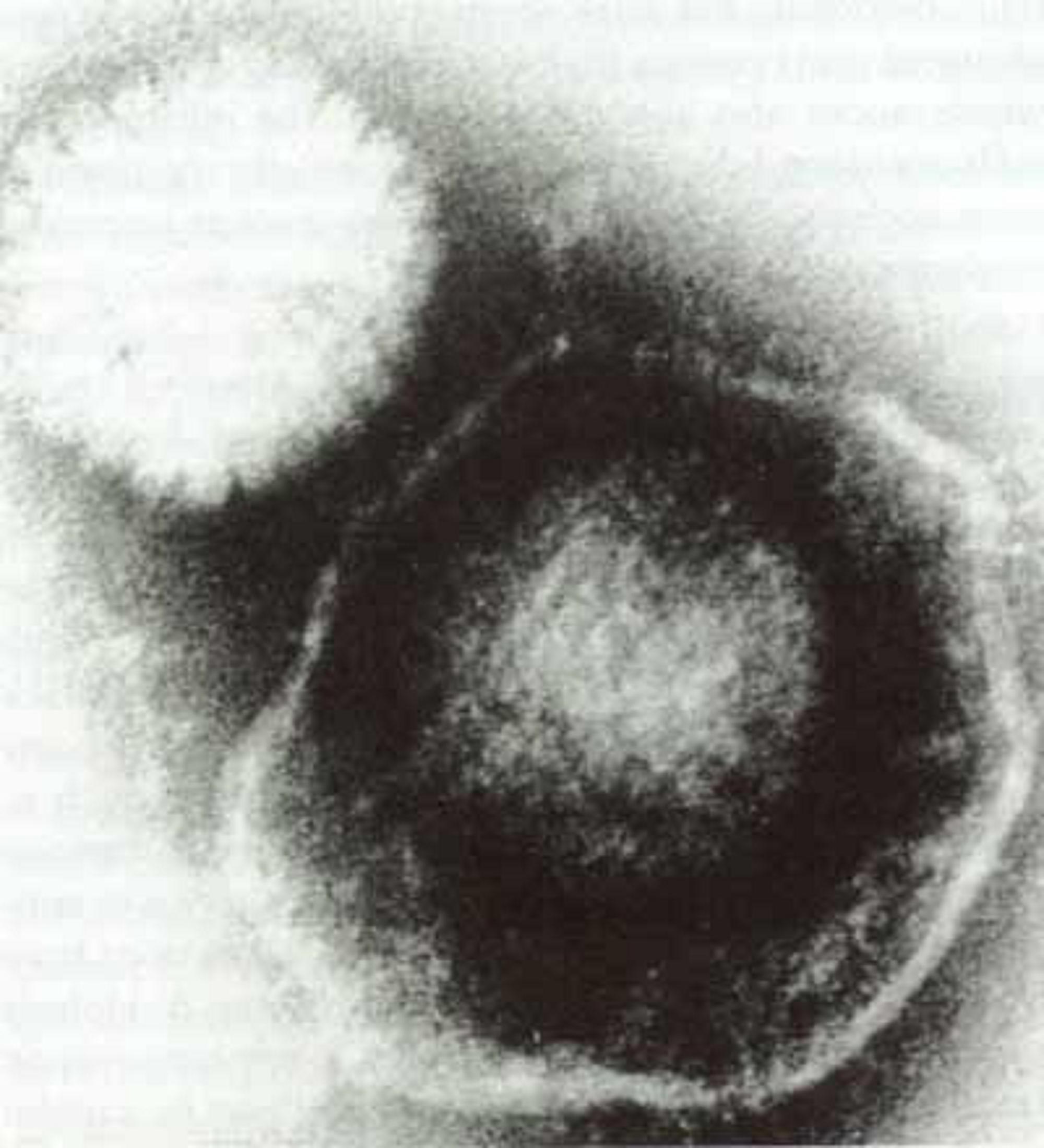
Herpès
4 . 1 . 3 . 1 - Les infections génitales symptomatiques
En France le nombre actuel d'infections herpétiques génitales symptomatiques primaires ou récurrentes est estimé à environ 600 000 par an. L'incidence des infections symptomatiques a augmenté de 200 % entre 1981 et 1994 au Royaume-Uni. Dans certains pays dont les États-Unis et le Royaume-Uni, 20 à 60 % des primo-infections génitales sont associées à HSV1. Cette proportion a augmenté au cours des années en raison des changements des habitudes sexuelles. Les infections génitales féminines à l'HSV1 sont plus précoces et plus souvent symptomatiques que les infections par HSV2. L'infection initiale par HSV1 diminue la fréquence de l'infection ultérieure par HSV2, en augmente la proportion de formes asymptomatiques et en diminue le durée des manifestations cliniques.
4 . 1 . 3 . 2 - Séroprévalence HSV1 et HVS2
Globalement 60 à 85 % de la population de plus de 60 ans est séropositive pour HSV1. L'âge, le bas niveau socioéconomique, la race et l'intensité de l'activité sexuelle sont les principaux facteurs de risque associés à la séropositivité HSV1.
Aux États-Unis, la séroprévalence HSV2 a augmenté ces dernières années est se situe aux alentours de 20 %. Elle augmente avec l'âge avec une croissance plus nette entre 20 et 30 ans. Les facteurs de risque associés à la séropositivité HSV2 sont l'âge, la race blanche, le nombre de partenaires sexuels, la précocité du premier rapport, le bas niveau socio-économique, l'infection HIV, les antécédents de MST
Diagnostic
Les examens de laboratoire sont utiles dans les formes atypiques ou dans certaines situations particulières qui nécessitent un traitement en urgence (femmes sur le point d'accoucher, nouveau-nés ou personnes immunodéprimées). Dans ces situations, les examens de laboratoire doivent être suffisamment rapides, sensibles et spécifiques.
Il est fait sur des frottis cellulaires à la recherche de l'effet cytopathogène du virus (cellules confluentes, lyse cellulaire). Peu spécifique, il présente une sensibilité comprise en 30 et 80 % et donne une réponse immédiate sur des cellules fraîches. Il constitue également une des méthodes d'interprétation des cultures cellulaires.
- Mise en évidence du virus ou de ses constituants
a) La culture cellulaire
Elle constitue encore l'examen de référence. Sa sensibilité diminue avec l'âge des lésions. L'effet cytopathogèneDéfinitionDégénérescence et anomalie cellulaires liées à la présence d'un virus se multipliant dans une cellule. L'existence d'effets cytopathogènes en culture de laboratoire témoigne en général de la présence d'un virus chez un malade. Les modifications observées dans le cytoplasme, les vacuoles ou le noyau de la cellule sont spécifiques de chaque virus. peut être observé en microscopie optique au bout de 24 heures pour les souches les plus virulentes, mais pour conclure à la négativité un délai de 14 jours est nécessaire. La détection dans les cultures des antigènes ou de l'ADN viral par immunofluorescenceDéfinitionTechnique d'immunomarquage, qui utilise des anticorps (ou immunoglobulines) ainsi que des fluorochromes. directe (ELISA) permet de fournir une réponse au bout de 16 à 48 heures. Elle est spécifique du type viral grâce à l'utilisation d'anticorps monoclonaux anti-HSV1 ou anti-HSV2.
b) Détection directe des antigènes ou de l'ADN du virus
La détection d'antigènes par des méthodes immuno-enzymatiques ou d'immunofluorescence donne une réponse rapide en 2 à 6 heures, spécifique de type viral, mais moins sensible que la culture.
La détection de l'ADN viral par une sonde radioactive peut être associée à la PCR pour augmenter la sensibilité de la méthode. Le délai de la réponse varie entre 16 et 48 heures. Il existe un risque de résultat faux-positif lié à la contamination des échantillons avant l'amplification génique. Cette méthode est particulièrement indiquée pour l'analyse du Liquide Céphalo-RachidienDéfinitionLiquide Céphalo-Rachidien (LCR) ou Liquide Cérébro-Spinal (LCS) : Liquide dans lequel baignent le cerveau et la moelle épinière. Il est contenu dans les méninges, plus précisément entre la pie-mère (qui recouvre le système nerveux central) et l'arachnoïde (qui tapisse le versant interne de la dure-mère, elle-même solidement attachée aux structures osseuses : boîte crânienne et rachis). Le liquide céphalo-rachidien absorbe et amortit les mouvements ou les chocs qui risqueraient d'endommager le cerveau. (LCR) en cas de suspicion d'encéphalite herpétiqueDéfinitionInfection cérébrale due à l'herpès simplex virus type 1 (HSV1). Son incidence va de 1 sur 250 000 à 1 sur 500 000. Elle survient à tout âge, mais l'incidence est plus élevée chez les enfants de moins de 3 ans (primo-infection) ou chez les adultes de plus de 50 ans (récurrence vraisemblable), et se présente comme une encéphalite aiguë nécrosante temporale. Elle est de début rapide (moins de 48 heures), avec fièvre à 40°C, céphalées, troubles du caractère, du langage et de la mémoire. Puis, à la phase d'état, une obnubilation précède le coma, qui peut s'accompagner de convulsions ou de paralysies. Cette maladie, qui ne touche qu'une minorité de personnes infectées par HSV1 pourrait être due à une prédisposition génétique. En effet, des mutations ont été identifiées chez quelques patients dans 4 différents gènes intervenant dans l'immunité innée contre HSV1 dans le système nerveux central. Le traitement par acyclovir par voie intraveineuse doit être mis en route dès le diagnostic évoqué. L'évolution de l'encéphalite herpétique est gravissime : environ 20 % de mortalité, avec des séquelles graves chez les patients survivants..
- Sérodiagnostic
L'intérêt du sérodiagnosticDéfinitionDiagnostic basé sur l'étude du sérum. Un sérodiagnostic fait le diagnostic indirect d'une infection en mettant en évidence les anticorps fabriqués par l'organisme pour se défendre. est limité aux études épidémiologiques et à certains cas particuliers comme la grossesse pour identifier les femmes à risque de transmettre le virus au fœtus. Pour mettre en évidence une séroconversion deux prélèvements à 15 jours d'intervalle sont nécessaires. Compte tenu de la forte prévalence des coïnfections par HSV1 et HSV2, les méthodes classiques comme la neutralisation, l'hémagglutinationDéfinitionVariante de la réaction d'agglutination. Elle est définie comme la fixation d'anticorps spécifiques sur des structures antigéniques particulaires présentes à la surface des globules rouges. Cette réaction aboutit à la formation d'un réseau tridimensionnel d'agglutinat. L'hémagglutination est un mécanisme principalement utilisé en laboratoire afin d'établir des sérodiagnostics et de déterminer les groupes sanguins. Cette méthode est très utilisée étant donnés sa rapidité, sa bonne sensibilité et son faible coût. passive, l'ELISA et l'immunofluorescence peuvent être pris en défaut en raison de leur incapacité de différencier les anticorps anti HSV1 des anticorps anti HSV2. Des techniques ELISA utilisant comme support des glycoprotéineDéfinitionProtéine portant un groupement de polysaccharides et une chaine polypeptidique. C'est un hétéroside (composé de plusieurs oses différents) formé d'un motif glucidique fixé de façon covalente à une chaine polypeptidique. Une glycoprotéine est synthétisée suite à la glycosylation d'une protéine, qui peut être de trois types (N-glycosylation, C-glycosylation et O-glycosylation) selon l'acide aminé utilisé. Les glycoprotéines ne renferment pas d'acide uronique ni des esters sulfates dans leur structure. La fraction glucidique peut représenter 5 à 40 % de la molécule.s spécifiques C1 ou G et le Western blot permettent un sérotypage discriminant entre HVS1 et HVS2 (11). Ces techniques permettent la distinction entre IgM et IgG et entre anticorps maternels et fœtaux et leur court délai de réponse (2 à 5 heures pour la méthode ELISA) est particulièrement adapté à une utilisation en obstétrique.
Lésions
1. La primo-infection
Les primo-infections génitales par HSV1 et par HSV2 sont de sévérité et de durée identiques. Elles peuvent être asymptomatiques et passer inaperçues. L'âge médian de la primo-infection symptomatique se situe entre 20 et 24 ans.
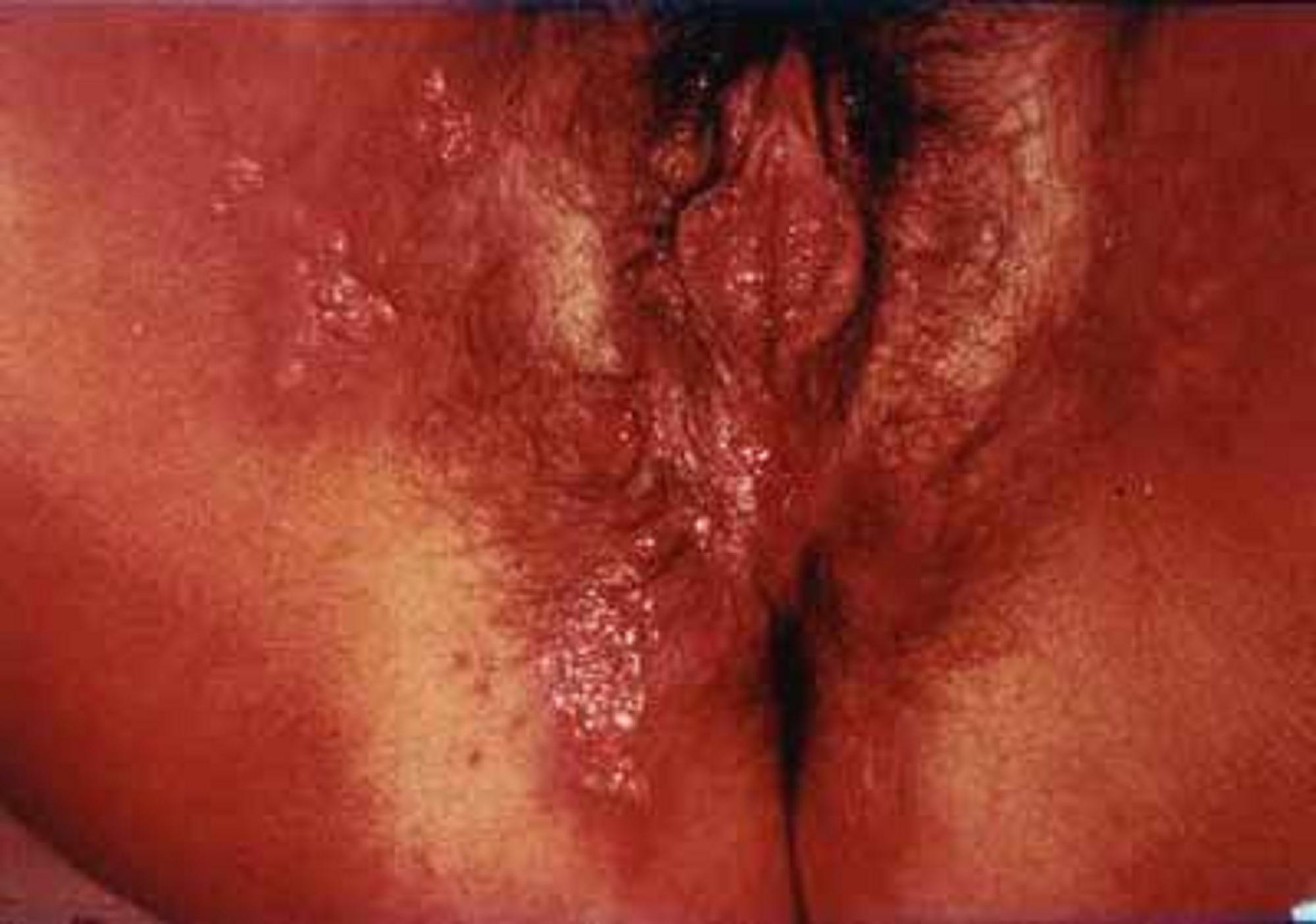
Chez la femme, l'infection se manifeste par une éruption multivésiculaire douloureuse qui débute aux petites lèvres. Les vésicules très superficielles d'abord translucides puis purulentes s'excorientDéfinitionExcorier : Écorcher superficiellement la peau. rapidement pour donner des ulcérations plus ou moins confluentes, excessivement douloureuses et recouvertes d'un enduit blanc-jaunâtre sale.
Les adénopathieDéfinitionAdénopathie : État pathologique d'un ganglion lymphatique dont l'inflammation peut avoir plusieurs origines étiologiques. Il s'agit de l'hypertrophie d'un ganglion lymphatique.s satellites sont fréquentes. Elles sont d'autant plus importantes et sensibles qu'il existe une surinfection. Des signes généraux à type de fièvre (39° à 40°), de fatigue et de malaise général, accompagnent ou précèdent l'éruption de 1 à 2 jours. Les troubles fonctionnels à type de dysurie pouvant aller jusqu'à la rétention d'urine, de paresthésieDéfinitionParesthésie ou fourmillement : trouble de la sensibilité, désagréable et non douloureux, donnant la sensation de palper du coton, et pouvant s'accompagner d'une anesthésie (disparition plus ou moins importante de la sensibilité), de picotements, d'une raideur cutanée et parfois d'une sensation de « chaud-froid »., d'hypoesthésieDéfinitionDiminution de la sensibilité de l'ensemble des fonctions sensorielles sous ses diverses formes. Ce terme ne doit pas être confondu avec celui d'anesthésie, qui est la perte de la sensibilité sous une ou plusieurs formes., de ténesmeDéfinitionTension douloureuse, au niveau de l'anus ou de la vessie, avec sensation de brûlure et envie constante d'aller à la selle ou d'uriner. Cette tension apparait avant ou après l'évacuation du rectum ou de la vessie. On retrouve ce symptôme dans les inflammations du rectum ou de la vessie, d'origine infectieuse, parasitaire ou tumorale. Le ténesme se différencie des épreintes, qui sont des douleurs coliques et rectales, associées à une fausse envie d'aller à la selle. rectal, sont fréquents. Un syndrome méningé associant céphalées, raideur de nuque et photophobieDéfinitionGêne causée par la lumière, due à une sensation visuelle pénible produite par la lumière au cours de certaines maladies. peut être observé. La guérison survient en deux à trois semaines par une cicatrisation complète, en général sans séquelles. Les synéchieDéfinitionAdhérence cicatricielle de deux surfaces ulcérées.s des petites lèvres sont rares.
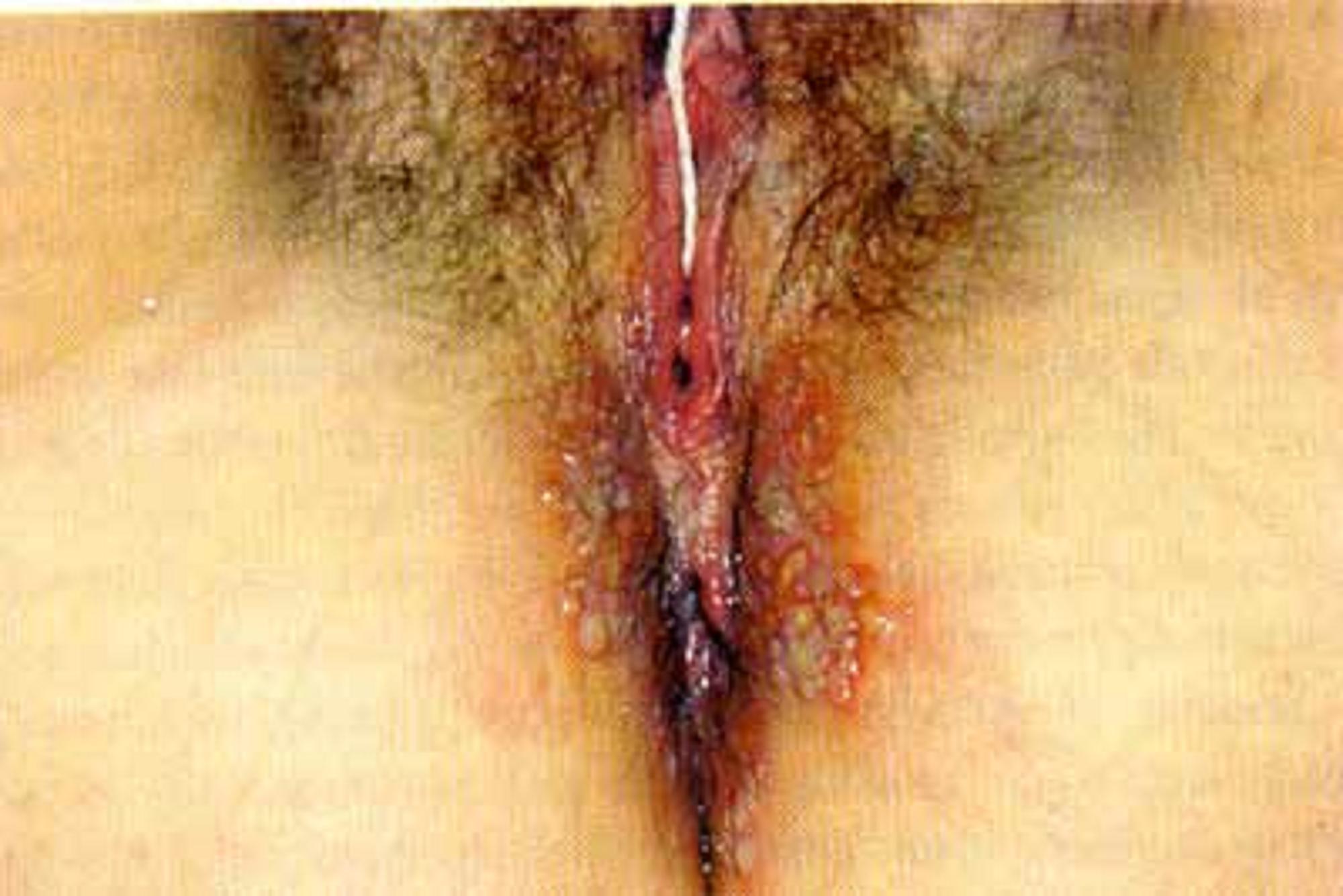
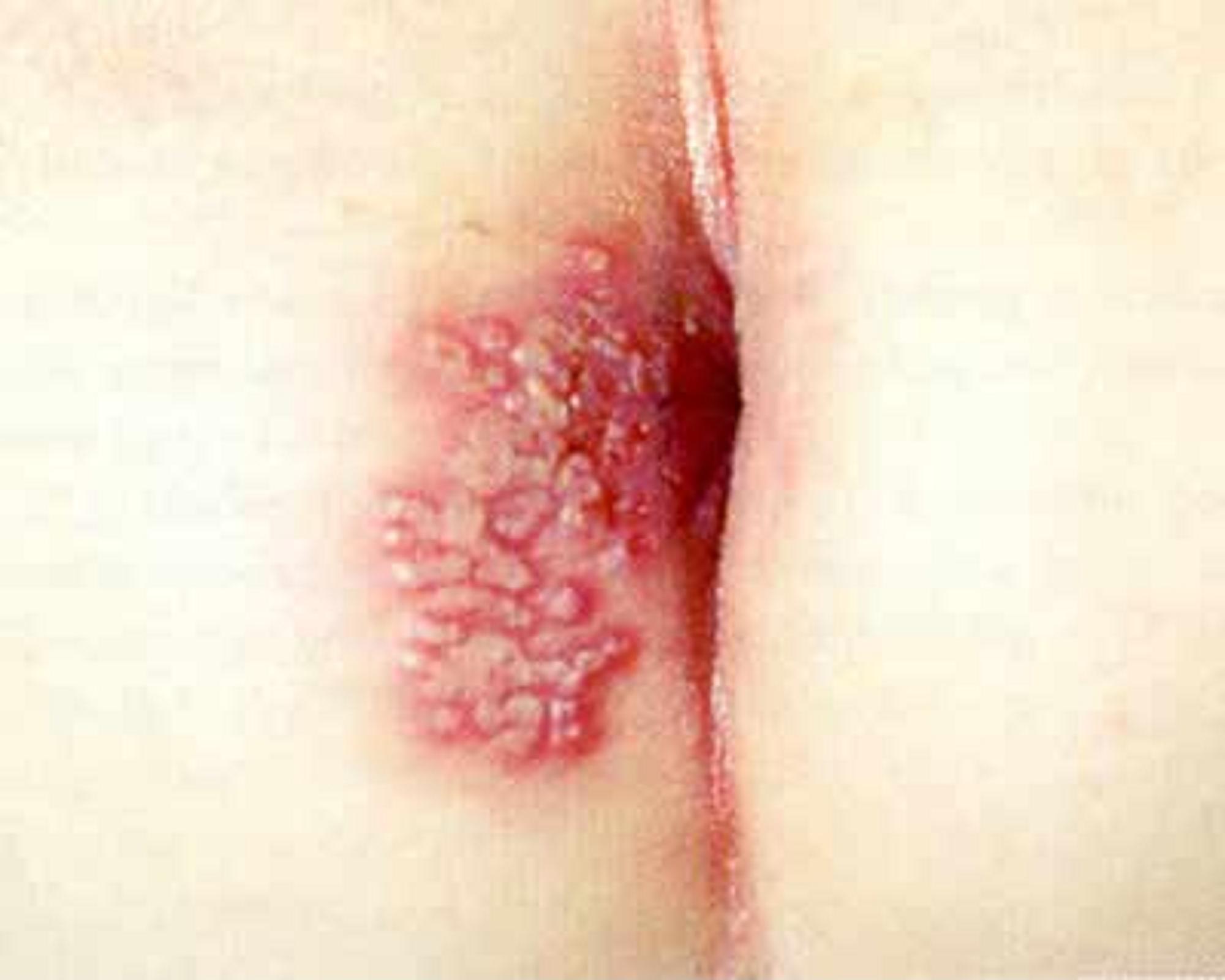
2. Les récurrences génitales
La fréquence des récurrences n'est pas corrélée à la sévérité de la primo-infection. Les poussées se répètent en général au même endroit sous une forme moins sévère et moins douloureuse que la primo-infection. Les récurrences sont annoncées par des prodromeDéfinitionProdrome ou phase prodromique : Période d'une maladie pendant laquelle un ensemble de signes et de symptômes avant-coureurs annoncent la survenue de la phase principale de cette maladie.s que les patientes identifient parfaitement : prurit, brûlures, picotements localisés.
Un érythèmeDéfinitionLésion dermatologique la plus courante, caractérisée par une rougeur congestive de la peau, diffuse ou localisée, s'effaçant à la vitropression (c'est-à-dire à l'appui, via notamment un verre de montre). Il s'agit généralement de la manifestation externe d'une vasodilatation, qui, quand elle est accompagnée d'une exsudation confère à l'érythème un caractère faussement « papuleux ». Hormis dans quelques cas, cette lésion élémentaire ne s'accompagne généralement pas d'autres modifications locales. parfois œdémateux et des bouquets de vésicules apparaissent en moyenne 1 à 48 heures après ces signes annonciateurs. Les symptômes généraux sont habituellement absents. Une adénopathie satellite peut être notée. Les vésicules évoluent rapidement vers des lésions croutelleuses puis disparaissent sans cicatrice en une dizaine de jours. L'excrétion virale ne dure que 4 à 6 jours. Les récurrences peuvent être beaucoup plus discrètes. Dans certains cas il s'agit d'une excrétion virale pure sans prodrome ni signe clinique.
3. Les formes atypiques
Les localisations atypiques liées à la diversification des modes de contamination à la surinfection, au terrain immunodéprimé, à l'automédication par des corticoïdes ou à la dissémination par une auto-inoculation peuvent faire discuter d'autres diagnostics et nécessiter des examens complémentaires.
Devant un semis de petites vésicules ou de pustules peuvent se discuter un eczémaDéfinitionMaladie de la peau mal connue, inflammatoire non contagieuse. On distingue deux grands types d'eczéma : l'eczéma atopique, caractérisé par une prédisposition génétique et son association avec d'autres allergies et touchant principalement les jeunes enfants, et l'eczéma de contact, plus fréquent chez l'adulte, qui est une réaction allergique d'hypersensibilité immunologique cellulaire au contact d'une substance donnée. Il existe également une forme d'eczéma de contact dit irritatif, où les mécanismes de frottements répétés agissent en provoquant une réaction inflammatoire qui aboutit au même tableau clinique que les autres formes d'eczémas. Bien que le mécanisme n'ait pas encore été mis à nu, un grand consensus existe pour associer, au moins partiellement, l'état de stress à l'importance des manifestations de la majorité des cas d'eczéma atopique. aigu (voir eczéma), un zona ou un psoriasisDéfinitionMaladie de la peau d'origine mal connue, en partie génétique. Cette affection dermatologique touche 1 à 3 % de la population mondiale, aussi bien chez les femmes que chez les hommes. Dans sa forme bénigne, le psoriasis se limite au cuir chevelu, aux ongles, aux genoux, aux coudes, aux pieds, aux mains et, parfois, aux organes génitaux. Dans les cas graves, il s'étend et peut gagner la totalité du corps. Cette dermatose chronique évolue de façon très individuelle, avec des poussées, mais aussi des rémissions au cours desquelles les lésions disparaissent. On dit alors que le psoriasis est « blanchi ». Le répit est de durée très variable et la rémission souvent incomplète. À ce jour, aucun traitement curatif permettant de guérir complètement du psoriasis n'est connu ; il est toutefois possible de maîtriser le psoriasis, de diminuer l'étendue des lésions et d'améliorer la vie des patients. pustuleux (voir psoriasis (dermatologie) et psoriasis (rhumatologie)).
Devant une érosion superficielle de l'épiderme, peuvent se discuter une syphilis, une toxidermie, un lichen érosif ou un pemphigusDéfinitionEnsemble des lésions cutanées dues à des réactions à des médicaments appliquées sur la peau, ou ingérés, administrée de manière parentérale ou inhalée. Ces réactions, parfois de type allergiques se manifestent par des formes très différentes de lésions, plus ou moins persistantes ou susceptibles de réapparaître périodiquement ou d'accompagner des problèmes respiratoire (œdème de Quink). La personne qui en est victime peut se sensibiliser et déclencher des réactions plus vives ou plus rapides en cas de nouvelle prescription du médicament (ou d'une molécule très proche). Ce sont généralement les mêmes surfaces de peau qui sont touchées lors de chaque prise du médicament, mais d'autres sites peuvent apparaître au fur et à mesure des prises. vulgaire. Une ulcération plus profonde doit faire évoquer une aphtoseDéfinitionAffection caractérisée par la présence de nombreux aphtes (petites lésions douloureuses des membranes tapissant la bouche, ou parfois les organes génitaux, évoluant par poussées)., un chancre mou, une dovanoseDéfinitionMaladie bactérienne à focalisations sexuelle, inguinale, péri-anale et parfois buccale, qui s'observe essentiellement dans de multiples foyers en zone intertropicale. Des cas peuvent être rapportés chez des sujets ayant eu des rapports non protégés dans des zones d'endémie (Caraïbes, Brésil, Inde, Papouasie-Nouvelle-Guinée, Australie, Afrique du Sud). Mais ce n'est pas toujours une MST., une maladie de Nicolas-FavreDéfinitionMaladie de Nicolas-Favre ou lymphogranulome vénérien : Maladie sexuellement transmissible due à une bactérie du genre Chlamydia. Cette maladie se transmet directement par contact sexuel et parfois indirectement par le linge ou des objets de toilette contaminés. Sa transmission est fréquente et ses conséquences redoutables. Elle atteint les sujets jeunes et représente une grande cause de stérilité chez la femme. Cette infection peut passer inaperçue chez l'homme, mais surtout chez la femme d'où la facilité de transmission. C'est une IST fréquente en région tropicale., les séquelles d'un traumatisme ou une primo-infection HIV. Cette dernière doit être recherchée devant toute ulcération génitale qui favorise sa contamination.
Devant une lésion ulcéro-crouteuse persistante, le diagnostic de carcinome épidermoïde doit être éliminé à l'aide d'une biopsie.
4. Les formes sévères
a) Syndrome de Kaposi-JuliusbergDéfinitionMaladie due à la contamination par le virus de l'herpès d'un nourrisson atteint d'un eczéma étendu. Le syndrome de Kaposi-Juliusberg se caractérise par des pustules souvent hémorragiques s'étendant rapidement du visage à l'ensemble du corps sur les lésions d'eczéma préexistantes. Cette éruption s'accompagne de sensations douloureuses ressemblant à des brûlures. L'état général de l'enfant est altéré, la fièvre, élevée ; il peut y avoir des troubles neurologiques tels que des convulsions et des troubles de la conscience. Le traitement est urgent et nécessite l'hospitalisation de l'enfant : médicaments antiviraux (aciclovir), antibiotiques administrés par voie intraveineuse, et surveillance de l'état général. La guérison est rapide. Les pustules laissent de petites cicatrices pigmentées qui disparaissent au bout de quelques mois. La prévention consiste essentiellement à empêcher toute personne atteinte d'un herpès buccal (bouton de fièvre) d'avoir des contacts avec des nourrissons souffrant d'eczéma.
Le plus souvent, il s'agit d'une primo-infection HSV1 survenant sur le terrain d'une dermatite atopiqueDéfinitionMaladie dermatologique caractérisée par une éruption érythémateuse papuleuse et vésiculeuse, des lésions sèches, squameuses, et très prurigineuses. Les plaques rouges apparaissent en général entre l'âge de 3 mois et 2 ans. Débutant et prédominant au visage, l'eczéma siège avant tout sur les joues, le front, le cou. Il peut s'étendre au cuir chevelu, plus rarement déborder sur le thorax et les plis de flexion. (voir dermatite atopique). Les lésions apparaissent rapidement dans un contexte d'altération marquée de l'état général et de fièvre à 40°. Les vésicules évoluent rapidement vers des pustules quelquefois hémorragiques et confluentes, qui entraînent un décollement épidermique et une nécrose, source de séquelles cicatricielles inesthétiques. En l'absence de traitement il y a un risque d'extension et d'atteinte viscérale notamment d'encéphalite.
b) L'immunodépression congénitale, ou acquise
(SIDA (voir VIH et VIH (dermatologie)), hémopathieDéfinitionMaladie du sang qui touche les érythrocytes, les leucocytes, et les plaquettes. Les hémopathies touchent la production du sang et de ses composants, tels les cellules sanguines, l'hémoglobine, les protéines sanguines, le mécanisme de la coagulation, etc., cancer, infection grave, traitement immunosuppresseur) entraîne la chronicité et la dissémination des lésions de primo-infection et favorise les récurrences. Les érosions cutanéo-muqueuses sont généralement profondes et douloureuses avec des bordures parsemées de vésicules et une surface croûteuse noirâtre qui masque une surinfection bactérienne ou fongique fréquente. L'atteinte vulvaire, vaginale et cervicale et l'extension cutanée vers les cuisses sont fréquentes. Une anorectiteDéfinitionInflammation de l'anus et du rectum. excessivement douloureuse peut survenir par continuité. D'autres manifestations viscérales : pneumopathie aiguë diffuse interstitielle, coliteDéfinitionInflammation du gros intestin : le côlon., hépatite subaiguë, peuvent être associées.
Traitement
Il est basé sur les antiviraux par voie générale (per os ou parentérale) surtout lors des primo-infections. L'aciclovirDéfinitionUn des principaux médicaments antiviraux. Sa découverte a été sentie comme le début d'une nouvelle ère dans la thérapie antivirale, du fait de sa très grande spécificité et de sa faible cytotoxicité. Cependant, l'aciclovir a un champ d'action très restreint, uniquement efficace contre certains virus comme l'HSV-1 et 2, et le VZV, avec une efficacité limitée contre le Virus d'Epstein-Barr actif, et il agit à peine contre la forme humaine du cytomégalovirus (CMV). Il agit environ 10 fois plus contre l'HSV que contre le VZV. Il ne supprime pas le virus de l'herpès, et n'est pas très efficace contre l'herpès génital chez la femme. (Zovirax®) et la valaciclovirDéfinitionMédicament antiviral indiqué dans le traitement du zona, de l'herpès labial et de l'herpès génital chez les personnes immunocompétentes. Il permet aussi le traitement de certaines infections par cytomégalovirus. (Zelitrex®) sont les deux molécules disponibles.
Aciclovir 400 mg x 3/j ou 200 mg x 5/j per os pendant 7 à 10 jours pour les primo-infections ou Valaciclovir 500 mg x 2/j pendant 10 jours.
Pour les récurrences valaciclovir 500 mg x 2/j pendant 5 j ou aciclovir 400 mg x 3/j .
Pour la prévention des récurrences valaciclovir 500 mg x 1/j pendant 6 mois.
Herpès et grossesse : voir Item 20 : Prévention des risques fœtaux – Infections virales & virus .
5/7