- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Rappels physiologiques
- 2 - Prise en charge du diabète de la femme dans le cadre de la grossesse
- 3 - Stratégie de prise en charge de l'HTA gravidique et diabète
-
Version PDF

-
Contenu
- Evaluations
- Annexes
2 . 1 . 2 . 1 - Prise en charge de la patiente avant et pendant la grossesse (tableaux)
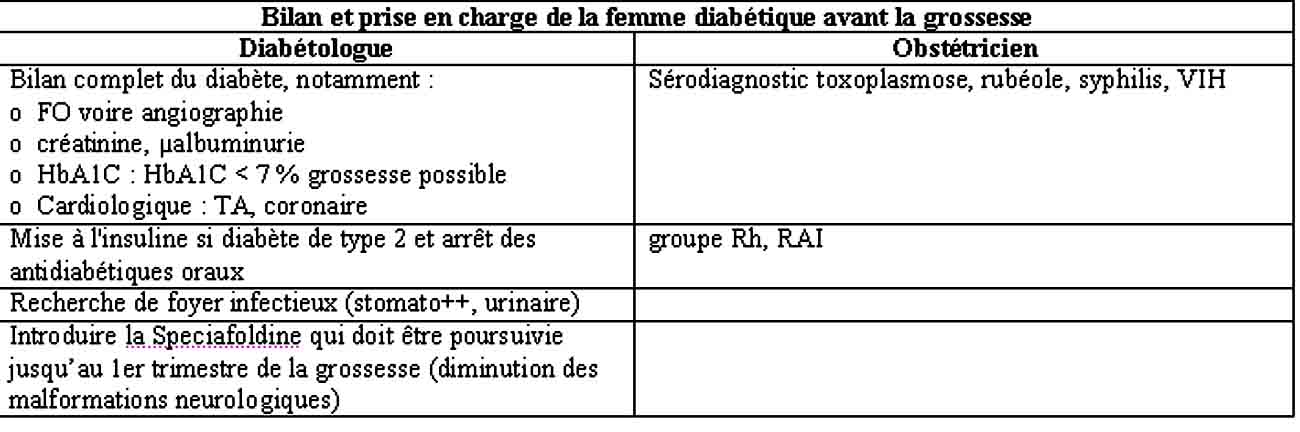
1- Avant la grossesse
Programmation de la conception sous contraception efficace avec :
- Normalisation des glycémies
Objectifs glycémies préprandiales 0,70 à 1,20 g/l
postprandiales 1 à 1,40 g/l
HbA1c < 6,5 %
Essentielle pour prévenir embryo-foetopathie et dépister complications
- Information spécifique (voir supra) et coopération de la patiente,
- Insulinothérapie intensifiée dans le diabète de type 1 (basal-bolus) .Insulinothérapie nécessaire dans le type 2 si le régime seul ne suffit pas et en cas d’anti-diabétiques oraux à interrompre
- Education nutrionnelle et adaptation insuline en fonction des objectifs donnés
- Recherche et traitement des complications (rétinopathie ) voir supra.
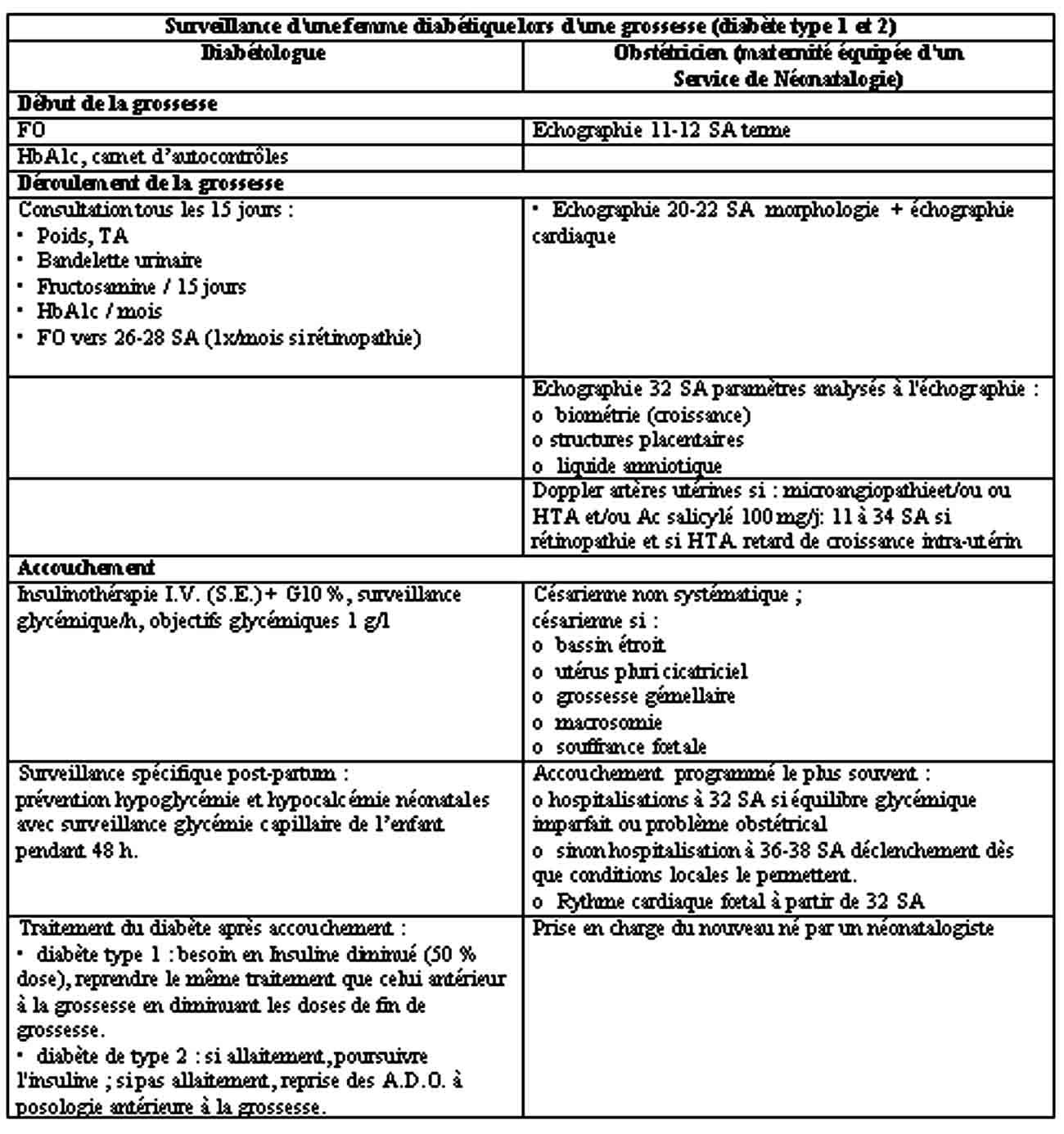
2- Pendant la grossesse
Equilibre glycémique
- Essentiel quelque soit le type de diabète
- Besoins en insuline modifiés : diminution en début , puis augmentation d’environ puis chutent brutalement après l’accouchement
- Danger des corps cétoniques pour le fœtus => Recherche de cétonurie si glycémie > 2 g/l et au moins 1/jour
- 6 glycémies capillaires / jour =>objectifs glycémiques à jeun 0,60 à 0,95 g/l
postprandiale ( 2 h ) < 1,20 g/l
- HbA1c 1 / 4 à 6 semaines à interpréter en fonction de l’hémodilution en fin de grossesse (en fonction du taux d’hémoglobine)
- Diabète de type 2 : pas d’antidiabétique oral
- Alimentation quantifiée et répartie
- insulinothérapie souvent indispensable au moins au dernier trimestre en fonction des
glycémies qui doivent être dans les objectifs
Alimentation : pas moins de 1600 kcal/j aux 2e et 3e trimestres
Surveillance des complications
-Poids
-TA
-Créatinine plasmatique microalbuminurie puis protéinurie
-Fond d’œil 1/3 mois 1/mois si rétinopathie
-bandelette urinaire pour recherche acétone et albumine
Surveillance obstétricale ( traitée en obstétrique )
-dater la grossesse ++ (une échographie entre 8 et 12 SA )
-rechercher des malformations fœtales ( échographie 20 à 22 SA )
-apprécier l’évolution de la biométrie fœtale, l’aspect du placenta, la quantité de liquide amniotique ( écho, doppler )
-rechercher une cardiomyopathie hypertrophique ( écho 32 à 34 SA )
-évaluer le bien-être fœtal
-en cas de Menace d’Accouchement Prématuré (MAP) risque d’hyperglycémie et de cétose si utilisation de bêta-mimétiques pas de contre-indication à une corticothérapie pour accélérer la maturation pulmonaire mais surveillance ++
Tableau 1 : Bilan et prise en charge de la femme diabétique avant la grossesse
2 . 1 . 2 . 2 - Accouchement et post-partum
1 - Accouchement
-Volontiers programmé ( après 38 SA )
Voie basse ou césarienne en fonction des conditions obstétricales
Expulsion facilitée si rétinopathie sévère
-Insulinothérapie sous cutanée ou IV et perfusion de glucosé Surveillance glycémique horaire avec un objectif de normoglycémie car l’hyperglycémie maternelle est la cause principale de l’hypoglycémie néonatale
2 - Après l’accouchement
-Diminution importante des besoins en insuline
En général arrêt de l’insuline dans le diabète de type 2
-Allaitement possible
-Contraception
2 . 2 - En cas de diabète révelé par la grossesse ou diabète gestationnel
2 . 2 . 1 - Définition du diabète gestationnel
- Trouble de la tolérance glucidique, de sévérité variable, débutant ou diagnostiqué pour la première fois pendant la grossesse quelque soit le traitement et l’évolution dans le post-partum
- Le diagnostic différentiel entre un diabète lié uniquement à la grossesse et un diabète se déclarant pendant la grossesse ou un préexistant (mais méconnu) est parfois difficile.
- La prévalence varie de 1 à 14 % des grossesses selon les populations et les critères retenus Elle serait de 3 à 6 % en Europe
2 . 2 . 2 - Risques
-Si le diabète n’est lié qu’à la grossesse, il apparaît classiquement en 2 ème partie de grossesse (période hyperglycémiante) et n’entraîne donc pas de risque de malformations fœtales car la glycémie était normale au moment de l’organogénèse mais les risques de complications fœtales et néonatales liées à l’hyperinsulinisme réactionnel du fœtus sont les mêmes avec en particulier la macrosomie, favorisée aussi par le statut pondéral maternel, la prise de poids pendant la grossesse et la multiparité
- Pour la mère, il existe une prévalence accrue d’HTA et de dysgravidie
2 . 2 . 3 - Dépistage du diabète gestationnel
Absence de consensus +++ Mais des recommandations validées par les instances nationales de Diabétologie et de Gynécologie-Obstétrique.
Y penser chez certaines femmes qui présentent des facteurs de risques de développer un diabète gestationel :
Obésité avant et pendant la grossesse :
- Age > > 25 ans
-Ethnie (peau noire, origine américaine, hispanique, asiatique ou du Maghreb)
- Antécédent (atcdt) de DG précédente grossesse ou Poids de Naissance ( maternel) > > 4100 g
- Naissance d'un macrosome > > 4100 g
- Atcdt mort fœtale, enfant né malformé
- Atcdt familial de diabète de type 2
6/9