6 - Traitement et prévention
6 . 1 - Toxoplasmose acquise de l'immunocompétent
La toxoplasmose acquise guérit le plus souvent sans traitement chez l'immunocompétent. En cas d'asthénie importante, le traitement classique repose sur la spiramycine (Rovamycine® 1,5 MUI/10 kg par jour en pédiatrie, 6 à 9 MUI par jour chez l'adulte) administrée pendant 1 mois. L'association triméthoprime-sulfaméthoxazole (cotrimoxazole, Bactrim®) est probablement plus efficace, mais il y a peu de données bibliographiques dans cette indication.
Seules les rares formes graves dues à des souches virulentes justifient un traitement plus puissant identique à celui prescrit chez l'immunodéprimé. Cette décision relève du spécialiste.
6 . 2 - Toxoplasmose de l'immunodéprimé
Le traitement de première intention est l'association pyriméthamine (Malocide®, 50 à 75 mg par jour, après une dose de charge initiale de 100 mg le premier jour) et sulfadiazine (Adiazine®, 100 à 150 mg/kg soit 4 à 6 g par jour). La prescription d'acide folinique (Lederfoline®, Osfolate®, Folinoral®) 25 mg par jour doit être systématique pour prévenir les effets secondaires hématologiques, ainsi qu'une hydratation suffisante avec alcalinisation. Dans 40 % à 60 % des cas, ce traitement est cause d'effets indésirables :
- dermatologiques, dus aux sulfamides : exanthème, volontiers fébrile, cédant le plus souvent sous traitement symptomatique. Une surveillance clinique rigoureuse est nécessaire du fait du risque de dermatose bulleuse (syndrome de Stevens-Johnson et syndrome de Lyell) ;
- toxicité hématologique, principalement due à la pyriméthamine, toxicité qu'il faut parfois tolérer si elle ne cède pas à l'augmentation de posologie de l'acide folinique.
En cas de localisation cérébrale, la nécessité d'un traitement antiœdémateux est à apprécier au cas par cas. Il faut autant que possible éviter la prescription de corticoïdes : ceux-ci, efficaces aussi bien sur l'œdème associé à la toxoplasmose cérébrale que sur les lymphomes cérébraux, pourraient être source d'erreur diagnostique.
L'alternative à ce traitement de référence est l'association pyriméthamine (50 mg par jour) et clindamycine (2,4 g par jour) (Dalacine®), dont les effets indésirables sont les mêmes, toutefois moins sévères pour ce qui est de l'exanthème, avec en plus un risque de colite pseudomembraneuse.
En cas d'intolérance majeure à ces deux associations, on peut utiliser l'atovaquone en suspension (Wellvone®), hors AMM, à 750 mg, quatre fois par jour.
Le traitement d'attaque est maintenu pendant 3 à 6 semaines. Un traitement d'entretien utilisant les mêmes molécules à demi-dose doit être poursuivi ensuite tant que dure l'immunodépression. Chez les patients infectés par le VIH, le contrôle de l'infection (charge virale non détectable) avec une remontée des lymphocytes CD4 au-dessus de 15 % et 200/mm3 deux fois de suite à 3 mois d'intervalle autorise l'interruption de la prophylaxie secondaire.
La prophylaxie primaire chez le patient infecté par le VIH fait appel à l'association triméthoprime-sulfaméthoxazole (cotrimoxazole, Bactrim®), à la posologie de 1 comprimé à 160 mg/800 mg trois fois par semaine ou 80 mg/400 mg une fois par jour. Dans les autres situations d'immunodépression (greffe d'organe, allogreffe de cellules souches hématopoïétiques), il n'y a pas vraiment de recommandations officielles, sauf pour les greffes cardiaques en cas de discordance (mismatch) des systèmes HLA du donneur et du receveur. Toutefois, la couverture antitoxoplasmique est souvent assurée grâce à la chimioprophylaxie anti-pneumocystose, qui fait l'objet d'un plus large consensus (allogreffés hématologiques, greffés de cœur et de rein) et repose également sur le cotrimoxazole. L'utilisation fréquente du cotrimoxazole du 30e jour au 6e mois postgreffe de moelle ne met pas le patient à l'abri d'une toxoplasmose de réactivation le 1er mois et peut entraîner des problèmes de toxicité hématologique.
6 . 3 - Toxoplasmose congénitale
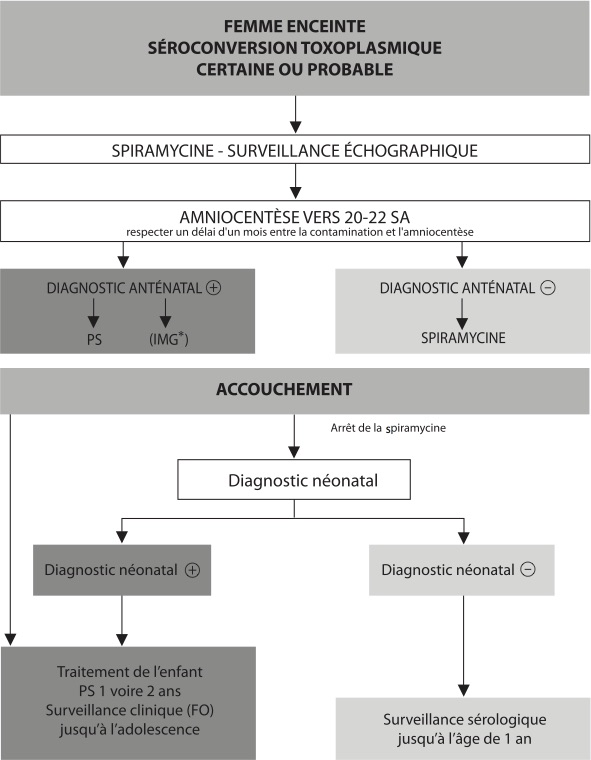
Diagnostic anténatal : échographie, amniocentèse pour PCR et inoculation à la souris. Diagnostic néonatal : clinique, inoculation du placenta à la souris, profil immunologique comparé mère-enfant (western blot), sérologie (IgM-IgA).
* IMG uniquement si foetus infecté et anomalies échographiques.
SA, semaine d'aménorrhée ; PS, pyriméthamine-sulfamides ; IMG, interruption médicale de la grossesse ; FO : fond d'œil.
Le traitement vise à réduire le risque global de transmission verticale ; il réduirait également le risque de toxoplasmose congénitale grave. Si le diagnostic anténatal est positif, la femme est traitée par une association pyriméthamine-sulfadiazine aux mêmes posologies que l'immunodéprimé, en continu, jusqu'à l'accouchement. Pour réduire le nombre de prises médicamenteuses, on peut prescrire l'association pyriméthamine-sulfadoxine (Fansidar®) à la posologie de 1 comprimé pour 20 kg tous les 10 jours. Dans tous les cas, il ne faut pas omettre d'associer l'acide folinique (à la posologie de 50 mg par semaine).
Si le diagnostic anténatal est négatif, le traitement par spiramycine est poursuivi jusqu'à l'accouchement.
Chez l'enfant, que le diagnostic ait été posé en période anténatale ou dans la période néonatale, le traitement en continu par pyriméthamine-sulfamides est prescrit pendant au moins 1 an. La complémentation par acide folinique est systématique (à la posologie de 50 mg par semaine). Une surveillance régulière de la toxicité hématologique par numération-formule sanguine est obligatoire. En l'absence de preuve d'infection, l'enfant ne doit pas recevoir de traitement.
6 . 4 - Toxoplasmose oculaire
Le traitement de la toxoplasmose oculaire est le même (molécules et posologie) que celui de la toxoplasmose des immunodéprimés. La nécessité d'un traitement corticoïde local associé est à apprécier individuellement. Il ne doit jamais être donné seul.
6 . 5 - Prévention
La prévention de la toxoplasmose congénitale et de la toxoplasmose des immunodéprimés repose en France sur un programme de dépistage sérologique systématique organisé par le législateur (encadré 6.1). Mesures prophylactiques : recommandations
- Bien cuire la viande (bœuf, mouton, porc, cheval, gibier…), c'est-à-dire une cuisson d'au moins 65 °C dans toute l'épaisseur de la viande, ce qui correspond en pratique à une viande ne laissant pas s'écouler de jus rosé à la coupe. Éviter la consommation de viande marinée, fumée ou grillée (comme cela peut être le cas pour la viande de gibier) ; la congélation de la viande à une température de – 12 °C au minimum pendant 3 jours ou surgélation à – 18 °C tuent les kystes (la viande achetée surgelée est sans risque).
- Lors de la préparation des repas : laver soigneusement les légumes et les plantes aromatiques surtout s'ils sont terreux et consommés crus. Laver soigneusement les ustensiles de cuisine, ainsi que le plan de travail.
- Se laver les mains après contact avec des légumes, des fruits ou de la viande crue, après avoir caressé des animaux et avant de passer à table.
- Lors des repas pris en dehors du domicile (au restaurant ou chez des amis) : éviter la consommation de crudités et préférer les légumes cuits ; la viande doit être consommée bien cuite.
- Éviter les contacts directs avec les objets qui pourraient être contaminés par les excréments de chat (comme les bacs de litières, la terre) et porter chaque fois des gants en cas de manipulation de ces objets. Désinfecter les bacs des litières de chat avec de l'eau bouillante. Bien se laver les mains après contact avec les chats.
- Éviter le contact direct avec la terre et porter des gants pour jardiner. Se laver les mains après des activités de jardinage même si elles sont protégées par des gants.
- Consommer de préférence de l'eau en bouteille.
- Éviter les coquillages crus.
6 . 5 . 1 - Prévention de la toxoplasmose congénitale
Pour la toxoplasmose congénitale, le programme repose sur le dépistage sérologique obligatoire des femmes associé à des conseils hygiéno-diététiques en cas de sérologie négative :
- depuis 1985, lors de la déclaration de la grossesse, au cours du premier trimestre ;
- depuis 1992, si ce dépistage est négatif, le suivi sérologique mensuel est obligatoire jusqu'à l'accouchement. Les sérums doivent être conservés congelés 12 mois. Afin de ne pas méconnaître une contamination de l'extrême fin de la grossesse, le dernier contrôle sérologique doit être fait 2 à 3 semaines après l'accouchement (problème du délai d'apparition des anticorps) ; ce dernier point, sur lequel les parasitologues et les obstétriciens sont d'accord, ne figure pas dans la législation.
Lorsque la sérologie est négative, la femme doit être informée des mesures prophylactiques. Ces mesures sont énumérées dans la circulaire DGS et DH n° 605 du 27 septembre 1983 relative à la prévention de la toxoplasmose. Elles se déduisent aisément du cycle du parasite (encadré 6.1).
- Bien cuire la viande (bœuf, mouton, porc, cheval, gibier…), c'est-à-dire une cuisson d'au moins 65 °C dans toute l'épaisseur de la viande, ce qui correspond en pratique à une viande ne laissant pas s'écouler de jus rosé à la coupe. Éviter la consommation de viande marinée, fumée ou grillée (comme cela peut être le cas pour la viande de gibier) ; la congélation de la viande à une température de – 12 °C au minimum pendant 3 jours ou surgélation à – 18 °C tuent les kystes (la viande achetée surgelée est sans risque).
- Lors de la préparation des repas : laver soigneusement les légumes et les plantes aromatiques surtout s'ils sont terreux et consommés crus. Laver soigneusement les ustensiles de cuisine, ainsi que le plan de travail.
- Se laver les mains après contact avec des légumes, des fruits ou de la viande crue, après avoir caressé des animaux et avant de passer à table.
- Lors des repas pris en dehors du domicile (au restaurant ou chez des amis) : éviter la consommation de crudités et préférer les légumes cuits ; la viande doit être consommée bien cuite.
- Éviter les contacts directs avec les objets qui pourraient être contaminés par les excréments de chat (comme les bacs de litières, la terre) et porter chaque fois des gants en cas de manipulation de ces objets. Désinfecter les bacs des litières de chat avec de l'eau bouillante. Bien se laver les mains après contact avec les chats.
- Éviter le contact direct avec la terre et porter des gants pour jardiner. Se laver les mains après des activités de jardinage même si elles sont protégées par des gants.
- Consommer de préférence de l'eau en bouteille.
- Éviter les coquillages crus.
6 . 5 . 2 - Prévention chez les patients immunodéprimés
Le programme de prévention de la toxoplasmose chez les greffés impose depuis 1997 (décret n° 97-928 du 9 octobre 1997) le dépistage sérologique (donneur et receveur) pour tout prélèvement d'organes, de tissus ou de cellules d'origine humaine.
Pour les personnes infectées par le VIH, le dépistage systématique de la toxoplasmose est recommandé lors du bilan initial. Si ce dépistage est négatif, le patient doit être informé des mêmes mesures prophylactiques que la femme enceinte et une surveillance sérologique semestrielle doit être instaurée. Si ce dépistage est positif, une prophylaxie primaire doit être prescrite lorsque le taux de lymphocytes CD4 est inférieur à 100/mm3.
En pratique, dans toutes les situations d'immunodépression, existantes ou programmées, le statut sérologique à l'égard de la toxoplasmose doit être établi avant toute prescription susceptible d'interférer dans les résultats (transfusion ou perfusion d'immunoglobulines).