- Pré-requis et Objectifs
-
Cours
-
Contenu
-
1 - Gestes systématiques dans les premières minutes de vie- prévention de l’hypothermie
- 1.1 - Le clampage du cordon
- 1.2 - L’environnement du nouveau né
- 2 - Prise en charge systèmatique en salle de naissance et dépistage des principales malformations
- 3 - Relation mère-enfant en salle de naissance
-
4 - Examen du nouveau-né à terme ou près du terme
- 4.1 - Le premier examen pédiatrique
- 4.2 - Enquête anamnestique
- 4.3 - Premier examen en salle de naissance –
- 4.4 - Examen neurologique
- 4.5 - Détermination âge gestationnel
- 4.6 - Utilisation des courbes de croissance
-
1 - Gestes systématiques dans les premières minutes de vie- prévention de l’hypothermie
- Version Enseignants
-
Version PDF

-
Contenu
- Annexes
- Votre Avis
- Ressources Enseignants
Introduction
La période néonatale et surtout les 8 premiers jours de vie constituent un moment important dans la vie de l’enfant. La naissance marque en effet le passage de la vie fœtale dépendante de la mère à celle du nouveau-né indépendant.
La période de l’adaptation à la vie extra utérine nécessite la mise en place d’un ensemble de modifications surtout cardio-vasculaires, et constitue de ce fait une grande période de vulnérabilité, sensible à toute pathologie congénitale (malformations), acquise pendant la grossesse (fœtopathies) ou l’accouchement (anoxie). D’autre part, la plupart des organes, surtout le cerveau, sont encore en plein développement et donc particulièrement vulnérables à toute perturbation de l’équilibre biologique et nutritionnel.
C’est donc tout l’avenir d’un enfant qui peut se jouer à la naissance et pendant les jours suivants.
Une surveillance attentive en vue de prévenir, dépister et prendre en charge précocement toute anomalie susceptible d’avoir un retentissement sur le nouveau-né est d’une importance capitale.
Période périnataleDéfinition28è semaine de gestation au 7ème jour de vie : 28è semaine de gestation au 7ème jour de vie
Période néonataleDéfinition1er au 28ème jour de vie : 1er au 28ème jour de vie
période néonatale précoceDéfinition1er au 7ème jour de vie : 1er au 7ème jour de vie
période néonatale tardiveDéfinition8ème au 28ème jour de vie : 8ème au 28ème jour de vie
1 - Gestes systématiques dans les premières minutes de vie- prévention de l’hypothermie
1 . 1 - Le clampage du cordon
 Clampage du cordon ombilical.Evaluation des pratiques des sages-femmes de l’Hôpital Maternité deMetz.Mémoire présenté et soutenu parElise BodezPromotion 2006-2010
Clampage du cordon ombilical.Evaluation des pratiques des sages-femmes de l’Hôpital Maternité deMetz.Mémoire présenté et soutenu parElise BodezPromotion 2006-2010
Le cordon ombilical a d’une part un rôle physiologique important car il permet le transport de sang chez le fœtus, mais il est bien plus encore. Il représente un lien entre la mère et son enfant, il permet la vie au fœtus. Lorsqu’une sage-femme clampe le cordon, elle permet non seulement au nouveau-né de prendre son autonomie cardiorespiratoire mais elle sépare également l’enfant de sa mère.
1 . 1 . 1 - Effets du clampage du cordon ombilical sur la circulation fœtale
Le clampage du cordon ombilical intervient, le plus souvent, de manière conjointe avec la première inspiration du nouveau-né, dans les mécanismes de l’adaptation néonatale.
Il entraîne un arrêt du débit funiculaire, provoquant une augmentation de la pression aortique ainsi que de la pression ventriculaire et auriculaire gauche. Le retour veineux ombilical est alors interrompu, provoquant la fermeture du canal d’Arantius.
Parallèlement, la première inspiration permet la distension des alvéoles pulmonaires. Le liquide alvéolaire s’était évacué en partie par la compression lors du passage dans les voies génitales mais aussi par voies veineuses et lymphatiques. Les résistances pulmonaires chutent, le sang commence à circuler dans les poumons, la pression artérielle pulmonaire diminue.
La diminution de la pression artérielle pulmonaire (cœur droit) et l’augmentation de la pression artérielle aortique (cœur gauche) provoquent l’inversion des pressions par rapport à la vie fœtale. Cette asymétrie de pression permet d’une part la fermeture du foramen ovale à la naissance qui devient la fosse ovale (la fermeture définitive pouvant nécessiter jusqu’à un an), d’autre part la fermeture par vasoconstriction du canal artériel qui devient le ligament artériel (la fermeture complète nécessite un à trois mois).
Après l’interruption de la circulation placentaire, les artères ombilicales ne deviennent que du tissu conjonctif pour devenir les ligaments ombilicaux médiaux. La veine ombilicale, quant à elle, se collabe pour donner le ligament rond du foie.
La section du cordon ombilical n’est pas indispensable à la mise en place de ces mécanismes.
Si le cordon n’est pas clampé immédiatement, la seule inspiration du nouveau-né permet la mise en place de ces mécanismes d’adaptation néonatale.
Cliniquement, l’interruption de la circulation foeto-placentaire se traduit par l’arrêt des pulsations du cordon ombilical.
1 . 1 . 2 - Techniques de clampage du cordon
On peut différencier le clampage à proximité de l’abdomen (1-2 cm), et le clampage à distance, sur une anse du cordon. La technique de pose de cathéter veineux ombilical nécessite une longueur de cordon ombilical d’environ 1 cm. De plus, la tranche du cordon ombilical doit être nette et régulière. Il faudrait donc clamper le cordon ombilical à une distance d’environ 1,5-2 cm de l’abdomen de l’enfant. Clamper le cordon à l’ombilic présente un intérêt car cela permet de ne pas avoir à replacer une autre pince plus proche de la peau lors des soins faits au nouveau-né. Mais il existe également un avantage réel à ligaturer le cordon ombilical à distance à la naissance en cas de nécessité de cathétérisme veineux ombilical. En outre, lorsqu’un enfant présente une hernie ombilicale, il est obligatoire de clamper le cordon ombilical à distance de l’abdomen de l’enfant.
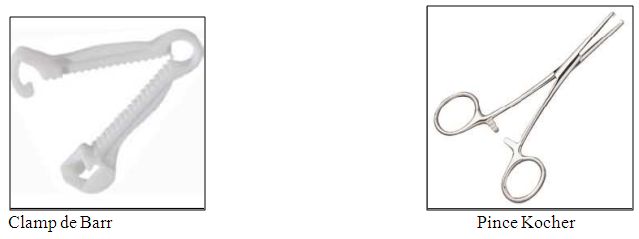
Le matériel conseillé est principalement représenté par le clamp de Barr ou la pince Kocher. La sage-femme doit s’assurer que le système de fermeture de son matériel est fiable.
Après un lavage des mains et avoir mis des gants non stériles, le cordon est désinfecté. Le sang est éliminé du cordon. Le cordon est clampé par deux pinces Kocher séparées de 5 cm environ. Le cordon est coupé entre ces 2 pinces avec une paire de ciseaux. On peut proposer au père d’effectuer ce geste.
Ensuite, un clamp de Barr est posé à 3 cm de l’implantation cutané du cordon. Après désinfection, le cordon est sectionné à 1 cm du clamp de Barr. La section du cordon est désinfectée et l’on vérifie la présence des 3 vaisseaux (2 artères et 1 veine). S’il existe une artère ombilicale unique (1 % des naissances), les malformations uro-génitales, cardiaques, digestives et neurologiques sont plus fréquentes. Une échographie post-natale sera réalisée.
On ne met pas de pansement, ni de compresse, ni de filet. Le cordon est laissé à l’air pour qu’il sèche.
Dans le cas d’une section de cordon ombilicale sans asepsie rigoureuse ( par exemple avant l’arrivée des secours), la crainte du tétanos à porte d’entrée ombilicale peut justifier d’une sérothérapie préventive (injection intramusculaire de 250 à 500 UI de gammaglobulines antitétaniques d’origine humaine).
Figure 1 :
1 . 1 . 3 - Apparition de pratiques contradictoires
Plusieurs études montrent que différer le clampage d’au moins une minute permet de diminuer le risque d’anémie chez l’enfant, et ce jusque dans les six premiers mois de sa vie. Cependant le clampage du cordon ombilical n’est pas un acte isolé. Il intervient à un moment « critique » de l’accouchement, nécessitant une grande vigilance. En effet, la troisième phase du travail comprend d’une part la délivrance du placenta, d’autre part l’adaptation du nouveau-né à l’environnement extra-utérin.
C’est pourquoi il existe différentes recommandations, dont certaines peuvent aller à l’encontre du clampage tardif du cordon ombilical.
 H.RABE., G.J REYNOLDS, J.L.DIAZ-ROZELLO. Early versus delayedumbilical cord clamping in preterm infants (Review). Cochrane 2009
H.RABE., G.J REYNOLDS, J.L.DIAZ-ROZELLO. Early versus delayedumbilical cord clamping in preterm infants (Review). Cochrane 2009
 V.RIGOURD, F.KIEFFER, etc. Prévention de l’anémie du prématuré : dernières données. In : Journal de pédiatrie et de puériculture n°17. ELSEVIER. 2004. p.204-212
V.RIGOURD, F.KIEFFER, etc. Prévention de l’anémie du prématuré : dernières données. In : Journal de pédiatrie et de puériculture n°17. ELSEVIER. 2004. p.204-212
 E.K.Hutton, PhD et E.S.Hassan, MBBCh. Clampage tardif versusprécoce du cordon ombilical chez le nouveau-né à terme. JAMA , 2007, vol.297, n°11, p.1241 à 1252
E.K.Hutton, PhD et E.S.Hassan, MBBCh. Clampage tardif versusprécoce du cordon ombilical chez le nouveau-né à terme. JAMA , 2007, vol.297, n°11, p.1241 à 1252
 J. M.CERIANI CERNADAS. The effect of timing of cord clamping onneonatal venous hematocrit values and clinical outcome at term. In : Pediatrics. Vol 117, n°4, avril 2006
J. M.CERIANI CERNADAS. The effect of timing of cord clamping onneonatal venous hematocrit values and clinical outcome at term. In : Pediatrics. Vol 117, n°4, avril 2006
1 . 1 . 3 . 1 - Recommandations concernant la prévention de l’hémorragie du post-partum
L’hémorragie du post-partum est définie par une perte sanguine supérieure à 500 ml dans les 24 heures suivant l’accouchement. Elle est la première cause de décès maternel en France. Ce taux de décès étant largement supérieur à celui d’autres pays européens, cela devient une priorité de le diminuer. Plusieurs recommandations concernant la pratique clinique ont été publiées depuis la fin des années 1990.
La prévention des hémorragies du post-partum passe essentiellement par une prise en charge active de la délivrance. Il est notamment recommandé d’injecter à la parturiente 5 à 10 unités internationales d’ocytociques au moment du dégagement de l’épaule antérieure du nouveau-né ou immédiatement après la naissance. La délivrance est alors dite « dirigée ». Cette injection peut être réalisée en intra-veineux lentement ou en intra-musculaire. D’autre part, la prise en charge de la délivrance doit au minimum comporter, après le décollement du placenta, une traction contrôlée du cordon ombilical associé à une pression sus-pubienne.
Bien que la Fédération Internationale des gynécologues obstétriciens précise en 2003 que la prise en charge active de la délivrance peut comporter un clampage tardif du cordon ombilical, il peut sembler difficile pour les professionnels de santé de concilier ces deux pratiques.
1 . 1 . 3 . 2 - Recommandation concernant la gazométrie au cordon
 Cours sur l'Accouchement
Cours sur l'Accouchement
La gazométrie au cordon comprend principalement l’analyse du pH artériel et des lactates. Elle permet d’évaluer la présence ou non d’une asphyxie per-partum.
L’ « American College of Obstetricians and Gynecologists » fixe en 2006 les conditions de réalisation de cet acte. Ce prélèvement artériel doit être effectué après la naissance, sur une portion de cordon isolée par un double clampage. Le « Collège National des Gynécologues Obstétriciens Français » précise qu’il existe un accord professionnel afin de systématiser cette pratique à tous les enfants, du fait de la nécessité « de pouvoir répondre clairement et sans ambiguïté à une plainte pour séquelles néonatales en rapport avec une hypoxie du per-partum ». Cependant s’il n’est pas possible de réaliser systématiquement cet acte, il est conseillé de le pratiquer chez les enfants à risque (lors de RCF à risque d’acidose notamment).
Une étude publiée par le Journal international des gynécologues obstétriciens, sur les effets du clampage ombilical précoce et tardif sur les gaz du sang veineux et artériel, montre que les valeurs du pH artériel décroissent entre 0 et 90 secondes après la naissance. C’est pourquoi il est important de réaliser le prélèvement de sang le plus rapidement possible afin que les résultats obtenus soient les plus représentatifs d’une potentielle hypoxie per-partum. Cette pratique semble donc nécessiter un clampage précoce du cordon ombilical.
Les évènements pathologiques observés au cours du travail (tels que les anomalies du rythme cardiaque fœtal, un liquide amniotique teinté voire méconial, la nécessité de pratiquer une extraction instrumentale ou l’état de l’enfant à la naissance) peuvent justifier un clampage très précoce afin de ne pas différer des gestes de réanimation nécessaires à l’enfant.
1 . 1 . 4 - Le prélèvement de sang de cordon /cellules souches
Le prélèvement de sang de cordon dans le cadre de prélèvement de cellules souches, peut impacter sur la technique de clampage du cordon dans certains établissements.
1 . 2 - L’environnement du nouveau né
1 . 2 . 1 - Accueil et atmosphère
Avant la naissance, le fœtus est dans un milieu chaud et humide, sans pesanteur, dans l’ombre, à l’abri du bruit, bercé par les mouvements de sa mère.
A l’accouchement le fœtus subit des contraintes mécaniques et un stress métabolique.
A la naissance le nouveau-né découvre la lumière, les bruits, les manipulations qui sont autant de situations stressantes pour lui.
Il faut donc essayer d’améliorer les conditions d’accueil ; cela passe par la sérénité de l’équipe obstétricale qui doit privilégier l’intimité familiale.
La prise en charge du nouveau né à la naissance doit respecter les trois règles suivantes :
- Normothermie : séchage, linges chauds, peau à peau
- Asepsie : mains propres, linges propres
- Sécurité : surveillance, vigilance
Dès que possible, il est souhaitable de poser le nouveau-né soigneusement essuyé en peau à peau à plat ventre sur sa mère. Il est recouvert d’un lange pas trop serré et d’un bonnet : son visage doit rester visible et son nez bien dégagé.
Il faut vérifier régulièrement l’état du nouveau-né (tonus, couleur) + + +
Pour les Césariennes, on peut proposer le contact peau à peau avec le père jusqu’à ce que la mère soit disponible.
Les modalités du peau-à-peau seront décrites ultérieurement dans ce cours.
1 . 2 . 2 - Prévention de l’hypothermie
La Thermorégulation n’est efficace que chez le nouveau-né à terme.
Après l'accouchement, la température de l'enfant va s'abaisser très rapidement. Elle doit être entre 36°5 et 37°.
Les risques d'hypothermie sont élevés, en particulier chez le prématuré qui n'a pas de système de thermorégulation efficace.
Une hypothermie ou hyperthermie inexpliquée doit faire rechercher une pathologie associée (infection materno-fœtale).
Pour prévenir l’hypothermie
- Veiller à maintenir une température suffisante en salle de naissance (24-25°), portes fermées, éviter les courants d’air (déplacements autour du nouveau-né, ouverture et fermeture des portes) même les courants d’air chauds : pas de sèche cheveux.
- Sécher le nouveau né avec du linge propre et chaud (remplacer rapidement le linge qui est mouillé par du linge sec et chaud)
- Mettre un bonnet au nouveau né (ce qui limite la déperdition thermique : la tête du nouveau-né représente 20 % de sa surface corporelle)
- Le couvrir de plusieurs linges même en cas de fortes chaleurs
- Contrôler la température rectale vers 15 minutes de vie
- Prévoir des habits chauds qui peuvent être placés en attente dans un incubateur ou sous une rampe chauffante.
1/10