| 3 - Anomalies et pathologies du myomètre |
LES FIBROMES
- 20 à
30 % des femmes de plus de 35 ans,
- Tumeurs bénignes
développées à partir des fibres musculaires et de cellules
conjonctives en proportion variable,
- Entourés
d’une pseudocapsule de nature vasculaire,
- Manifestations tardives liées à la topographie et à la taille des myomes. Le fibrome peut entraîner un saignement endométrial soit par agrandissement de la cavité, soit par altération de la muqueuse en regard (myomes sous-muqueux).
Taille :
La voie vaginale permet de détecter de petits fibromes à partir de 5 mm, mais lorsque les myomes sont très nombreux, l’utérus polyfibromateux est très déformé (parfois extra pelvien) et la voie vaginale n’est plus performante. On utilisera la voie sus-pubienne voire l’IRM.
On précisera leur
localisation :
- antérieure, postérieure, latérale,
- fundique  ,
corporéal, isthmique.
,
corporéal, isthmique.
-
Intra-mural ou interstitiel :

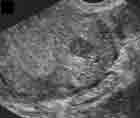
Dans la paroi du myomètre, asymptomatique si de petite taille. Peut déformer
les contours de l’utérus et la muqueuse si sa taille est supérieure
à l’épaisseur du myomètre.
-
Sous-séreux :
Sessile ou pédiculé.


Souvent associé à d’autres myomes.
S’il est pédiculé, on précisera son pédicule.
Il s’agit d’une masse latéro-utérine à différencier
d’une masse ovarienne ou d’un fibrome du ligament large (utilité
du doppler couleur pour repérer le pédicule vasculaire qui le
rattache à la paroi utérine).
-
Sous-muqueux :



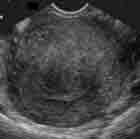
Refoule le bord externe de l’endomètre pour s’invaginer dans
la muqueuse et parfois se pédiculiser dans la cavité tout en s’entourant
d’endomètre (fibrome intra-cavitaire).
Il est hypoéchogène par rapport à l’endomètre
contrairement aux polypes muqueux et sera donc mieux visualisé en seconde
partie de cycle.
Avant toute résection endoscopique, on précisera la taille du
pédicule sous-muqueux (hystérosonographie) et on déterminera
l’épaisseur de myomètre sain en regard du pédicule
afin de prévenir tout risque de perforation.
- Fibrome
simple :
Tous les aspects sont possibles :
- Hypoéchogène au myomètre
- Isoéchogène, le diagnostic repose alors sur la déformation
des contours de l’utérus ou de la cavité. Un liseré
hypoéchogène peut circonscrire le fibrome et correspond à
une zone d’encorbellement vasculaire bien visible au doppler.
- Hyperéchogène par rapport au myomètre, ils sont moins
évolutifs, souvent absorbants, et ce d’autant plus qu’ils
sont anciens.
-
Fibrome calcifié :  Calcifications
fréquentes ou isolées, périphériques ou centrales.
Certains fibromes peuvent être entièrement calcifiés et
se traduire par un seul arc antérieur échogène suivi d’un
cône d’ombre postérieur.
Calcifications
fréquentes ou isolées, périphériques ou centrales.
Certains fibromes peuvent être entièrement calcifiés et
se traduire par un seul arc antérieur échogène suivi d’un
cône d’ombre postérieur.
- Fibrome oedémateux : Hypoéchogène homogène, il devient au maximum anéchogène avec renforcement postérieur.
-
Fibrome en nécrobiose aseptique : 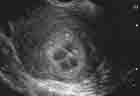
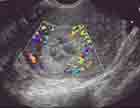

Infarcissement de la partie centrale du fibrome par ischémie vasculaire.
Le fibrome présente en son centre des zones liquidiennes de tailles variables,
souvent irrégulières avec renforcement des échos postérieurs.
Ces zones kystiques sont parfois cloisonnées et peuvent simuler une formation
d’origine ovarienne.
Evolutivité
potentielle des fibromes :
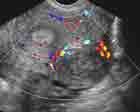
Le doppler couleur couplé à l’analyse spectrale permet une approche prédictive du potentiel évolutif des fibromes voire de l’efficacité d’un traitement par analogue de la LH-RH dans le but par exemple de réduire leur taille avant une intervention coelioscopique. On oppose ainsi :
- les fibromes avasculaires ou peu vasculaires irrigués en périphérie par des petits vaisseaux à haute résistance et qui ont un potentiel évolutif faible et donc peu répondeurs aux analogues.
- les fibromes hypervasculaires contenant de multiples vaisseaux périphériques et centraux avec index de résistance bas(IR<0.6), qui ont un potentiel évolutif plus élevé et dont la réponse aux analogues est meilleure.
Diagnostic différentiel :
- Utérus rétroversé
: On recherchera la ligne cavitaire,
- Malformations utérines,
- Masses ovariennes pleines
: On recherchera l’ovaire normal pour éliminer le diagnostic,
- Grand utérus : Ne pas poser abusivement le diagnostic de fibromyomatose
diffuse.
Seuls les fibromes sous-muqueux peuvent être responsables se stérilité (rôle de stérilet).
1er trimestre de grossesse : Différencier un fibrome d’un épaississement myométrial localisé le plus souvent postérieur ne déformant que la cavité utérine sans modifier le contour externe de l’utérus. En cas de fibrome, on assistera souvent à une augmentation rapide de son volume ainsi qu’à sa transformation oedémateuse.
2nd trimestre : Préciser les rapports du fibrome avec la zone d’insertion du placenta (risque théorique de décollement).
3ème trimestre : Evaluer le risque très hypothétique d’obstacle praevia d’un gros fibrome isthmique.
Post-partum : Risque de torsion ou de nécrobiose aseptique des fibromes sous-séreux.