1 - Insuffisance surrénale lente
1 . 1 - Épidémiologie et physiopathologie
L’insuffisance surrénale est une pathologie classiquement rare (1/10 000 habitants), mais potentiellement grave en raison du risque d’insuffisance surrénale aiguë qui peut survenir à tout moment. Cette complication est létale en l’absence d’un traitement rapide et adapté.
L’insuffisance surrénale lente est une pathologie chronique, probablement sous-diagnostiquée, en particulier pour les formes secondaires à une corticothérapie prolongée. Sa prise en charge permet d’assurer au patient une qualité de vie satisfaisante et de le mettre à l’abri d’une décompensation aiguë.
Les signes cliniques et biologiques de l’insuffisance surrénale s’expliquent par le rôle des différentes hormones normalement produites par le cortex surrénalien :
- le cortisol, dont la sécrétion est stimulée par l’ACTH hypophysaire et qui exerce un rétrocontrôle négatif sur la sécrétion d’ACTH, a des points d’impact multiples, parmi lesquels :
- la stimulation de la néoglucogenèse, donc un effet hyperglycémiant,
- la stimulation du catabolisme protidique,
- la stimulation de la lipogenèse (viscérale et région faciotronculaire),
- l’inhibition de la sécrétion d’hormone antidiurétique,
- l’action stimulante sur le système nerveux central,
- l’effet anti-inflammatoire et antipyrétique,
- la stimulation du tonus vasculaire,
- l’effet minéralocorticoïde à forte dose.
- l’aldostérone a une action essentiellement rénale : rétention sodée et excrétion de potassium (effet minéralocorticoïde) ; elle est sous la dépendance prépondérante de la rénine ; sa sécrétion est donc préservée en cas d’insuffisance surrénale haute par manque d’ACTH ;
- les androgènes surrénaliens (DHEA surtout) sont stimulés par l’ACTH ; leur manque peut expliquer une dépilation chez la femme.
La sécrétion de cortisol suit un rythme nycthéméral avec un nadir (minimum) entre 0 h et 2 h, et un pic entre 7 et 9 h.
On distingue parmi les insuffisances surrénales lentes :
- l’insuffisance surrénale périphérique (causes surrénaliennes, auxquelles on réserve le nom de maladie d’Addison), caractérisée par un déficit qui touche à la fois le cortisol et l’aldostérone. Les signes cliniques sont marqués, en particulier l’hypotension. Il existe une perte de sel et une tendance à l’hyperkaliémie. L’ACTH est élevée par perte du rétrocontrôle négatif, expliquant la mélanodermie (l’ACTH se lie à des récepteurs cutanés qui stimulent la synthèse de mélanine) ;
- l’insuffisance surrénale haute (causes hypophysaires, la plus fréquente étant l’arrêt d’une corticothérapie prolongée). La sécrétion d’aldostérone est préservée, expliquant un tableau habituellement moins sévère. En l’absence de perte de sel, le collapsus est plus rare. L’hyponatrémie traduit une rétention hydrique par augmentation de la sécrétion d’ADH (antidiuretic hormone). L’ACTH est normale ou basse et le teint pâle (voir aussi chapitre 12).
1 . 2 - Signes cliniques
Il faut bien différencier l’insuffisance surrénale liée à une pathologie des glandes surrénales elles-mêmes (c’est-à-dire l’insuffisance surrénale primaire, ou périphérique, ou la maladie d’Addison), de l’insuffisance corticotrope liée à un manque d’ACTH.
Le tableau 18.I résume les différences entre ces deux pathologies.
L’enquête étiologique sera différente ainsi que le traitement.
1. Insuffisance surrénale primaire (maladie d’Addison)
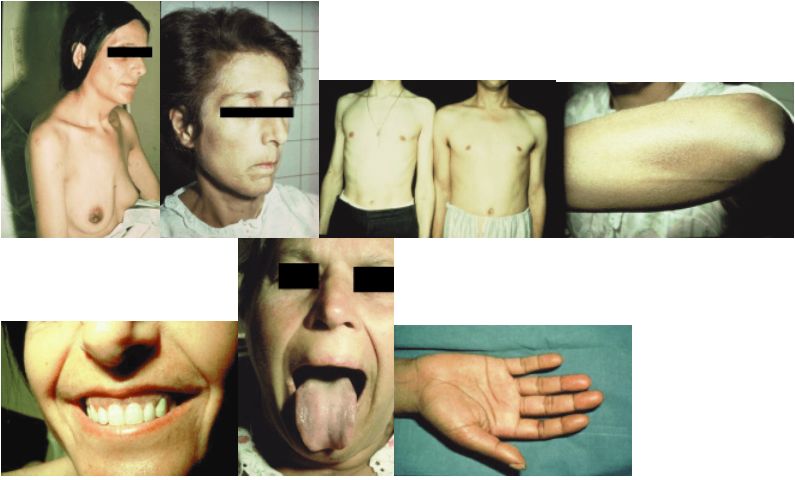
Le tableau peu spécifique et le début insidieux rendent le diagnostic difficile. Seule la mélanodermie est évocatrice mais elle peut être difficile à apprécier. Parmi les manifestations, on peut trouver :
- l’asthénie physique et psychique ; elle est constamment présente, augmentée au cours de la journée et à l’effort ;
- l’amaigrissement, l’anorexie (100 % des cas également), avec toutefois conservation d’une appétence pour le sel ;
- l’hypotension artérielle (dans 90 % des cas), se manifestant au début par une hypotension orthostatique et une accélération du pouls, traduisant la déshydratation extracellulaire ;
- des nausées très fréquentes : l’apparition de vomissements, de diarrhée et de douleurs abdominales doit faire craindre l’insuffisance surrénale aiguë ;
- la mélanodermie (80 % des cas) : pigmentation prédominant sur les zones exposées au soleil, les zones de frottement, les plis palmaires et les ongles ; taches ardoisées sur la muqueuse buccale (photos 49 à 55).
Parmi les manifestations plus inconstantes, on trouve :
- un syndrome dépressif ;
- et chez la femme, une aménorrhée, une dépilation axillaire et pubienne.
L’hypoglycémie de jeûne est rarement symptomatique, sauf au cours de l’insuffisance surrénale aiguë.
2. Signes biologiques
Le ionogramme peut être normal. Il peut aussi montrer une tendance à l’hyponatrémie et à l’hyperkaliémie qui doivent faire évoquer le diagnostic, ainsi qu’une fuite sodée (natriurèse augmentée).
L’hypoglycémie est rare, sauf lors des poussées.
L’hémogramme peut montrer une anémie modérée, normochrome, normocytaire, une leucopénie et une hyperéosinophilie.
3. Particularités de l’insuffisance surrénale haute (corticotrope)
Il n’y a pas de perte de sel car la sécrétion d’aldostérone est préservée et l’ACTH est basse.
Les signes cliniques sont souvent moins marqués, en particulier la baisse tensionnelle et les troubles digestifs. L’asthénie peut être la seule manifestation clinique. L’état de choc est rare (mais grave).
La mélanodermie est remplacée par une pâleur +++.
Il peut s’y associer, en fonction de l’étiologie, des signes témoignant du déficit des autres hormones hypophysaires, un syndrome tumoral avec des signes de compression chiasmatique et des céphalées (cf. chapitre 12 : « Adénome hypophysaire »).
On peut observer une hyponatrémie (de dilution) mais pas d’hyperkaliémie.
L’hypoglycémie est plus fréquente en cas d’insuffisance antéhypophysaire globale.
| Insuffisance surrénale primaire | Insuffisance surrénale haute (corticotrope) | |
| Fatigue, dépression, anorexie, perte de poids, hypotension, hypotension orthostatique | ||
| Peau et muqueuses | Hyperpigmentation | Pâleur, même sans anémie |
| Troubles ioniques | Hyperkaliémie Hyponatrémie par perte de sel | Kaliémie normale Hyponatrémie de dilution |
| Maladies ou symptômes associés | Pathologie auto-immune associée (hypothyroïdie, vitiligo, etc.) Tuberculose | Autres manifestations d’insuffisance hypophysaire : hypogonadisme, hypothyroïdie centrale, diabète insipide, etc. Céphalées, troubles visuels |