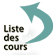- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Généralités
- 2 - Particularités de l'auscultation de l'enfant
- 3 - Circonstances de découverte
- 4 - Clinique et examens complémentaires
- 5 - Principales cardiopathies rencontrées en fonction de l'âge
- 6 - Pour en savoir plus
- Points essentiels
-
Version PDF

-
Contenu
- Evaluations
- Annexes
5 - Principales cardiopathies rencontrées en fonction de l'âge
5 . 1 - Chez le nouveau-né (de la naissance à la fin du 2e mois)
5 . 1 . 1 - Souffle isolé chez un nouveau-né
Un souffle très précoce revêt un caractère plus pathologique que lorsqu’il est entendu après quelques jours.
Il faut effectuer une échographie cardiaque avant la sortie de la maternité si le souffle est entendu à J1 ou J2.
En cas de souffle isolé chez un nouveau-né vu à la maternité à J5, réaliser :
- examen clinique complet ;
- ECG ;
- radiographie pulmonaire de face ;
- échographie cardiaque : systématique, mais pas nécessairement urgente.
5 . 1 . 2 - Cardiopathies avec insuffisance cardiaque
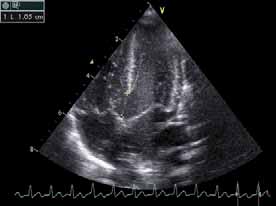
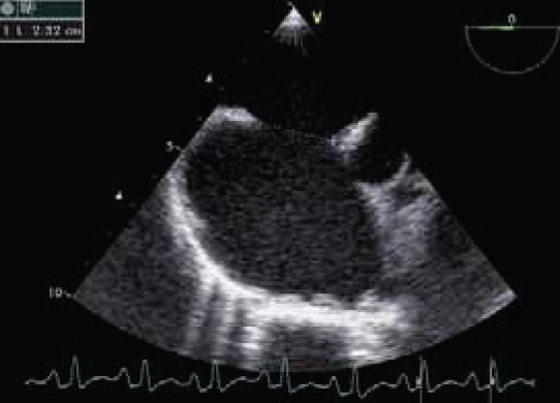
La coarctation préductale (c’est-à-dire située en amont de l’émergence du canal artériel ou ductus arteriosus), ou sténose de l’isthme de l’aorte, est une forme grave de la coarctation aortique, symptomatique dès les premiers jours de vie, mais les symptômes n’apparaissent qu’au moment de la fermeture du canal artériel. La chirurgie est urgente (figures 1 et 2).
Les autres causes sont plus rares ou dépistées en anténatal.
Figure 1: Coarctation aortique du nouveau-né
Figure 2 : Ventricule unique en ETT
5 . 1 . 3 - Cardiopathies avec cyanose
Transposition des gros vaisseaux, cause classique, urgence cardiologique néonatale car la chirurgie de correction anatomique doit être réalisée dans les quinze premiers jours de vie.
Les cardiopathies complexes sont fréquentes, très polymorphes (ventricule unique, atrésie tricuspide, truncus arteriosus ou tronc artériel commun, etc.). Elles associent à des degrés divers cyanose et défaillance cardiaque suivant les cas (cf. figure 2).
5 . 2 - Chez le nourrisson (de 2 mois à l’âge de la marche)
5 . 2 . 1 - Cardiopathies avec insuffisance cardiaque
- Shunts gauche – droite dominant la scène.
- Communication interventriculaire (CIV) large.
- Persistance du canal artériel.
- Canal atrioventriculaire (chez le trisomique 21).
- Risque d’hypertension artérielle pulmonaire (HTAP) irréversible si le shunt est opéré trop tard. Chirurgie en général dans la première année de vie (figures 3 et 4).
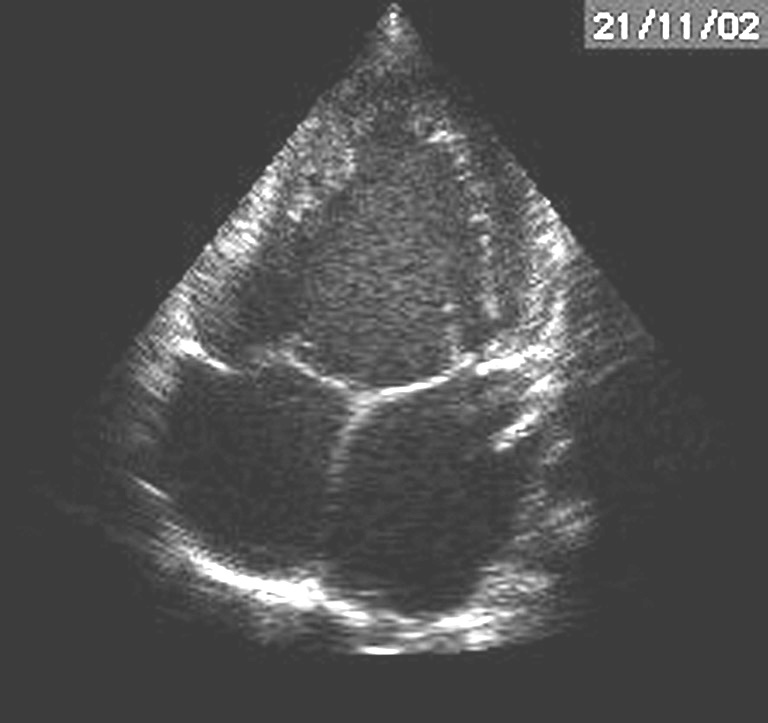
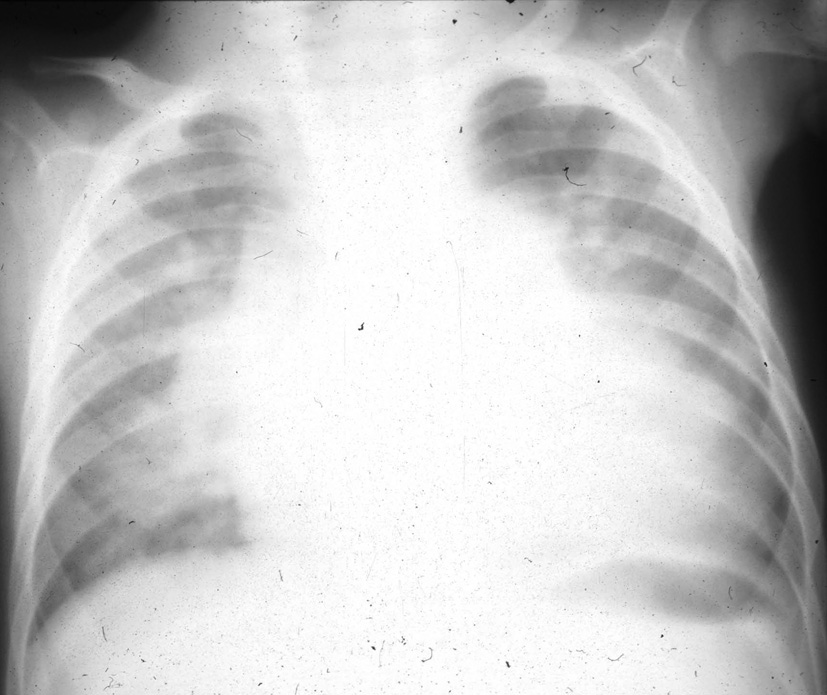
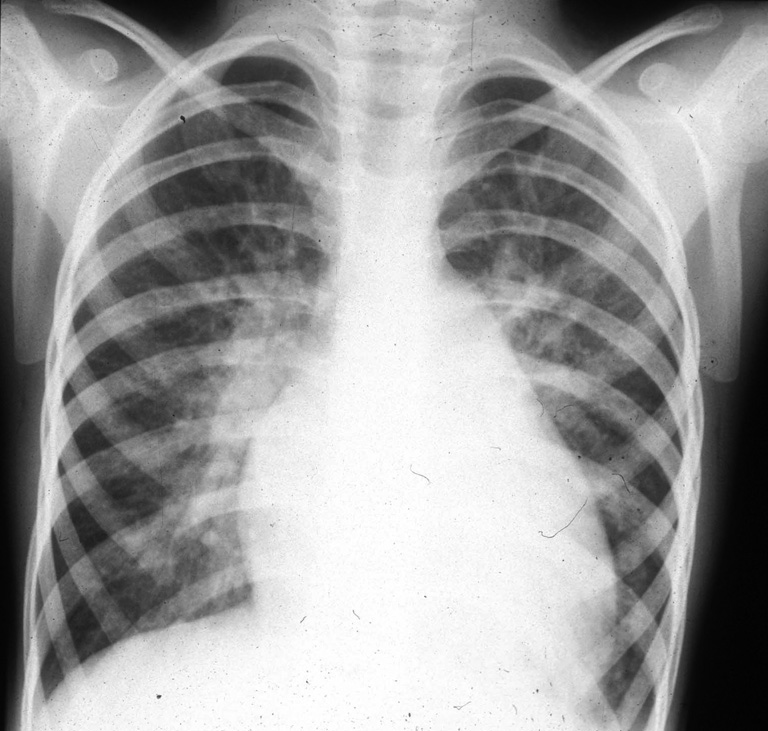
Figure 3 : Radiographie du thorax de face d’un nourrisson porteur d’une très large communication interventriculaire
Figure 4 : Large communication interventriculaire (CIV)
5 . 2 . 2 - Cardiopathies avec cyanose
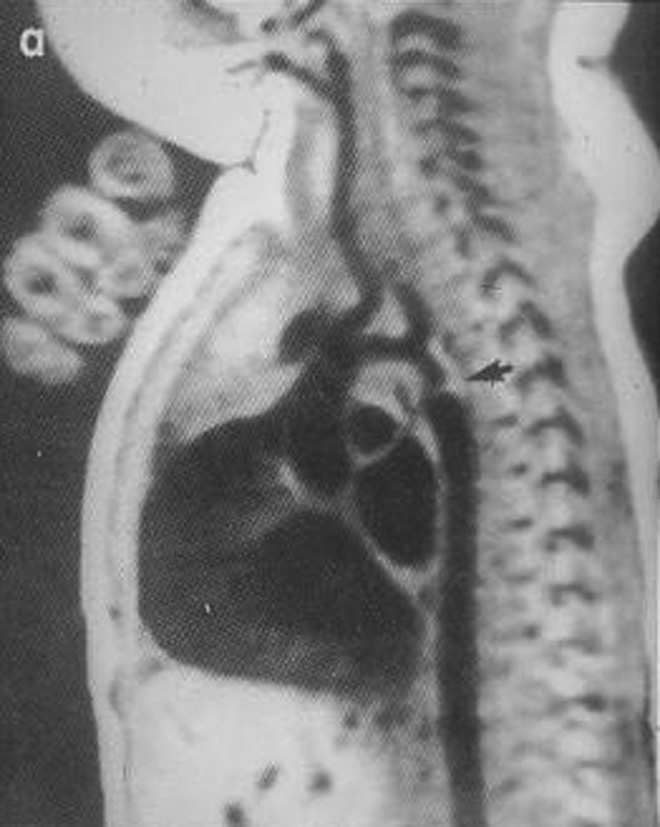
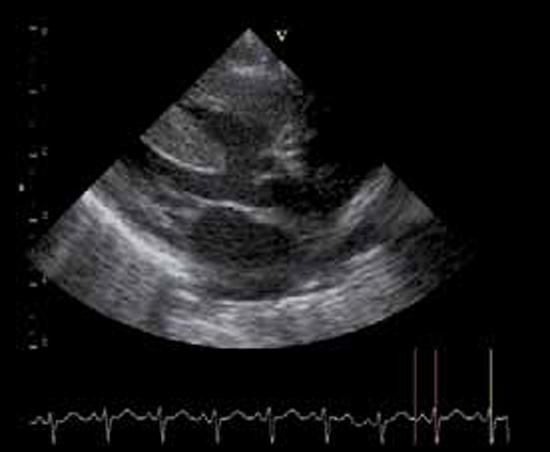
La tétralogie de Fallot est la cardiopathie cyanogène la plus fréquente (figure 5). La cyanose est en général retardée dans ce cas, n’apparaissant qu’après quelques semaines ou mois. La correction chirurgicale se fait entre 6 mois et 1 an.
Les autres cardiopathies complexes sont en général déjà diagnostiquées dès la période néonatale, voire en anténatal.
Figure 5 : Tétralogie de Fallot. ETT en grand axe parasternal gauche
5 . 3 - Dans la deuxième enfance (de 2 à 16 ans)
5 . 3 . 1 - Cardiopathies malformatives
Elles sont rarement dépistées à cet âge, sauf cas particuliers (immigrés récents, problèmes sociaux…).
Il s’agit en général de cardiopathies bien tolérées, telles que communication interatriale ou cardiomyopathie hypertrophique et/ou obstructive… (figures 6 et 7).
Figure 6 : Cliché de thorax de face. Aspect typique de communication interauriculaire, ou interatriale (CIA) de l’adulte
Figure 7 : Large communication interauriculaire. Échocardiogramme transoesophagien (ETO)
Les CIA de l’adulte, mêmes larges comme celle-ci, qui mesure 23 mm de diamètre, sont souvent mal visibles en ETT et nécessitent souvent pour leur visualisation le recours à l’ETO. De surcroît, l’ETO est indispensable pour préciser la topographie et le diamètre exacts de la CIA, afin de déterminer si une fermeture par ombrelle percutanée est possible, ou s’il faut recourir à la chirurgie.
5 . 3 . 2 - Souffles innocents
Ils sont extraordinairement fréquents, puisque l’on estime que, à un moment donné de l’enfance, ils concernent un tiers à la moitié des enfants.
Ils n’ont aucun substrat organique. Le cœur est parfaitement sain. Ils disparaissent avec l’âge, mais peuvent parfois être encore entendus chez de jeunes adultes.
Les souffles « innocents » ont pour caractéristiques d’être :
- asymptomatiques ;
- systoliques (jamais diastoliques) ;
- proto- ou mésosystoliques (jamais télédiastoliques) ;
- éjectionnels, généralement brefs (premier tiers de la systole) ;
- de faible intensité, inférieure à 3/6 ;
- doux, parfois musicaux.
Ils ne s’accompagnent pas de modification de B1 et B2 (dédoublement variable de B2 possible), ni de modifications du reste de l’examen clinique (pouls fémoraux perçus ; TA normale…)
Ils sont parfois continus, systolodiastoliques, en cas de souffle veineux du cou.
Le cœur est normal à la radiographie et à l’ECG.
Certaines circonstances favorisent le souffle innocent : toutes les causes d’augmentation du débit cardiaque (fièvre, effort, émotion, anémie, hyperthyroïdie).
Certaines anomalies morphologiques favorisent le souffle innocent : syndrome du « dos droit » ou du « dos plat », thorax en entonnoir, scolioses…
L’échocardiogramme peut être pratiqué en cas de doute ++.
Aucune thérapeutique, ou surveillance, ou restriction d’activité, ne sont justifiées, ces enfants peuvent mener une vie strictement normale, tous les sports sont autorisés, y compris en compétition. Il est inutile et même nuisible de revoir l’enfant périodiquement en consultation.
Une conclusion ferme et précise est capitale dès le premier examen, afin de rassurer la famille et l’enfant, inquiets du « souffle au cœur ».
5/6