5
-
Pathologie iatrogène et médicamenteuse
Il s’agit des effets secondaires et non désirés des médicaments administrés à des doses thérapeutiques habituelles (différent des toxicomanies).
Ces réactions sont extrêmement fréquentes et en constante augmentation du fait de la multiplication des traitements, de leurs interactions et de l’allongement de l’espérance de vie.
Les manifestations cliniques en sont multiples et fonction de l’organe cible dont les principaux sont le poumon, le foie, le rein, la peau et le système nerveux. De nombreuses substances utilisées dans toutes les spécialités médicales ont été incriminées ainsi que toutes les voies d’administration (orale, transcutanée ou intraveineuse). Suivant le mécanisme d’action du ou des produits administrés et leurs interactions potentielles, les manifestations cliniques seront variables.
Il s’agit d’un domaine de la pathologie très complexe, avec deux principaux mécanismes physiopathologiques : cytotoxicité directe ou réaction d’hypersensibilité. Il faut savoir qu’aucune présentation clinique n’est vraiment spécifique de tel ou tel médicament et qu’un même médicament peut générer plusieurs types de manifestations pathologiques.
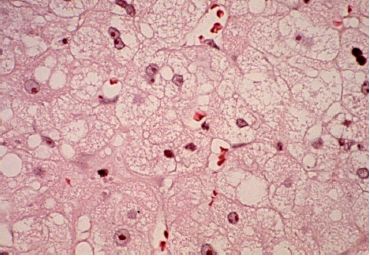
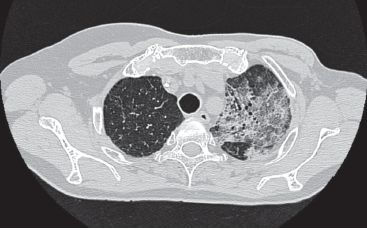
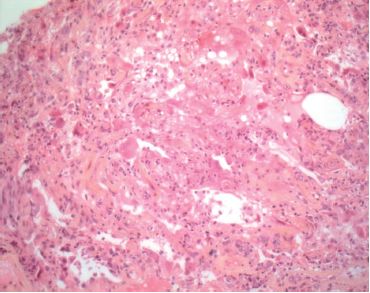
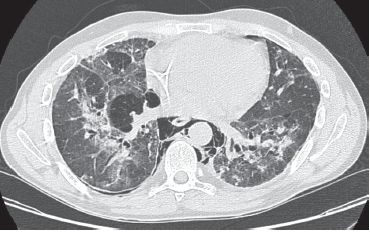
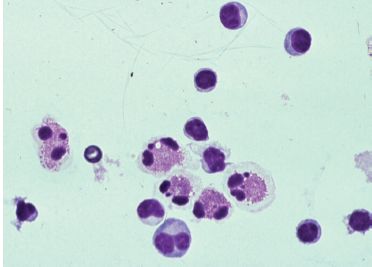
Le diagnostic s’appuie principalement sur une anamnèse rigoureuse. L’interrogatoire du patient sur ses conditions de vie professionnelle, familiale ou géographique, ses antécédents pathologiques et surtout ses traitements, leur mode d’administration et leur durée est un prérequis. Plusieurs facteurs favorisent le développement de certaines manifestations comme l’âge (plus grande sensibilité des enfants et des sujets âgés, etc.), une insuffisance rénale ou hépatique concomitante, l’association à d’autres agents par exemple pneumotoxiques comme la radiothérapie, l’oxygénothérapie ou la bléomycine, enfin l’existence d’autres maladies sous-jacentes comme une immunodépression (figures 6.36–6.40).
Pour le pathologiste, comme pour le clinicien, il s’agit donc d’un diagnostic d’exclusion. Le diagnostic différentiel, suivant la symptomatologie, est en effet très vaste. Par exemple l’élimination d’une étiologie infectieuse ou tumorale est primordiale. C’est l’évolution favorable après l’arrêt du traitement incriminé qui constituera, le cas échéant un argument de poids pour un diagnostic le plus souvent rétrospectif. Sur cette thématique, il existe un site Internet très bien documenté et réactualisé (http://www.pneumotox.com).
6/7