- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Document 1 : Description de la réponse inflammatoire
- 2 - Document 2 : Mécanismes à l'origine des signes clinico-biologiques de la réaction inflammatoire
- 3 - Document 3 : Conduite à tenir devant un syndrome inflammatoire et/ou une vs élevée inexpliquée. Conduite à tenir devant un syndrome inflammatoire
- 4 - Document 4 : Points d'impacts sur les thérapeutiques anti-inflammatoires
- Version Enseignants
-
Version PDF

-
Contenu
- Evaluations
- Annexes
- Votre Avis
- Ressources Enseignants
Niveau : 2ème cycle
- Les bases cellulaires et moléculaires de la réponse inflammatoire ont été enseignés en P.C.E.M.2 ou en D.C.E.M.1. Un rappel permettant d'expliquer, de manière synthétique les principaux mécanismes de la réaction inflammatoire, figure dans le document 1 (Description de la réponse inflammatoire).
- Il s'agit surtout de resituer ici les principaux éléments de la physiopathologie permettant d'expliquer :
- Les manifestations cliniques et les signes biologiques observés lors d'une réaction inflammatoire. Ces éléments figurent dans le document 2 (Mécanismes à l'origine des signes clinico-biologiques de la réaction inflammatoire).
- La valeur de ces signes cliniques et biologiques pour le diagnostic et la surveillance des états inflammatoires. Ces éléments figurent dans le document 3 (Conduite à tenir devant un syndrome inflammatoire et/ou une VS élevée inexpliquée).
- Les points d'impacts des thérapeutiques anti-inflammatoires. Ces éléments figurent dans le document 4.
Documents de référence
Pour les mécanismes physiopathologiques :
IMMUNOLOGIE de REVILLARD, 4e Edition. Editeur De Boeck Université
Pour les aspects clinico-biologiques :
MEDECINE INTERNE, Abrégé Masson, 2002 B. DEVULDER, PY. HATRON, E. HACHULLA
DIAGNOSTIC DIFFICILE EN MEDECINE INTERNE, Edition Maloine 1990 sous la direction H. ROUSSET et D. VITAL-DURAND
DE LA VITESSE DE SEDIMENTATION AU PROFIL PROTEIQUE, JJ. DUBOST, M. SOUBRIER, MN. MEUNIER, B. SAUVEZIE Rev. Med. Interne. 1994, 15 : 727-733.
Situation de l'importance du thème
- Prévalence : les syndromes inflammatoires sont très fréquemment rencontrés en pratique courante : 25 à 30% des patients consultants ou hospitalisés !
- Urgence : La réaction inflammatoire généralisée d'origine infectieuse ou non infectieuse peut entraîner un état de choc avec défaillance multi-viscérale qui engage le pronostic vital (décès dans 50% des cas). Ces situations requièrent un diagnostic et un traitement en urgence. La découverte d'un syndrome inflammatoire isolé ou associé à quelques signes plus ou moins évocateurs peut conduire à un traitement en urgence (cf Maladie de Horton).
- Intervention : le syndrome inflammatoire peut être un signe d'appel très précieux et constitue alors un élément majeur d'orientation diagnostique. Les maladies inflammatoires chroniques peuvent être modifiées dans leur mode de survenue ou leur évolution et leur complication par une intervention préventive, curative et éducative.
- Gravité : les formes généralisées font courir un risque mortel (cf choc septique) ou un risque majeur d'handicap à court terme (cf la cécité dans la maladie de Horton) ou à plus long terme (cf la morbidité des maladies inflammatoires chroniques). L'athérosclérose, considérée comme une inflammation chronique de l'intima des vaisseaux, est la première cause de mortalité dans les pays industrialisés.
- Exemples éducatifs : les maladies inflammatoires chroniques constituent un modèle de pathologie " transversale " et " longitudinale ". Expression clinique multidisciplinaire, susceptible de toucher des organes différents simultanément ou successivement. Pathologie possible tout au long de la vie : la prise en charge pédiatrique peut engager l'avenir. Le diagnostic de maladie inflammatoire chronique chez l'adulte peut avoir des conséquences sur la prise en charge des enfants de la famille concernée (rôle de facteurs génétiques).
Une prise en charge "intelligente" implique une connaissance "intégrée" de la physiopathologie. Les recettes (profil protéique…) ne suffisent pas. La compréhension des mécanismes responsables de l'inflammation permet une meilleure prise en charge diagnostique et thérapeutique. L'utilité de tel ou tel marqueur biologique dans la démarche diagnostique sera mieux appréhendée. La connaissance des points d'impact des thérapeutiques anti-inflammatoires permettra une meilleure adaptation des stratégies de traitement.
Réaction inflammatoire : Définition
- La réaction inflammatoire est la réponse à une agression d'origine exogène (cause infectieuse, traumatique) ou endogène (cause immunologique, par exemple une réaction d'hypersensibilité ou une autre cause, par exemple le syndrome d'ischémie - reperfusion).
- La réaction inflammatoire est une composante de la réponse immune. Elle est impliquée dans l'immunité naturelle en réponse à un signal de danger. Elle favorise ainsi l'induction de la réponse immune spécifique. C'est, par exemple, le rôle des adjuvants dans les vaccins qui, en créant une réaction inflammatoire, favorisent les réponses spécifiques.
- La réaction inflammatoire est, le plus souvent, une réponse adaptée strictement contrôlée par de multiples systèmes régulateurs. Elle est généralement protectrice en participant aux processus de défense naturelle et à la réparation des tissus lésés. Si la réponse inflammatoire est inadaptée ou mal contrôlée ; elle peut devenir agressive. Ainsi, les syndromes inflammatoires sont fréquemment rencontrés en pratique clinique courante (25% à 30% des patients consultants ou hospitalisés) et le médecin doit évaluer leur importance et en faire le diagnostic étiologique car la réaction inflammatoire peut être associée à une très grande variété de situations pathologiques (infections, maladies de système, cancers, pathologies thrombo-emboliques…).
- La réaction inflammatoire peut être aiguë, voire suraiguë (quelques minutes à quelques jours). On peut citer l'exemple du syndrome inflammatoire aigu systémique (choc septique, syndrome de défaillance multiviscérale, syndrome de détresse respiratoire de l'adulte, pancréatites aiguës, syndrome d'écrasement, brûlures, formes graves d'ischémie - reperfusion).
- La réaction inflammatoire peut être chronique (semaines, années). Les maladies inflammatoires chroniques sont la 3ème cause de mortalité, après les affections cardiovasculaires et les cancers ; et une des premières causes de morbidité dans les " pays développés " (morbidité fonctionnelle des maladies inflammatoires chroniques au niveau de tissus cibles : articulations, tissus nerveux, muqueuse digestive, respiratoire…).
- La réaction inflammatoire peut être locale (vasodilatation locale, exsudation plasmatique et afflux local de cellules inflammatoires au niveau cutané à la suite d'une plaie ou au niveau de la muqueuse bronchique dans l'asthme allergique par exemple) ou générale (signes généraux comme la fièvre, production hépatique des protéines de la phase aiguë ; exemple du syndrome inflammatoire aigu systémique).
1 - Document 1 : Description de la réponse inflammatoire
Trois séquences d'événements complexes et intriqués composent la réponse inflammatoire :
- Une phase d'initiation qui fait suite à un signal de danger d'origine exogène ou endogène et qui met en jeu des effecteurs primaires.
- Une phase d'amplification avec la mobilisation et l'activation d'effecteurs secondaires.
- Une phase de résolution et de réparation qui tend à restaurer l'intégrité du tissu agressé.
Ces trois phases mettent en action différents systèmes d'adaptation (le système immunitaire, le système neuroendocrinien) et impliquent de multiples médiateurs. La nature du développement de chacune de ces trois phases et la nature des effecteurs primaires et secondaires impliqués (cellules résidentes et recrutées ; médiateurs préformés et néoformés) conditionnent le profil d'expression clinique et biologique de la réponse inflammatoire (aiguë ou chronique, locale ou systémique, protectrice ou délétère). Quatre signes cliniques cardinaux caractérisent la réaction inflammatoire : rougeur, " tumeur " (œdème), chaleur et douleur.
1 . 1 - Phase d'initiation
Elle implique la mise en jeu d'effecteurs primaires variés (cellules, médiateurs) qui dépendent de la nature du facteur déclenchant. Il peut s'agir d'un facteur exogène (plaie, brûlure, agents chimiques, agents infectieux) ou d'une cause endogène (réaction d'hypersensibilité, lésion d'ischémie - reperfusion…). A titre d'exemple, nous décrirons cette phase d'induction à la suite d'un traumatisme (plaie) ou d'une infection (bactéries à gram négatif).
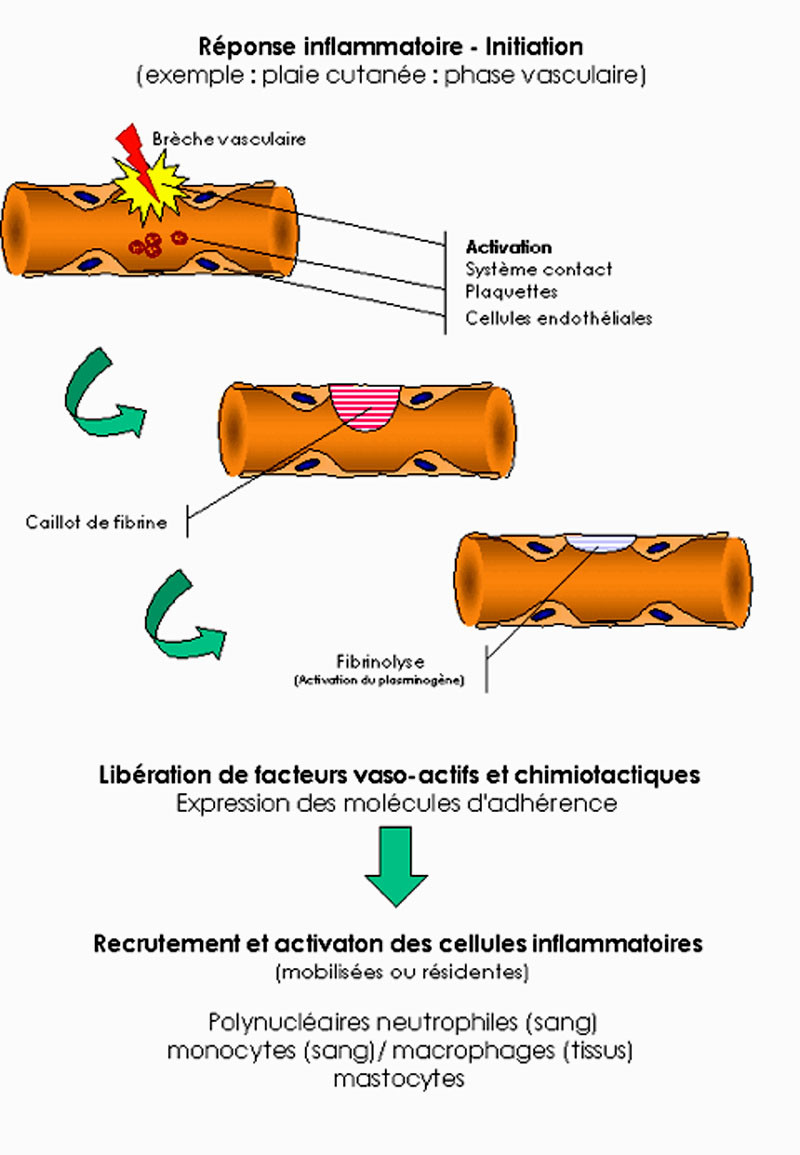
1 . 1 . 1 - Cause traumatique
Nous prendrons l'exemple d'une plaie avec une brèche vasculaire. Cette lésion entraîne une réaction locale avec la mise en jeu du système de l'hémostase puis le recrutement de cellules inflammatoires. On note ainsi :
- Une activation des plaquettes1 (adhésion, agrégation, dégranulation) qui favorise la libération de médiateurs (facteurs vasoactifs).
- Une activation des cellules endothéliales (expression accrue des molécules de surface et libération de médiateurs).
- Une activation des éléments du système contact et la libération de bradykinine (médiateurs vasoactifs, nociceptifs).
- Une activation de la coagulation avec la formation d'un caillot de fibrine.
- Une activation de la fibrinolyse avec la dissolution du caillot de fibrine et production de plasmine qui active le complément et entraîne la libération d'anaphylotoxines C3a, C5a et de la C2-kinine (facteurs chimiotactiques, vasoactifs).
La libération de facteurs vasoactifs (vasodilatation, augmentation de la perméabilité vasculaire, œdème par exsudation plasmatique), de facteurs chimiotactiques et l'expression de molécules d'adhérence favorisent le recrutement des cellules inflammatoires. La réaction est aiguë et reste locale. Elle comporte un stade d'amplification avec l'afflux notamment de polynucléaires neutrophiles et un stade de réparation et de cicatrisation dépendante des fibroblastes. Dans l'exemple présent, les neutrophiles sont recrutés en 24 à 48heures puis on note un afflux de monocytes. Les cellules phagocytaires vont éliminer les microorganismes, les débris cellulaires et les composants dégradés de la matrice. L'altération des leucocytes favorise la formation de pus.
1 . 1 . 2 - Cause Infectieuse
Nous prendrons l'exemple d'une infection à bactéries gram négatif. Cette infection entraîne une activation de cellules souvent impliquées dans l'immunité naturelle (monocytes, macrophages). Cette activation cellulaire résulte de l'interaction entre un complexe LPS-LBP (lipopolysaccharide de la paroi bactérienne ou LPS associé à une protéine de liaison ou LBP pour LPS binding protein) et la molécule CD142 exprimée à la surface des monocytes. Cette activation des monocytes aboutit à la synthèse de médiateurs tels que l'IL1b, le TNFa. Dans ces circonstances, la réaction peut être générale et sévère. Elle se traduit par de la fièvre et peut conduire à des manifestations systémiques graves comme le choc septique.
Figure 1 : Réponse inflammatoire - Initiation
1/8