- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Les besoins nutritionnels propres à la grossesse
- 2 - La prise de poids pendant la grossesse
- 3 - La prévention des carences alimentaires
- 4 - La prévention des effets propres à certains agents toxiques ou infectieux
- 5 - Cas particuliers
-
Version PDF

-
Contenu
- Evaluations
- Annexes
Introduction
L’adaptation de l’organisme maternel pendant la grossesse permet de :
- maintenir l’homéostasie maternelle,
- favoriser les changements anatomiques et physiologiques,
- aider à la croissance fœtale,
- préparer la lactation.
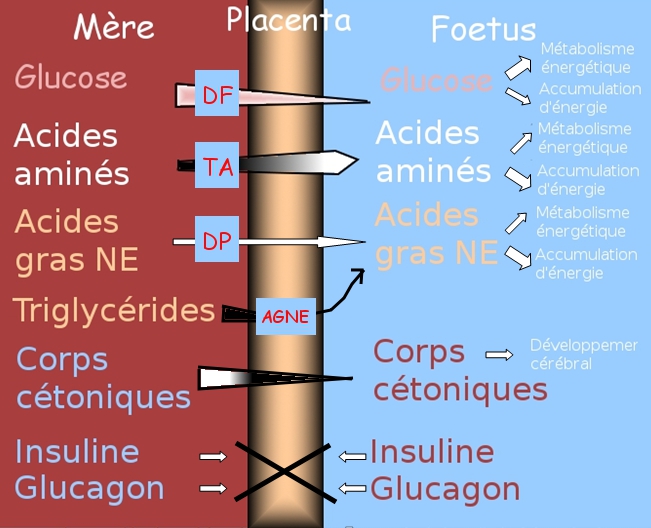
Le placenta est un tissu métabolique actif :
- Il est responsable des échanges de nutriments, de gaz, et de produits de catabolisme entre la circulation maternelle et fœtale.
- Il a pour principale source énergétique le glucose.
Figure 1 : Transfert placentaire des principaux nutriments
Les modifications liées à la grossesse nécessitent donc l’adaptation des besoins nutritionnels de la femme enceinte. Ces besoins doivent subvenir aux besoins propres à la femme enceinte, aux besoins de son (ses) fœtus et préparer son organisme à l’allaitement.
Ils répondront aux objectifs de bien-être s’il existe une transmission efficace des nutriments entre la mère et le (les) fœtus et si le (les) fœtus est (sont) capable(s) d’utiliser les nutriments reçus.
1 - Les besoins nutritionnels propres à la grossesse
La dépense énergétique théorique d’une grossesse est estimée à 80 000 Kcal, soit en moyenne 285 Kcal/jour.
L’apport doit couvrir :
- Les besoins du fœtus et de ses annexes, soit 40 Kcal/jour,
- La constitution d’une réserve dans l’organisme maternel, soit 35 000 Kcal pour 3 à 4 Kg de masse grasse,
- L’augmentation de + 20 % du métabolisme de base à partir du 2ème trimestre de la grossesse, soit environ 35 000 Kcal.
Il est à noter que la plus grande partie des dépenses énergétiques n’est pas liée au développement de l’unité foeto-placentaire.
La dépense énergétique liée à la croissance du fœtus varie peu d’une femme à l’autre.
Les autres dépenses, c’est à dire la constitution de réserves et l’augmentation du métabolisme de base, varient selon le pays de résidence et l’IMC initiale de la mère.
Ainsi, il est difficile d’établir une norme concernant les besoins énergétiques.
Une carence en apport énergétique peut avoir une incidence sur la croissance fœtale en deçà de 1600 Kcal/jour.
Dans nos pays industrialisés, les apports énergétiques sont peu modifiés.
1 . 1 - Apport énergétique total
2 000 à 2 200 Kcal/jour dont :
- glucides = 50 % de l’apport
Le glucose est la source essentielle d’énergie pour le fœtus.
Le métabolisme glucidique est modifié pendant la grossesse du fait de l’hyperinsulinisme au cours des deux premiers trimestres et de l’insulinorésistance au 3ème trimestre.
Les apports en glucides doivent être supérieurs à 250 g/j en privilégiant les sucres complexes.
Le petit déjeuner glucidique est impératif (40 à 50 g d’amidon avec 80 g de pain, 6 biscottes ou 60 g de céréales).
- lipides = 30 % de l’apport
Les lipides permettent le transport des vitamines liposolubles (A, D, E) et interviennent dans le développement des membranes du système nerveux du fœtus.
En pratique, il convient de varier les corps gras et d’introduire des Oméga-3 (colza, poissons gras).
- protides = 20 % de l’apport
L’apport recommandé pendant la grossesse est de 60 à 70 g / jour.
Dans les pays industrialisés les besoins sont largement couverts par les apports spontanés (souvent > 80 g / j). Il faut toutefois être vigilant avec les patientes issues de milieux défavorisés ou végétariennes.
Dans l’alimentation, il faudra veiller à associer les protéines animales (viande, oeufs, poisson, lait, fromage) aux protéines végétales contenues dans les céréales et les légumineuses.
Ex : 18 à 20 g de protéines correspondent à :
- 4 yaourts
- 2 œufs
- 100 g de viande, volaille ou poisson
- 90 g de camembert
- 70 g d’emmental
- 1/2 l de lait
1 . 2 - Les besoins en fer, minéraux et oligoéléments
1 . 2 . 1 - Fer
Le total des besoins en fer de la grossesse est estimé à 850 mg avec un apport quotidien de 20 mg.
Dans l’alimentation occidentale, viande, poisson, céréales et fruits représentent les principales sources avec un apport moyen de 10 à 15 mg.
Si le fer contenu dans les tissus animaux est relativement bien absorbé (30 à 40%), celui d’origine végétal ne dépasse pas les 5%.
De plus, la caféine et la théine diminuant l’absorption du fer, sont à consommer à distance des repas et de façon modérée (3 tasses/jour).
Au cours de la grossesse, les capacités de l’absorption intestinale sont augmentées et constituent une réponse physiologique à la diminution des réserves maternelles.
Cette adaptation permet de faire face aux besoins supplémentaires surtout en 2ème partie de grossesse.
L’anémie après 28 SA, correspondant à une carence gravidique, apparaît dépourvue de conséquences néfastes et ne justifie donc pas une supplémentation systématique.
Par contre, si les réserves sont insuffisantes en début de grossesse, il existe un risque d’anémie ferriprive chez la mère, de prématurité et d’hypotrophie fœtale.
La HAS recommande aujourd’hui de ne supplémenter que les patientes présentant une anémie prouvée à la NFS ou un taux faible de ferritine.
A savoir :
- Au 1er et 3ème trimestre < 11 g / dl
- Au 2ème trimestre < 10,5 g / dl
- Ferritine < 12 µg (réserves en fer épuisées)
Les facteurs de risque d’anémie ferriprive (grossesse gémellaire, grossesse rapprochée, régime végétarien, dénutrition, facteurs socio-économiques, etc.) nécessite un dosage de ferritine ou une numération globulaire dès le 1er trimestre de grossesse.
1 . 2 . 2 - Le calcium
Le calcium contribue à la minéralisation du squelette fœtal.
Pendant la grossesse, il y a une augmentation de l’absorption intestinale du calcium.
Le statut maternel ne sera pas affecté si les apports calciques sont adéquats soit une consommation quotidienne d’un ½ litre de lait + 30 g de fromage + 1 yaourt (environ 1 000 mg / j).
Pour les femmes qui n’aiment pas ou ne tolèrent pas les produits laitiers, une eau riche en calcium (Contrex, Hépar, etc.) ou des produits sans lactose sont conseillés.
De plus, le CNGOF recommande la prescription d’une dose unique de Vitamine D (100 000 UI) au début du 7ème mois, afin de favoriser l’absorption intestinale du calcium.
1 . 2 . 3 - L’iode
La grossesse augmente les besoins et contribue à l’apparition ou à l’aggravation des déficiences modérées.
Il faut encourager dans ce cas, une consommation d’aliments riches en iode (produits laitiers, poissons, crustacés, œufs et sel enrichi).
1 . 2 . 4 - Le magnésium
L’alimentation est généralement suffisante pour faire face à la demande fœtale et la croissance des tissus maternels.
Le magnésium est présent surtout dans le chocolat, les légumes, les fruits secs et les produits céréaliers.
1 . 2 . 5 - Le Zinc
Une alimentation riche en protéines animales suffit à couvrir les besoins.
Des carences peuvent apparaître en cas d’alcoolisme, de tabagisme, de régime végétarien ou végétalien.
1 . 2 . 6 - Le Fluor
Si l’efficacité de l’administration systématique de fluor de la naissance jusqu’à 12 ans est parfaitement étayée dans la prévention des caries, aucune preuve ne montre que l’administration systématique pendant la grossesse apporte des bénéfices supplémentaires aux dents des enfants.
1 . 3 - Les Vitamines
1 . 3 . 1 - Vitamine D
Les besoins sont de 10 µg/jour durant la grossesse ou 25 µg au dernier trimestre d’où l’intérêt de la dose du 7ème mois.
L’alimentation apporte de 2 à 4 µg/jour, le reste étant comblée par l’ensoleillement (15 minutes/jour).
Les aliments riches en Vitamine D sont le saumon, les sardines, le maquereau, les œufs et l’huile de foie de morue.
1 . 3 . 2 - Vitamine B9 ou folates
Le CNGOF recommande d’augmenter les apports en période périconceptionnelle par une alimentation riche en légumes verts, levures, abats, céréales, légumineuses et fruits à coques. A défaut, il faut supplémenter de 100 à 200 µg/jour pendant cette période.
En cas d’antécédents d’anomalie de fermeture du tube neural ou de traitement antiépilieptique, la supplémentation périconceptionnelle est de 4 à 5 mg/jour.
Pour la prévention de la récurrence des fentes labiopalatines, la femme peut bénéficier d’un supplément de 10 mg/jour commencé 2 mois avant le début de la grossesse et poursuivi 3 mois.
1 . 3 . 3 - Vitamines B1, B6, B12
Les besoins sont souvent couverts par une alimentation équilibrée.
1 . 3 . 4 - Vitamine A
C’est une vitamine indispensable à la différenciation cellulaire.
Le risque de carence est faible en France.
Il est nécessaire de faire attention aux compléments vitaminiques car il existe un risque d’hypervitaminose A qui est soupçonnée d’être tératogène.
1 . 3 . 5 - Vitamine E
Les apports sont souvent inférieurs aux recommandations. La principale source est représentée par les matières grasses végétales.
1 . 3 . 6 - Vitamine C
Les apports sont couverts par l’alimentation. La supplémentation à haute dose est dangereuse et réduit l’assimilation des minéraux (magnésium, cuivre ou zinc).
1/5