- Pré-requis et Objectifs
-
Cours
- Contenu
- Points essentiels
-
Version PDF

- Evaluations
- Annexes
CONSULTER AUSSI :
|
Sur le campus de Maïeutique :  Les suites de couches physiologiques. Université Virtuelle de Maïeutique Francophone (UVMaF); 2010. Les suites de couches physiologiques. Université Virtuelle de Maïeutique Francophone (UVMaF); 2010.
|
1 - Travail et délivrance normale
Le travail comprend trois parties :
- l'effacementDéfinitionRaccourcissement du col de l'utérus. et la dilatation du col,
- l'expulsion du fœtus, ou accouchement proprement dit,
- la délivranceDéfinitionExpulsion du placenta et des membranes. (voir hémorragie de la délivrance), qui correspond à l'expulsion du placenta (voir placenta) et des membranes.
1 . 1 - Première partie du travail : effacement et dilatation du col
Cette étape est marquée par l'association de contractions utérines fréquentes et régulières, et de modifications cervicales évolutives. Sous l'influence des contractions, le col s'efface (se raccourcit), puis se dilate jusqu'à 10 cm. La femme se présente à la maternité parce qu'elle ressent, depuis quelques heures, des contractions de fréquence et d'intensité croissante.
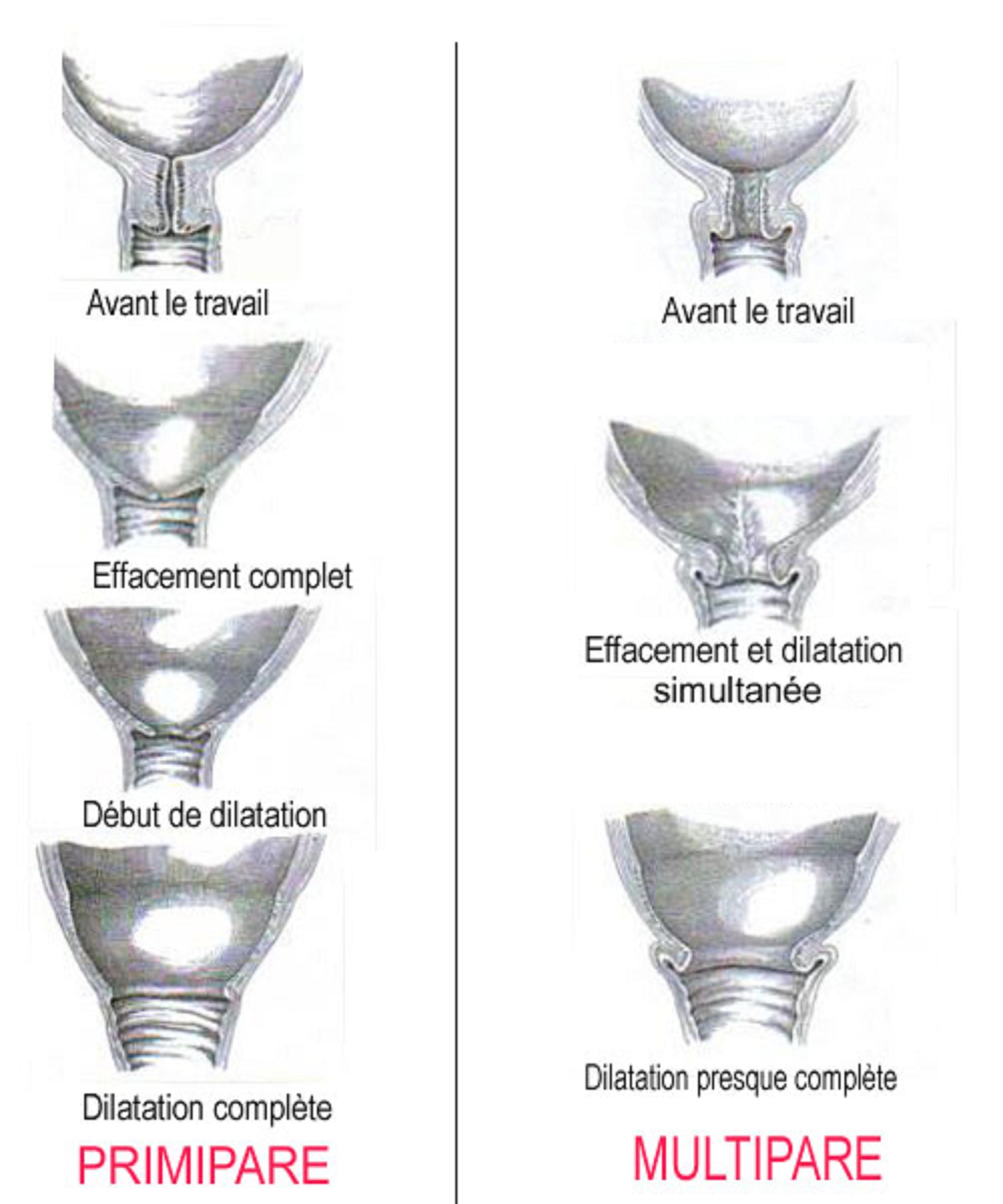
Effacement et dilatation du col utérin chez la primipare et la multipare
Effacement et dilatation du col utérin chez la primipare (à gauche) et la multipare (à droite). Dans la première colonne, on peut constater que l'évolution du col se fait en 4 étapes successives. Il s'agit d'un accouchement de primipare (première grossesse). La seconde colonne nous montre l'évolution d'un col utérin de multipare (femme ayant déjà vécu au minimum un accouchement). Dans le second schéma, on constate que l'effacement et la dilation se font simultanément, permettant ainsi dans la majorité des cas que l'accouchement soit plus rapide que lors d'un premier accouchement. Après, d'autres facteurs peuvent rentrer en jeu et varier la durée du temps d'accouchement. (Source : L'évolution du col [Internet]. Neuf mois en moi; 2009.)
1 . 1 . 1 - Examen d'entrée
Objectifs
- Affirmer le diagnostic de travail.
- Vérifier le bien-être maternel et fœtal.
- Évaluer le pronostic de l'accouchement.
Interrogatoire
- S'agit-il bien de contractions utérines ? La contraction réalise un durcissement de l'utérus, involontaire, généralisé, intermittent, d'une durée de 30 à 60 secondes.
- Fréquence, régularité et mode évolutif des contractions ?
- Signes d'accompagnement : rupture des membranes ? hémorragies ?…
- AnamnèseDéfinitionRécit des antécédents, retraçant les antécédents médicaux et l'historique de la plainte actuelle du patient, avec les résultats des différentes explorations déjà faites et les traitements entrepris. de la grossesse, antécédents médicaux et obstétricaux éventuels.
Examen
- Examen général : TA, pouls, température, bandelette urinaire.
- Auscultation des bruits cardiaques du fœtus.
- Palpation de l'utérus : durcissement intermittent ? qualité du relâchement entre les contractions ? étude de la position fœtale.
- Mesure de la hauteur utérine (excessive si > 36 cm : suspicion de macrosomieDéfinitionÉtat d'un bébé dont le poids, à la naissance, dépasse 4 kg et, durant la grossesse (grâce à l'échographie), un bébé présentant des dimensions dépassant des valeurs normales maximales, c'est-à-dire, pour les spécialistes en pédiatrie, le 90e percentile (visible sur une courbe). Ceci signifie qu'un bébé atteint de macrosomie fœtale a avant tout le diamètre de son abdomen, et plus précisément le Diamètre Abdominal Transverse (DAT), plus élevé que la moyenne ainsi qu'une circonférence de son abdomen (son ventre) également importante.).
- Examen au spéculumDéfinitionOutil médical – généralement en métal ou à usage unique en plastique – permettant d'explorer une cavité corporelle par l'écartement des parois. (voir spéculum) : liquide amniotique ? lésions herpétiques ?
- Toucher vaginal :
- Longueur et dilatation du col ?
- Présentation fœtale : sommet, siège ?
- Évaluation de la perméabilité du bassin (pelvimétrieDéfinitionExamen qui permet de mesurer les dimensions des os du bassin de la femme et plus particulièrement du cylindre osseux dans lequel le bébé va passer pour naître, afin de déterminer si une naissance par voie basse sera possible, en fonction de la position intra-utérine et du poids du fœtus. interne).
Cet examen est complété par un enregistrement cardiotocographique :
- Fréquence et régularité des contractions.
- Analyse du Rythme Cardiaque Fœtal (RCF).
1 . 1 . 2 - Diagnostic du travail
Il repose sur l'interrogatoire et le toucher vaginal. Les contractions du travail sont :
- fréquentes : toutes les 5 à 10 minutes au début, puis toutes les 3 à 5 minutes,
- régulières,
- rapidement évolutives, de durée et d'intensité croissantes, devenant douloureuses.
Le toucher vaginal précise la longueur et la dilatation du col. Pendant la grossesse, le col est long d'au moins 2 cm et son orifice interne est fermé. Sous l'influence des contractions, il subit pendant le travail :
- un effacement (raccourcissement) allant jusqu'à la disparition du relief cervical,
- et une dilatation : col admettant un doigt, puis deux…
Le diagnostic est évident si les modifications cervicales sont franches d'emblée. Ailleurs, une surveillance de quelques heures est nécessaire pour confirmer leur évolutivité.
1 . 1 . 3 - Surveillance du travail
Les modifications cervicales évoluent en deux temps :
- une phase de dilatation lente jusqu'à 4 cm, surtout marquée par l'effacement du col,
- puis une phase de dilatation rapide (> 1 cm / heure) jusqu'à dilatation complète (10 cm).
Si les membranes ne se sont pas spontanément rompues plus tôt, il est habituel de les rompre artificiellement vers 4-5 cm. Cette mesure renforce l'intensité des contractions et favorise la dilatation cervicale.
Il faut surveiller et consigner sur un document écrit, le partogrammeDéfinitionDiagramme permettant de noter le déroulement d'un accouchement, heure par heure, par la sage-femme. C'est un outil destiné à la surveillance et à la conduite du travail d'accouchement. Il sert de « système d'alarme précoce » autorisant la mise en œuvre des mesures nécessaires. L'objectif de l'utilisation du partogramme est de faire diminuer la mortalité périnatale maternelle et fœtale. Le partogramme facilite l'analyse de la progression du travail, il permet d'en vérifier la normalité et de dépister de façon précoce toute anomalie. Il est un bon reflet de la qualité de la prise en charge materno-fœtale et se présente sous la forme d'un enregistrement graphique de l'évolution du travail, de l'accouchement et des données de surveillance maternelle et fœtale. Il permet de réduire le risque de dystocie, de souffrance fœtale ainsi que d'autres complications de l'accouchement. :
- le bien-être maternel : pouls, tension, température ;
- le bien-être fœtal, évalué par :
- l'enregistrement du RCF,
- la couleur du liquide amniotique, normalement claire. Un liquide teinté est un signe d'alarme.
- la dynamique utérine et cervicale : fréquence des contractions, qualité du relâchement entre les contractions, progression de la dilatation cervicale.
 Agence Nationale d'Accréditation et d'Évaluation en Santé (ANAES). Évaluation de la qualité de la tenue du partogramme. HAS; 2000 Jan.
Agence Nationale d'Accréditation et d'Évaluation en Santé (ANAES). Évaluation de la qualité de la tenue du partogramme. HAS; 2000 Jan.
 Lansac J, Carbonne B, Pierre F., Le partogramme : un outil toujours actuel pour évaluer la qualité des soins en obstétrique. Journal de Gynécologie Obstétrique et Biologie de la Reproduction. 2007 Feb;36(1):2-7.
Lansac J, Carbonne B, Pierre F., Le partogramme : un outil toujours actuel pour évaluer la qualité des soins en obstétrique. Journal de Gynécologie Obstétrique et Biologie de la Reproduction. 2007 Feb;36(1):2-7.
 Saint-Léger S., Le partogramme : principes et méthodes. Ledamed; 2000.
Saint-Léger S., Le partogramme : principes et méthodes. Ledamed; 2000.
1 . 2 - Deuxième partie du travail : l'expulsion du fœtus
L'étude de l'accouchement amène à décrire :
- La présentation fœtale,
- Le bassin obstétrical,
- La mécanique de l'accouchement.
1 . 2 . 1 - La présentation fœtale
On appelle présentationDéfinitionPartie du fœtus qui prend contact avec le Détroit Supérieur (DS), s'y engage (ou tend à s'y engager) et évolue dans l'excavation pelvienne selon un mécanisme qui lui est propre jusqu'à l'expulsion du fœtus. Dans la présentation du sommet, l'enfant présente sa tête fléchie en regard du DS (diamètre sous-occipito-bregmatique ou diamètre sous-occipito-frontal). la partie du fœtus qui se présente en premier dans l'aire du bassin. La présentation du sommet (95 % des cas) est une présentation de la tête fléchie : le fœtus présente le sommet de son crâne. L'occiput est le repère de la présentation du sommet. Son orientation par rapport au bassin maternel définit la variété de la présentation :
- OP (Occipito-Pubienne) : l'occiput est sous la symphyse pubienneDéfinitionArticulation antérieure du bassin, entre les os iliaques. C'est un tissu fibro-cartilagineux, situé en avant de la vessie et au-dessus des organes génitaux ; pour la femme, il est au-dessus de la vulve et pour l'homme au-dessus du pénis. Chez les mâles, le ligament suspenseur du pénis s'attache à la symphyse pubienne. Chez les femelles, la symphyse pubienne est intimement reliée au clitoris. (à midi chez une femme en position gynécologique),
- OIGA (Occipito-Iliaque Gauche Antérieure) : l'occiput est en avant et à gauche, entre 1 et 2 heures,
- OIGP (Occipito-Iliaque Gauche Postérieure) : l'occiput est en arrière et à gauche, entre 4 et 5 heures,
- OS (Occipito-Sacrée) : l'occiput est en arrière, contre le sacrumDéfinitionOs impair, médian et symétrique, formé de la soudure des cinq vertèbres sacrées (ou sacrales). Il a une forme pyramidale à base crâniale, base appelée « promontoire sacré », la pointe de la pyramide s'appelant « apex ». Il est situé entre les deux os iliaques pour former le bassin osseux. Chez la femme, le sacrum est plus large que chez l'homme.,
- OIDP (Occipito-Iliaque Droite Postérieure) : l'occiput est en arrière et à droite, entre 7 et 8 heures,
- OIDA (Occipito-Iliaque Droite Antérieure) : l'occiput est en avant et à droite, entre 10 et 11 heures.
 Audra P, Thoulon JM, Balsan M., Présentation de la face. Encyclopédie Médico-Chirurgicale : Obstétrique. 1997; 5-049-L-20.
Audra P, Thoulon JM, Balsan M., Présentation de la face. Encyclopédie Médico-Chirurgicale : Obstétrique. 1997; 5-049-L-20.
 Body G, Lansac J., Présentation du sommet. Encyclopédie Médico-Chirurgicale : Obstétrique. 1994; 5-049-L-10.
Body G, Lansac J., Présentation du sommet. Encyclopédie Médico-Chirurgicale : Obstétrique. 1994; 5-049-L-10.
 Boog G., Moyens de réduire la fréquence et les complications des variétés de position occipitopostérieures lors de l'accouchement. Gynécologie Obstétrique & Fertilité. 2006 Nov;34(11):1003-1006.
Boog G., Moyens de réduire la fréquence et les complications des variétés de position occipitopostérieures lors de l'accouchement. Gynécologie Obstétrique & Fertilité. 2006 Nov;34(11):1003-1006.
 Pierre F, Forveille F., Présentation du front et du bregma. Encyclopédie Médico-Chirurgicale : Obstétrique. 1994; 5-049-L-15.
Pierre F, Forveille F., Présentation du front et du bregma. Encyclopédie Médico-Chirurgicale : Obstétrique. 1994; 5-049-L-15.
 Riethmuller D, Thoulon JM, Ramanah R, Courtois L, Maillet R, Schaal JP., Présentations défléchies. Encyclopédie Médico-Chirurgicale : Obstétrique. 2008; 5-049-L-15.
Riethmuller D, Thoulon JM, Ramanah R, Courtois L, Maillet R, Schaal JP., Présentations défléchies. Encyclopédie Médico-Chirurgicale : Obstétrique. 2008; 5-049-L-15.
Le diagnostic de la présentation du sommet et de sa variété repose sur le toucher vaginal qui repère les sutures et les fontanelles situées entre les plaques osseuses de la voûte du crâne.
- La fontanelleDéfinitionEspace membraneux séparant les différents os du crâne. Les fontanelles permettent une poursuite du développement du crâne et de l'encéphale. postérieure (ou petite fontanelle ou fontanelle λ (lambda)) est située à l'union de la plaque occipitale et des deux plaques pariétales. Elle est de forme triangulaire et, de ses sommets, partent trois sutures.
- La fontanelle antérieure (ou grande fontanelle ou fontanelle bregma) est située à l'union des deux plaques pariétales et des deux plaques frontales. Elle est de forme losangique et, de ses sommets, partent quatre sutures.
Fontanelle antérieure
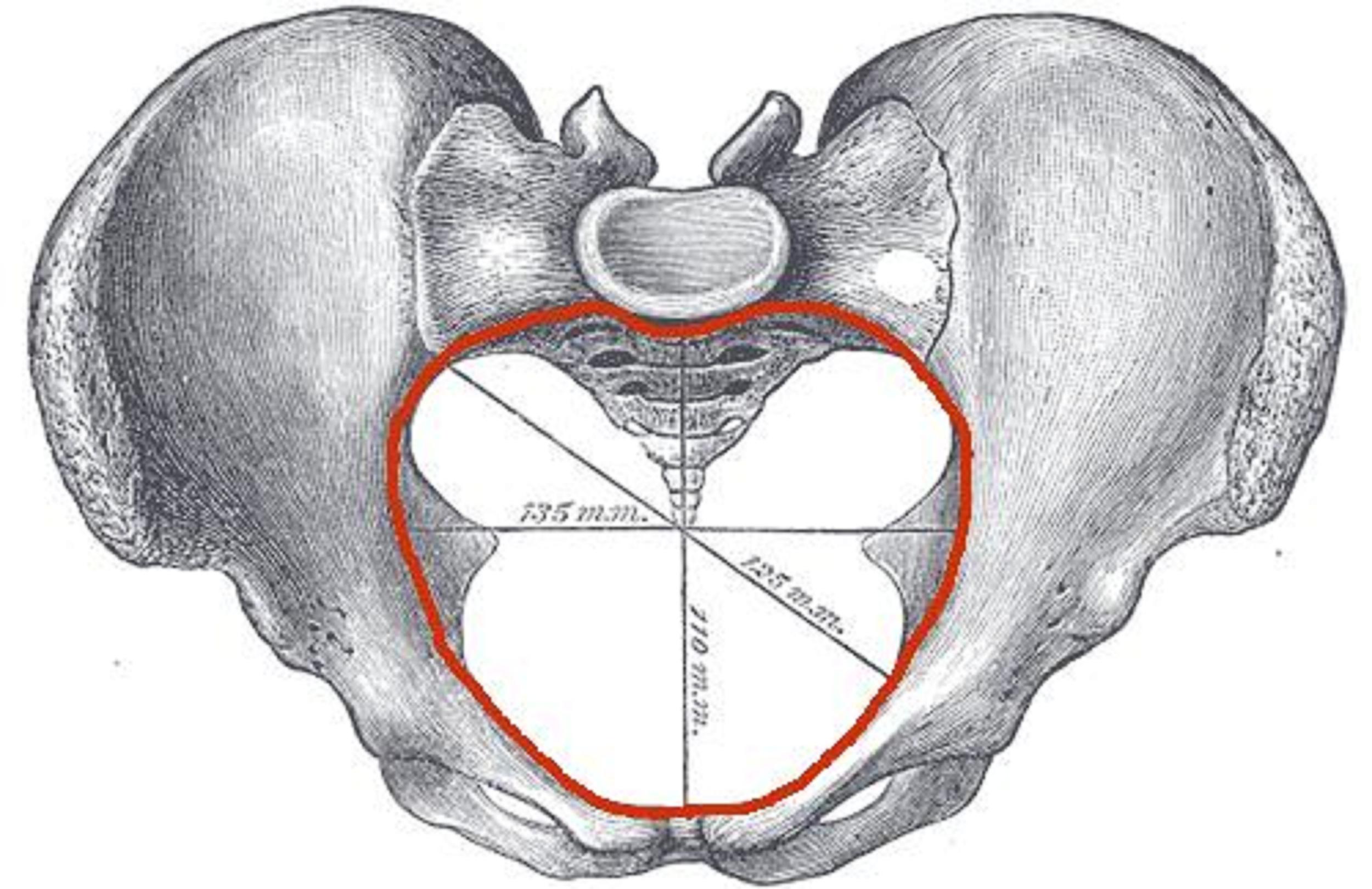
1 . 2 . 2 - Le bassin obstétrical
Le bassin obstétrical comprend :
- Un orifice d'entrée, le détroit supérieurDéfinitionOuverture du bassin sur la cavité abdominale. Il est formé d'avant en arrière par la symphyse pubienne, la crête pectinéale, la ligne arquée et le promontoire du sacrum. Il mesure en moyenne 11 cm entre le promontoire et la symphyse pubienne. . Il est limité en avant par le bord supérieur de la symphyse pubienne, latéralement par les lignes innominéesDéfinitionLigne, encore appelée crête du détroit supérieur, qui partage en deux la face interne de l'os iliaque. Au-dessus se trouve la fosse iliaque interne, au-dessous, le trou ischio-pubien. Cette crête est mousse en son milieu et saillante à ses deux extrémités, surtout à son extrémité antérieure où l'arête vive qu'elle dessine est appelée crête périnéale., et en arrière par le promontoire. La saillie du promontoireDéfinitionPartie supérieure avant du sacrum. lui donne une forme en cœur de carte à jouer. Pour cette raison, l'engagement n'est possible que si la présentation s'oriente dans un diamètre oblique du détroit supérieur.
Détroit supérieur
- Un orifice de sortie, le détroit inférieurDéfinitionOuverture du bassin sur la cavité abdominale, qui passe par la ligne coccyco-sous-pubienne qui se trouve au niveau de la jonction sacro-coccygienne. Il est donc plus grand que le détroit anatomique. . Il est limité en avant par le bord inférieur de la symphyse pubienne, latéralement par les branches ischiopubiennes, et en arrière par la pointe du coccyx. Les branches ischiopubiennesDéfinitionBranches descendantes du pubis. dessinent un triangle osseux à sommet antérieur. De plus, la fente délimitée par les releveurs de l'anusDéfinitionMuscle releveur de l'anus ou muscle élévateur de l'anus : Muscle faisant partie du plancher pelvien, pair et symétrique, qui ferme caudalement la cavité pelvienne et forme en partie le diaphragme pelvien. est allongée d'avant en arrière. Pour ces raisons, le dégagement n'est possible que si la présentation s'oriente dans le diamètre antéropostérieur du détroit inférieur, en OP ou en OS.
Détroit inférieur
- L'excavation pelvienneDéfinitionExcavation pelvienne ou cylindre de descente : Canal à concavité antérieure, dans lequel la présentation effectue sa descente et sa rotation de haut en bas. Elle est délimitée par la face antérieure du sacrum et du coccyx à l'arrière, par les épines sciatiques latéralement, par la face postérieure de la symphyse pubienne et du corps du pubis en avant. , située entre les orifices d'entrée et de sortie. Elle a la forme d'un segment de tore (cylindre incurvé) enroulé autour de la symphyse pubienne. Elle est limitée en avant par la face postérieure de la symphyse pubienne, en arrière par la face antérieure du sacrum et latéralement par la face interne des os iliaques.
La perméabilité du bassin peut être évaluée par :
- La pelvimétrie interne lors du toucher vaginal, systématique à la consultation du 8e ou 9e mois. Elle est peu précise, mais suffisante dans la majorité des cas.
- Des examens complémentaires : radiopelvimétrieDéfinitionRadiopelvimétrie ou radiographie pelvimétrique : Examen radiologique effectué par radiographie ou scanner, qui permet de mesurer les dimensions des os du bassin de la femme et plus particulièrement du cylindre osseux dans lequel le bébé va passer pour naître, afin de déterminer si une naissance par voie basse sera possible, en fonction de la position intra-utérine et du poids du fœtus. (voir radiopelvimétrie), scanner ou IRM. Leurs indications sont controversées : taille maternelle < 1,50 m, pelvimétrie interne anormale, antécédent de fracture du bassin, suspicion de gros fœtus (macrosomie), utérus cicatriciel.
1 . 2 . 3 - Mécanique obstétricale
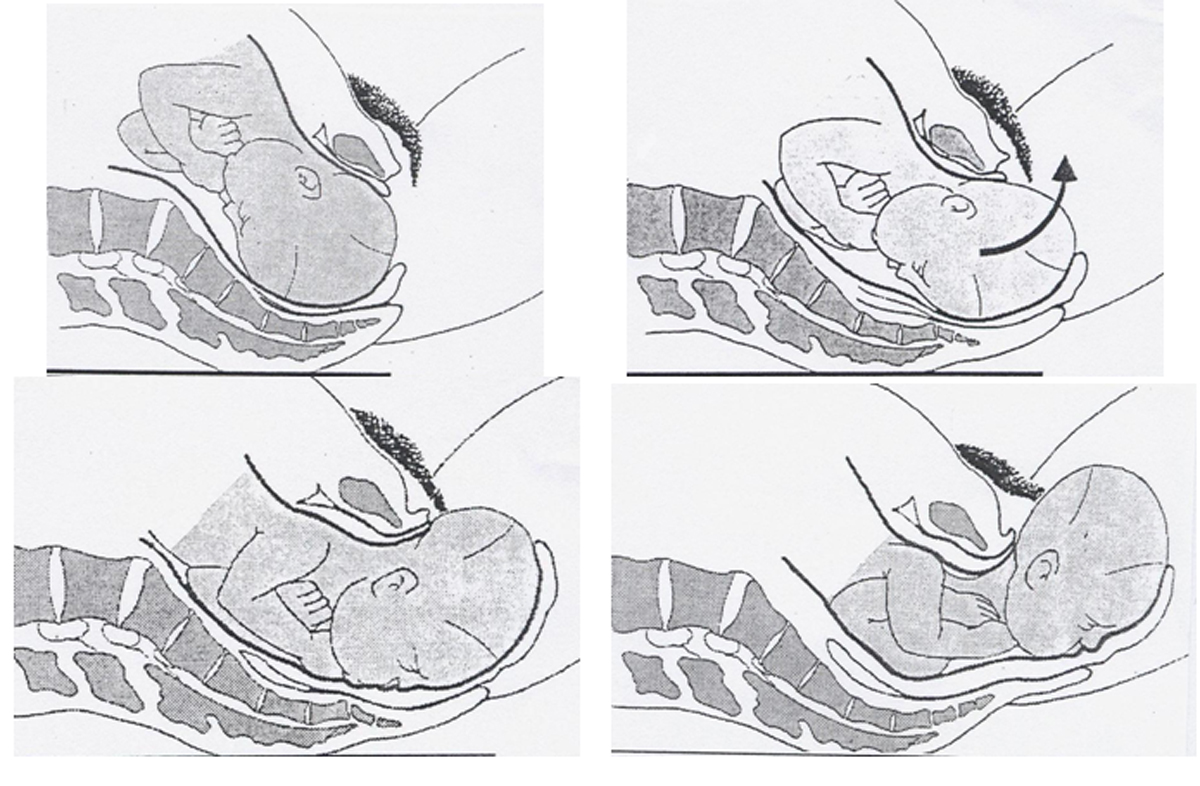
La descente du fœtus comprend trois étapes successives :
- L'engagement. C'est le franchissement du détroit supérieur par la présentation. En raison de la forme du détroit supérieur, l'engagement exige que la présentation s'oriente dans un diamètre oblique du bassin. Du fait de la dextrorotation de l'utérus gravide (sa face antérieure regarde en avant et à droite), le diamètre oblique gauche est beaucoup plus souvent emprunté que le droit. Pour ces raisons, l'engagement se fait le plus souvent en OIGA (57 %) ou en OIGP (33 %). Le diagnostic d'engagement est fondamental. Le signe essentiel est le signe de FarabeufDéfinitionDeux doigts intra-vaginaux dirigés sous la symphyse vers la 2e vertèbre sacrée (S2) rencontrent la tête fœtale et sont arrêtés par elle. Ils ne peuvent trouver place entre la présentation et la concavité sacrée. : deux doigts intra-vaginaux dirigés vers la 2e vertèbre sacrée rencontrent la tête fœtale et sont arrêtés par elle. Ils ne peuvent trouver place entre la présentation et la concavité sacrée.
- La descente et la rotation intrapelvienne. La rotation intrapelvienne est une obligation puisque l'engagement ne peut se faire que dans un diamètre oblique, mais que le dégagement ne peut se faire que dans le diamètre sagittal du bassin. La rotation se fait presque toujours vers l'avant. Les variétés antérieures (OIGA et OIDA) font une petite rotation de 45° qui est facile. Les variétés postérieures (OIDP et OIGP) doivent faire une grande rotation de 135°, souvent plus laborieuse.
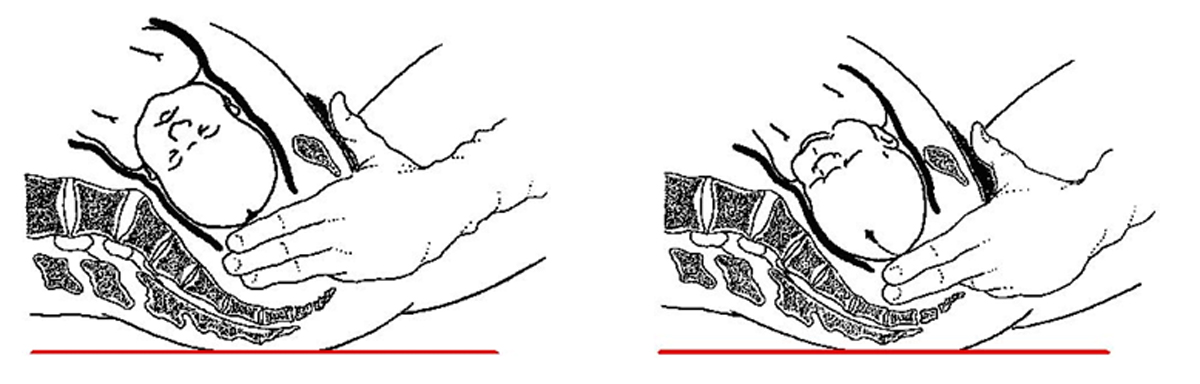
- Le dégagement. C'est le franchissement du détroit inférieur et du diaphragme pelvien. Il se fait presque toujours en OP. La région sous-occipitale se fixe sous la symphyse pubienne et la tête se dégage par un mouvement de déflexion : le sous-occiput reste sous la symphyse tandis que le front emplit le périnée postérieur et monte vers la vulve. Le mouvement de dégagement se fait avec une force exponentielle. Souvent lent au début, il peut s'achever brutalement et entraîner une déchirure périnéale.
Après le dégagement de la tête, celle-ci opère un mouvement de restitution : l'occiput se tourne de 45° vers le dos du fœtus. Le dégagement des épaules est un temps critique :
- l'opérateur saisit la tête entre le menton et le sous-occiput,
- accentue le mouvement de restitution pour orienter l'occiput presque vers l'arrière,
- tire avec douceur vers le bas pour dégager l'épaule antérieur qui apparaît sous la symphyse,
- puis redresse progressivement l'axe de traction vers le haut pour dégager l'épaule postérieure en surveillant le périnée.
Le reste du corps suit sans difficulté. Le cordon ombilical est clampDéfinitionSorte de pince à mors longs et souples, permettant d'interrompre temporairement la circulation du sang dans un vaisseau ou le cordon ombilical d'un nouveau-né.é et sectionné à distance de l'abdomen.
Naissance vaginale normale
Naissance vaginale normale avec effacement et dilatation du col de l'utérus. (Source : Nucleusanimation. Naissance vaginale normale en 3D [Internet]. Youtube; 2008.)
1 . 3 - Troisième partie du travail : la délivrance
C'est la période la plus dangereuse pour la mère. Il y a un risque d'hémorragie grave mettant en jeu le pronostic vital.
1 . 3 . 1 - Physiologie de la délivrance
Elle comporte trois phénomènes :
-
décollement du placenta entre les caduqueDéfinitionPartie de la muqueuse utérine gravide qui est évacuée avec le placenta lors de l'accouchement.s compacte et spongieuse par constitution d'un Hématome Rétro-PlacentaireDéfinitionHématome Rétro-Placentaire (HRP) ou placenta abruptio : Complication très grave de la grossesse, mettant en jeu la vie de la mère et du fœtus en étant responsable d'une hémorragie parfois massive développée entre le placenta et l'utérus. Lors d'un hématome rétro-placentaire, le décollement prématuré du placenta auparavant bien inséré entraîne une souffrance fœtale aiguë (par diminution de l'apport d'oxygène) et un risque de décès maternel (par choc hypovolémique consécutif à la perte sanguine, ou par coagulation intravasculaire disséminée, qui se produit en réponse à la libération de certaines substances coagulantes lors du décollement du placenta : les thromboplastines). (HRP) physiologique ;
-
expulsion du placenta sous l'influence des contractions et de son propre poids. En pratique, elle est généralement aidée par l'accoucheur ;
- hémostaseDéfinitionProcessus physiologique qui permet d'interrompre le saignement pour éviter l'hémorragie. qui n'est possible que si l'utérus est vide et est assurée en premier lieu par la rétraction utérine: les fibres musculaires collabentDéfinitionCollaber : Faire s'affaisser (un organe). les vaisseaux. L'hémostase biologique est plus tardive. Un retard à l'expulsion du placenta (rétention placentaire complète), la persistance de débris (rétention partielle) ou une défaillance du muscle utérin (atonie utérine) sont responsables d'hémorragies de la délivrance.
La délivrance se fait dans un délai de 30 minutes après la naissance. Son étude clinique fait distinguer trois étapes successives :
- Phase de rémission, immédiatement après la naissance et d'une durée de 10 à 15 minutes : disparition des contractions douloureuses, absence d'hémorragie, l'utérus est ferme et rétracté sous l'ombilic.
- Phase de décollement : reprise des contractions, apparition d'une petite hémorragie, le fond utérin remonte au-dessus de l'ombilic, le cordon ombilical se déroule hors de la vulve.
- Phase d'expulsion, spontanée ou aidée par l'accoucheur. Après l'expulsion, l'utérus est dur et rétracté sous l'ombilic : c'est le classique globe de sécuritéDéfinitionLors de la délivrance, l'utérus se rétracte de façon maximale. Il devient globuleux et dur : on parle de « globe de sécurité ». L'hémostase des vaisseaux de l'utérus, c'est-à-dire le fait que le sang ne coule plus, est obtenue grâce à ce globe utérin de sécurité.. Il n'y a pas d'hémorragie.
 Durier M, Grynberg M, Charles C, Gabriel R., Délivrance normale et pathologique. Encyclopédie Médico-Chirurgicale : Obstétrique. 2010; 5-108-M-10. Durier M, Grynberg M, Charles C, Gabriel R. Délivrance normale et pathologique. Encyclopédie Médico-Chirurgicale : Obstétrique. 2010; 5-108-M-10.
Durier M, Grynberg M, Charles C, Gabriel R., Délivrance normale et pathologique. Encyclopédie Médico-Chirurgicale : Obstétrique. 2010; 5-108-M-10. Durier M, Grynberg M, Charles C, Gabriel R. Délivrance normale et pathologique. Encyclopédie Médico-Chirurgicale : Obstétrique. 2010; 5-108-M-10.
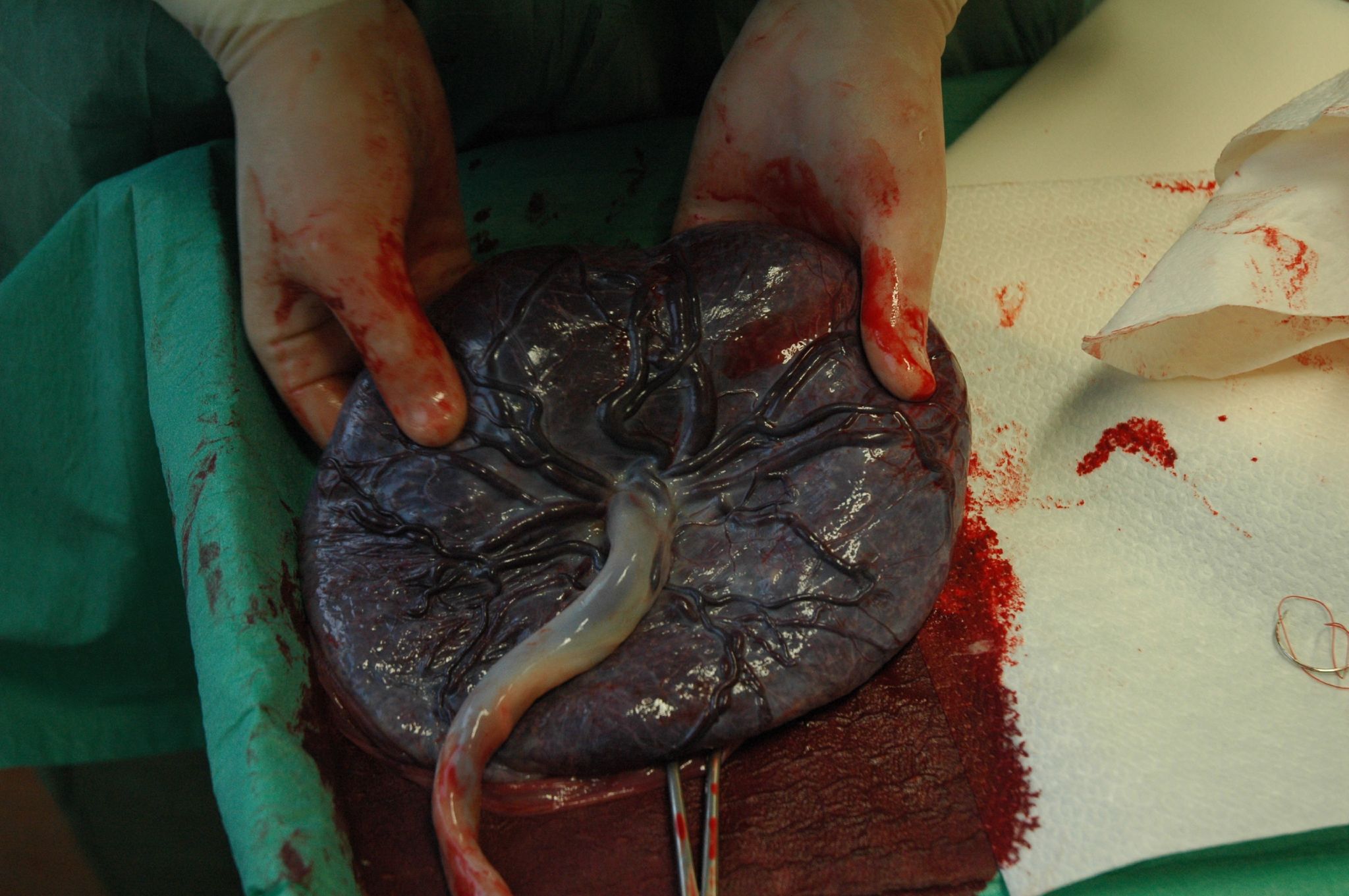
Placenta et cordon ombilical après la délivrance
1 . 3 . 2 - Conduite à tenir
Surveillance rigoureuse en salle de travail :
- Pouls, pression artérielle,
- Hémorragie qui ne doit pas dépasser 500 ml au total,
- Hauteur et consistance de l'utérus.
Délivrance dirigée ?
La délivrance et l'hémostase se font sous l'influence des contractions et de la rétraction utérine. Leur qualité est fondamentale. Pour cette raison, beaucoup d'auteurs préconisent l'administration systématique d'ocytociqueDéfinitionMédicament possédant la capacité de provoquer ou de stimuler les contractions de l'utérus au moment de l'accouchement. Les ocytociques sont représentés par l' ocytocine, c'est-à-dire une molécule comparable synthétisée par l'organisme naturellement et stockée dans la posthypophyse, c'est-à-dire la partie postérieure de l'hypophyse, puis sécrétée par l'hypothalamus.s dès la sortie de l'enfant. C'est la délivrance dirigée.
Diagnostic du décollement et aide à l'expulsion du placenta :
- Le diagnostic repose sur la manœuvre de mobilisation de l'utérus vers le haut : une main empaume la partie basse de l'utérus à travers la paroi abdominale et le remonte vers l'ombilic. Tant que le placenta n'est pas décollé, le cordon pendant à la vulve remonte avec l'utérus. Lorsque le placenta est décollé, cette manœuvre ne fait plus remonter le cordon.
- L'absence de décollement après 30 minutes n'est pas physiologique et impose une délivrance artificielle.
- Lorsque le placenta est décollé, son expulsion est habituellement favorisée par une pression sur le fond utérin, réalisant un mouvement de piston utérin qui amène le placenta à la vulve.
Après la délivrance :
- Examen du placenta et des membranes pour vérifier leur intégrité. Une rétention placentaire partielle justifie une révision utérine.
- Poursuivre la surveillance pendant 2 heures en salle de travail : pouls, TA, conscience, hauteur et tonicité de l'utérus, pertes sanguines.
1/4