- Pré-requis et Objectifs
-
Cours
- Contenu
- Points essentiels
-
Version PDF

- Evaluations
- Annexes
6 - Dépistage du cancer du col utérin
6 . 1 - Fréquence
L'incidence est de 10 pour 100 000 femmes par an selon les régions, soit environ 3 000 nouveaux cas par an dans notre pays.
Le pic de fréquence de mortalité est de 53 ans, avec une augmentation de la fréquence chez les femmes jeunes ⇒ Cancer rare.
6 . 2 - Gravité et amélioration du pronostic des formes précoces
La mortalité est en baisse de 4 % par an, mais persistent tout de même 1 000 décès par an en France pour ce cancer.
La survie globale à 5 ans est de 71 % ; la survie à 5 ans des stades I est de 91 %, des stades III de 65 % et des stades IV de 17 %.
Cancer rare mais bon pronostic des formes précoces.
6 . 3 - Histoire naturelle
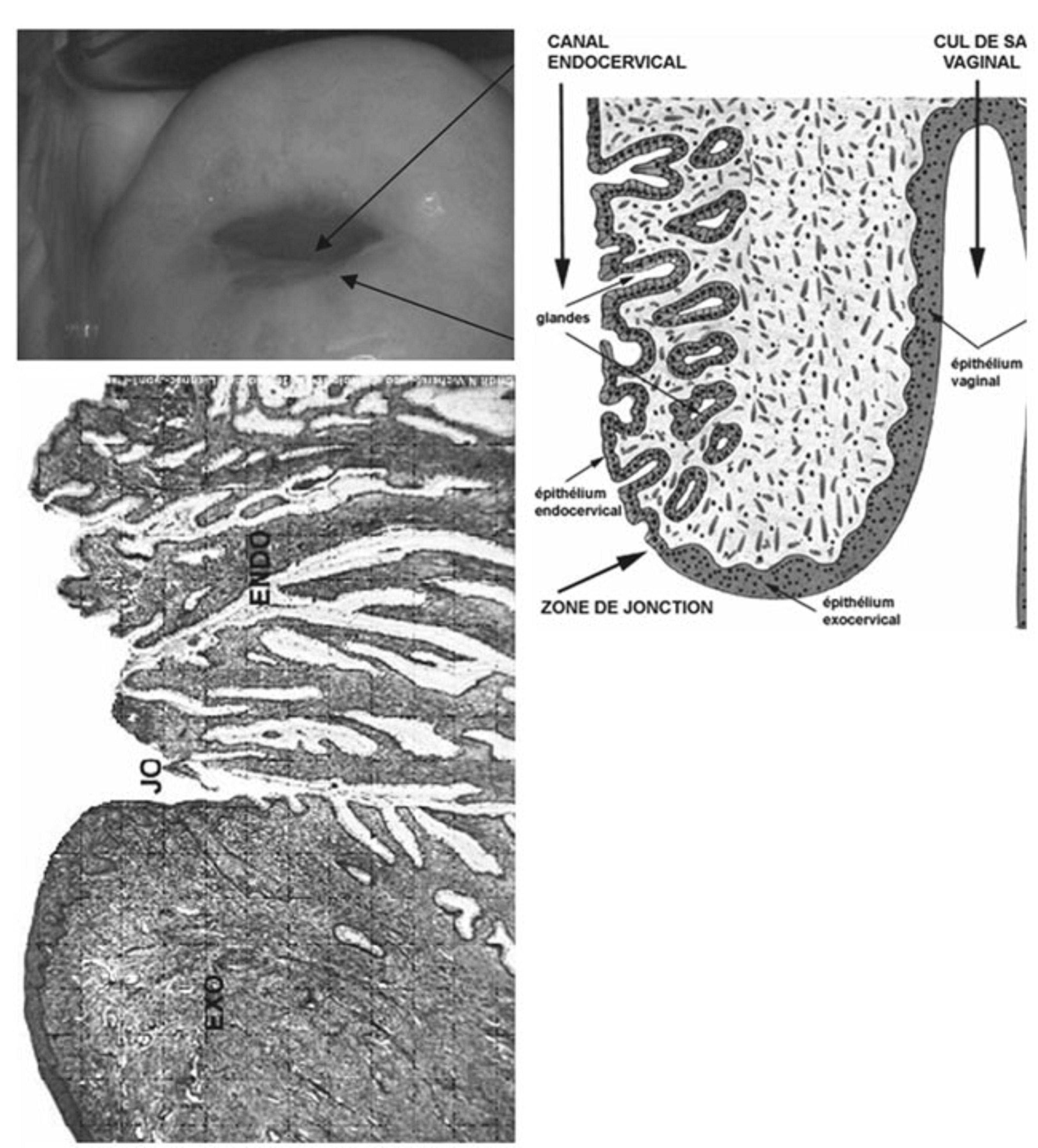
La figure 4 montre un col utérin normal. La zone de jonction entre la muqueuse glandulaire et la muqueuse malpighienne est une zone de mouvements et elle est particulièrement sensible à l'action des virus, les phénomènes de cicatrisation permanents qui s'y déroulent peuvent être viciés par ces virus et aboutir à une dysplasie.
Figure 4 : Col utérin normal : examen au spéculum, schéma anatomique, et coupe anatomopathologique de la zone de jonction
On estime que le délai moyen entre une dysplasie légère (CIN1) et une dysplasie sévère ou un cancer in situ (CIN3) est de 7 à 9 ans, le passage à l'invasivité étant de 5-10 ans. Les FCV permettent de dépister les états précancéreux et les carcinomes in situ du col utérin : jusqu'à ce stade les traitements sont constamment efficaces sans que la fertilité des patientes soit menacée.
Histoire naturelle assez bien connue => possibilité de schéma de dépistage.
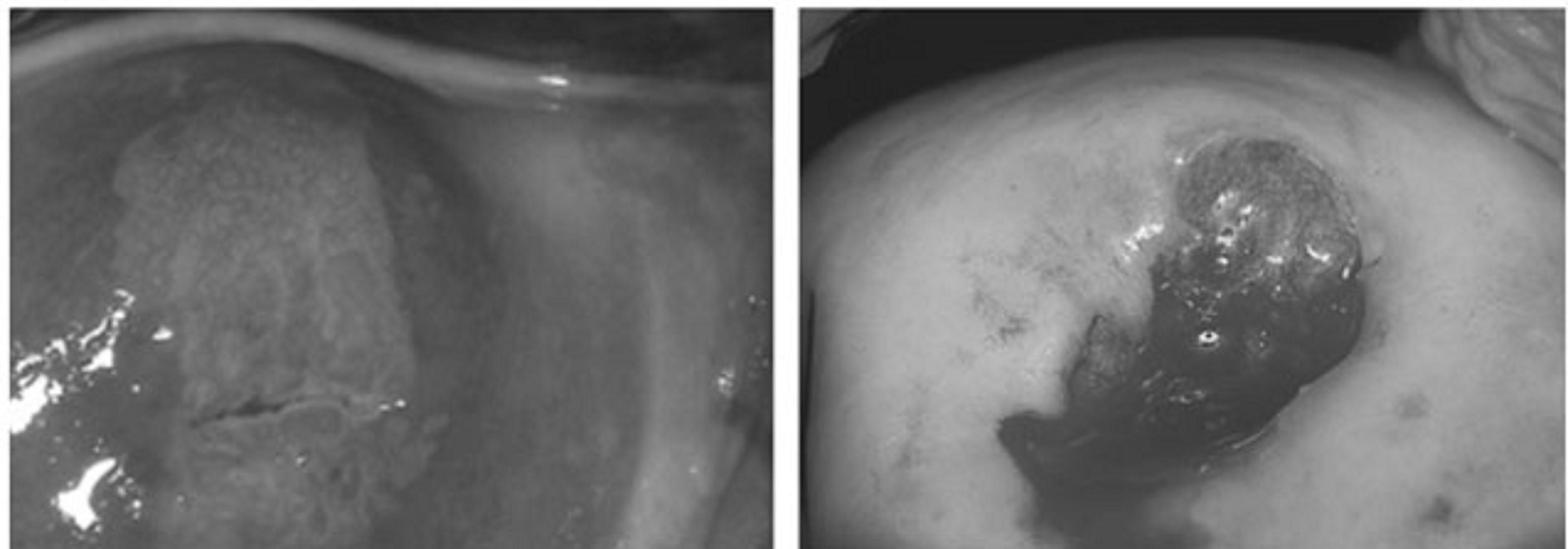
La figure 5 montre la cancérisation du col utérin sous l'influence des HPV.
Figure 5 : Aspect de dysplasie cervicale sous colposcopie après application d'acide acétique et cancer ulcérant du col stade Ib
Il s'agit d'une pathologie infectieuse dans 90 % des cas : les Human Papilloma Virus (16-18…) (voir PapillomaVirus Humain (HPV) et papillomavirus (dermatologie)) sont les plus souvent impliqués. D'autres IST (voir maladies sexuellement transmissibles) concourent au cancer du col : les infections à Herpès virus simplex type 2 (voir herpès, herpès simplex (HSV), herpès (dermatologie) et herpès (pédiatrie)) et Chlamydia trachomatisDéfinitionBacille de Gram indéterminé, parasite intracellulaire obligatoire. Cette bactérie est responsable de l'urétrite à chlamydia (ou chlamydiose), maladie sexuellement transmissible qui est la plus fréquente en France (50 fois plus fréquente que la gonorrhée, elle même plus fréquente que la syphilis). Son réservoir est strictement humain. Il existe 15 sérotypes, possédant un tropisme tout particulier pour les muqueuses génitales et oculaires. (voir chlamydia trachomatis et chlamydiose).
Les facteurs de risque du cancer du col sont principalement liés :
- au comportement sexuel :
- premiers rapports sexuels précoces,
- multiparité et première grossesse à un terme précoce,
- maladie sexuellement transmissible,
- nombreux partenaires sexuels ;
- au tabagisme qui par l'accumulation de toxiques dans la Glaire cervicaleDéfinitionSécrétion de glycoprotéines produite par les glandes du canal cervical en période pré-ovulatoire (fin de phase folliculaire). Elle assure plusieurs fonctions : condamner la cavité utérine en dehors de la période ovulatoire et ainsi la protéger contre les intrusions de germes pouvant être pathogènes ; protéger les spermatozoïdes contre les conditions hostiles du vagin (en effet, le pH du vagin est acide et toxique pour les spermatozoïdes tandis que le pH de la glaire est légèrement basique) ; fournir un appoint énergétique aux spermatozoïdes. concourt à la cancérisation du col. Ces facteurs de risque désignent donc une population socialement défavorisée (dont l'accès au « réseau de soins » n'est pas toujours aisé) ;
- à la contraception orale RR : 1,2 après 5 ans (tumeur glandulaire) ;
- au déficit immunitaire (antécédent de transplantation d'organes, HIV).
Facteurs de risque identifiés => adaptation du dépistage, prévention.
6 . 4 - Test de dépistage
Cette histoire naturelle que l'on connaît bien explique que le frottis soit efficace, et permette une diminution spectaculaire de la mortalité par cancer du col dans les pays où le dépistage est organisé de manière efficace. Sont réalisés en France cinq millions de frottis annuels : 5 % des frottis sont pathologiques, 30-40 % des femmes n'ont pas de dépistage correct.
Une conférence de consensus s'est réunie en France à Lille en 1990, ayant proposé d'effectuer des frottis cervico-vaginaux à 25 ans, et ensuite des frottis tri-annuels jusqu'à 65 ans. Pour la majorité des praticiens, les frottis doivent être effectués un an après les premiers rapports sexuels, et ensuite il faut moduler la fréquence des frottis selon les facteurs de risque des patientes.
Les échecs du dépistage peuvent être liés à un prélèvement défectueux :
- inadéquation entre col et instrument de prélèvement ;
- cellules épithéliales non visibles en raison de présence de sang et de glaire : cet écueil peut être évité si on utilise des frottis en couche mince ;
- défaut d'étalement ou de fixation ;
- défaut de lecture du compte-rendu.
Plus rarement, sont en cause des erreurs de lecture par le pathologiste ; il faut enfin savoir que dans toutes les séries, jusqu'à 20 % des cancers du col surviennent après un frottis normal et correctement effectué.
La classification de Bethesda
Les pathologistes américains ont eu le souci de proposer une interprétation du frottis cervico-vaginal utilisable par tous les cliniciens. Dans le compte-rendu cytopathologique du FCV doivent figurer :
la qualité du prélèvement ;
un compte rendu standardisé ;
une conclusion simple et explicite indiquant au clinicien quelle démarche lui est conseillée : pas d'attitude particulière si FCV normal, FCV de contrôle ou typage HPV en cas d'ASC (G)US, contrôle à 6 mois ou colposcopie en cas de lésions de bas grade (correspondant aux infections HPV sans dysplasie et aux dysplasies légères), de haut grade (correspondant aux dysplasies moyennes, sévères et carcinomes du col), ASCH.
Dépistage envisagé car il remplit la majorité des critères dont le plus important : la mise en place d'un dépistage organisé => Réduction de la mortalité.
6 . 5 - Prévention
La prévention primaire du cancer du col repose sur la réduction des facteurs de risque et le vaccin contre les HPV oncogènes.
Il est donc recommandé l'arrêt du tabagisme et la prévention des maladies sexuellement transmissibles et le traitement des infections génitales du couple et des dysplasies cervicales.
Depuis 2006, un vaccin contre les 2 principaux génotypes HPV oncogènes (HPV16 et HPV18) est disponible. Il a une efficacité proche de 100 % sur les lésions induites par ces HPV, lésions qui précèdent l'apparition du cancer invasif du col utérin.
Il existe deux vaccins disponibles (Gardasil et Cervarix). Le public cible est le suivant :
- jeune fille n'ayant jamais été contaminée < 14 ans ;
- et rattrapage pour les jeunes filles de 15 à 23 ans dans l'année suivant les premiers rapports.
Le protocole de vaccination comporte 3 doses.
Aucun rappel n'est, pour l'instant, nécessaire.
6/7