
4 - Traitement
Le traitement du choc septique repose sur un traitement anti-infectieux probabiliste précoce et adapté, la recherche d’un foyer infectieux nécessitant un geste chirurgical ou l’ablation d’un matériel invasif et le traitement symptomatique de la défaillance cardiocirculatoire (remplissage vasculaire, utilisation de catécholamines) et des autres dysfonctions.
4 . 1 - Traitement symptomatique
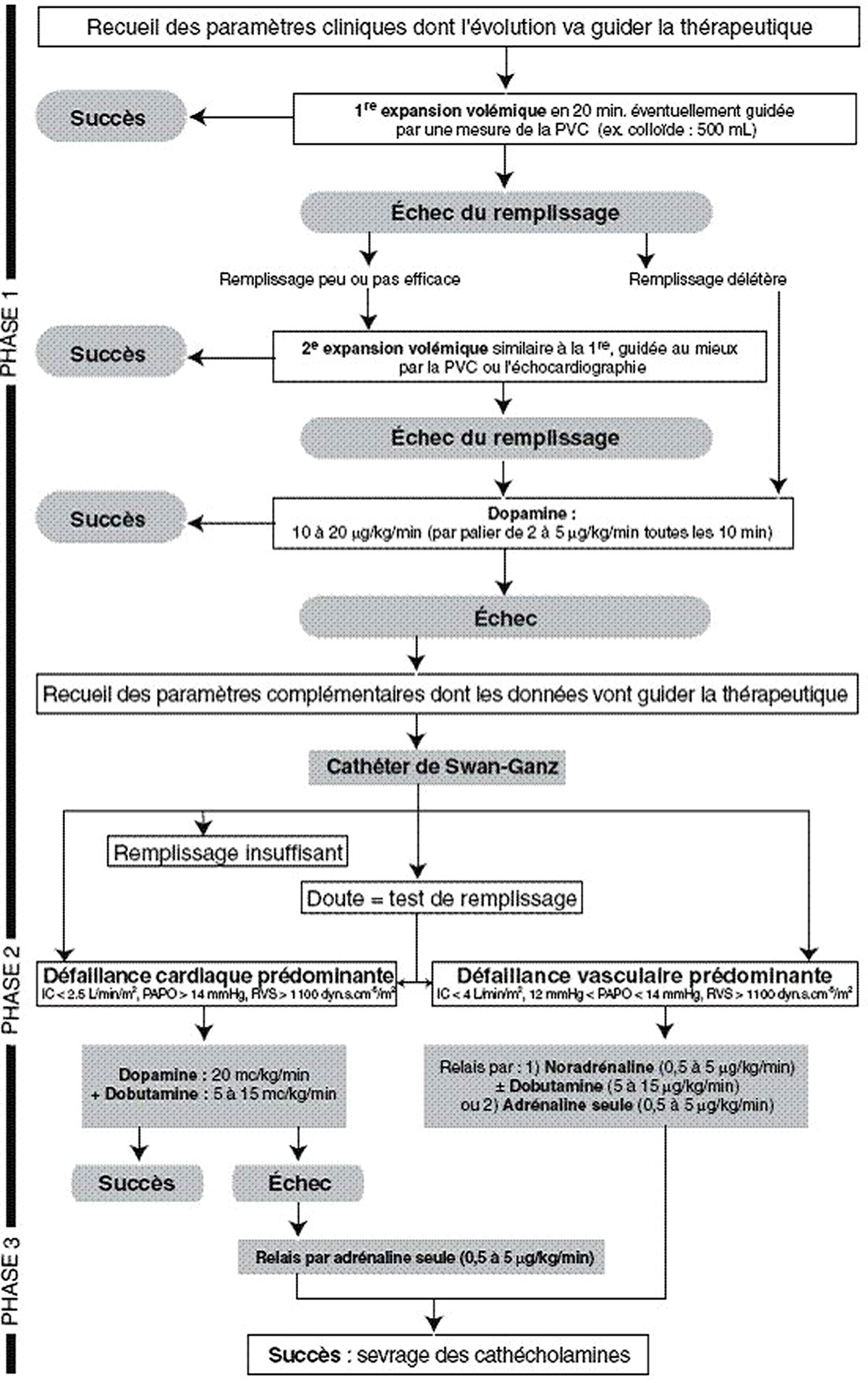
Les recommandations concernant la prise en charge de la défaillance cardiocirculatoire sont de niveau faible et reposent en partie sur les recommandations de la conférence de consensus de la Société de réanimation de langue française de 1996, visualisées sur la figure 1. Elles peuvent être individualisées en trois phases. Seule la phase 1 concerne la prise en charge aux urgences alors que les phases 2 et 3 nécessiteront l’admission dans un service de réanimation.
Figure 1 : Stratégie chez l’adulte du traitement de la défaillance cardiocirculatoire du choc septique
1. Objectifs thérapeutiques
Les objectifs thérapeutiques au cours du choc septique reposent sur la restauration d’un état hémodynamique stable avec correction de l’hypovolémie et sur l’amélioration des dysfonctions d’organes. Ils seront évalués sur des paramètres cliniques (disparition des marbrures cutanées, amélioration de l’état de conscience, reprise d’une diurèse, pression artérielle moyenne supérieure à 70 mmHg, diminution de la fréquence cardiaque et de la polypnée) et biologiques (normalisation du pH, diminution ou absence d’augmentation des lactates). L’absence de réponse au traitement nécessitera souvent, dans un premier temps, la mesure de la pression veineuse centrale.
2. Traitement initial symptomatique (phase 1)
Le traitement initial comporte le remplissage vasculaire. Celui-ci doit être réalisé sur une voie veineuse périphérique de bon calibre sur une période d’environ 30 min. Le choix du produit de remplissage repose sur l’utilisation de colloïdes bien que le débat reste ouvert entre les cristalloïdes et les macromolécules. En termes d’efficacité thérapeutique, ces produits semblent similaires si l’on respecte les équivalences en volume (500 mL de colloïde correspondant à environ 1,5 L de cristalloïdes). On utilise souvent en première intention un colloïde de type hydroxyéthylamidon (HEA). En cas d’absence de réponse au remplissage vasculaire (2 fois 500 mL de macromolécules), il sera nécessaire d’utiliser une drogue vasoactive, vasoconstrictive.
La dopamine (supérieure à 5 µg/kg/min) semble pouvoir être utilisée en première intention en cas de défaillance circulatoire résistant au remplissage vasculaire. Elle agit sur les récepteurs α vasculaires (vasoconstriction) et ß1 cardiaques (effet inotrope positif). Son effet est variable en fonction de la titration : effet ß1 >α entre 5 µg et 10 µg/kg/min ; effet α prédominant si posologie > 10 µg/kg/min. La noradrénaline (action vasoconstrictive puissante) est une alternative immédiate ou après échec d’un traitement par dopamine mais la décision doit être prise par un médecin réanimateur.
En cas de défaillance cardiocirculatoire résistant au traitement vasopresseur et inotrope, il est impératif de rechercher une insuffisance surrénale aiguë (ISA). En effet, il est absolument impossible de distinguer un tableau clinique d’ISA d’un état de choc septique. Au moindre doute, on adjoindra au traitement hémodynamique un traitement substitutif par des corticoïdes à faible dose.
3. Traitement symptomatique en réanimation (phases 2 et 3)
Un cathétérisme cardiaque droit n’est pas nécessaire à la mise en route des drogues vasoactives mais semble souhaitable dans les situations cliniques complexes (défaillance circulatoire sévère, SDRA, insuffisance rénale aiguë, etc.). L’échographie cardiaque est une alternative possible. En cas de défaillance cardiaque associée (cardiopathie sous-jacente ou dysfonction initiale liée au sepsis définie par un index cardiaque inférieur à 2,5 L/min/m2), la dobutamine peut être associée à la dopamine et/ou la noradrénaline. L’adrénaline est une alternative mais il existe un risque d’hypoperfusion au niveau de la circulation hépatosplanchnique et d’augmentation de la lactacidémie.
En l’absence de défaillance cardiaque, la dobutamine (5 à 10 gammas/kg/min) peut être associée au traitement vasopresseur (dopamine et/ou noradrénaline) afin d’améliorer la perfusion dans certains territoires, notamment hépatosplanchnique et rénal. La place de la dopexamine reste à préciser. Il n’y a aucune indication à augmenter l’index cardiaque à des taux supranormaux (> 4,5 L/ min/m2). Le monoxyde d’azote, qui exerce une puissante action vasodilatatrice, est l’un des médiateurs de la défaillance cardiocirculatoire au cours du choc septique. Cependant, l’utilisation d’inhibiteurs non sélectifs de la NO-synthase est délétère et il n’y a aucune indication à l’utilisation de bleu de méthylène. En cas d’acidose lactique, il n’y a pas d’indication d’alcalinisation.
Le traitement du syndrome de détresse respiratoire aiguë (SDRA) associé au choc septique repose sur les recommandations actuelles de la prise en charge d’un SDRA, notamment concernant une ventilation mécanique protectrice. En cas d’insuffisance rénale aiguë persistante malgré la restauration d’un état hémodynamique stable, il semble préférable d’utiliser une dialyse continue bien que le débat reste ouvert concernant l’épuration extrarénale conventionnelle.
4/5