- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Préambule
- 2 - Adaptation à la vie extra-utérine
-
3 - Reanimation en salle de naissance
- 3.1 - Anticipation
- 3.2 - Objectifs et principes de la réanimation néonatale
- 3.3 - Diagramme de réanimation
- 3.4 - Techniques de réanimation
- 3.5 - Surveillance et stabilisation
- 3.6 - Arret de reanimation
- 4 - Cas particuliers
- 5 - Bibliographie
- Version Enseignants
-
Version PDF

-
Contenu
- Annexes
- Votre Avis
- Ressources Enseignants
3 . 4 . 3 - L’oxygène en débit libre
L’apport d’oxygène en débit libre est indiqué pour :
- augmenter la concentration d’oxygène dans les voies aériennes supérieures au cours de la manœuvre d’intubation,
- corriger une SpO2 basse chez un enfant qui a des mouvements respiratoires spontanés et une fréquence cardiaque normale.
Si on utilise un ballon auto dilatable, l’oxygène est délivré au niveau du tuyau concentrateur d’O2 car il n’y a aucun débit d’O2 dans le masque si l’on n’exerce pas de pression sur le ballon.
Si on utilise une « pièce en T » l’oxygène est délivré au niveau du masque sans qu’aucune pression ne soit nécessaire.
Avec un mélangeur, la FiO2 délivrée est directement réglée sur le dispositif de ventilation.
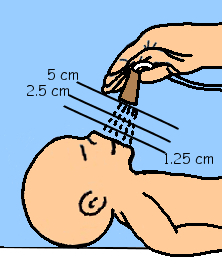
Sans mélangeur, en cas d’utilisation d’O2 pur, la FiO2 est proportionnelle à la distance entre le nez et la sortie d’oxygène.
Figure 30 : Oxygène à débit libre
3 . 4 . 4 - Intubation trachéale
3 . 4 . 4 . 1 - Indications
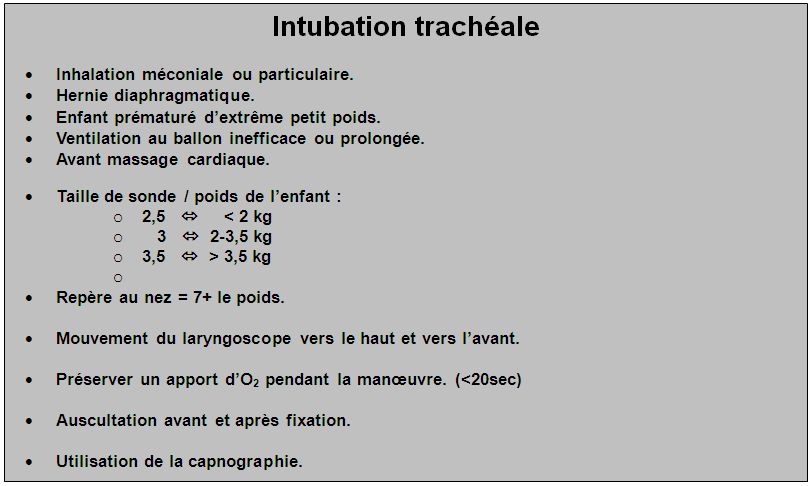
L’intubation trachéale est indiquée dans les situations suivantes :
- Ventilation au masque inefficace ou insuffisante.
- Suspicion de hernie diaphragmatique congénitale.
- Broncho aspiration en cas d’inhalation méconiale.
- Ventilation assistée prolongée.
- Massage cardiaque externe. [1-13]
3 . 4 . 4 . 2 - Matériel
L’équipement nécessaire à l’intubation trachéale comprend :
- Un manche de laryngoscope.
- Des lames droites de Miller :
- taille 1 (lg= 10cm)
- taille 0 (lg = 7,5cm)
- taille 00 pour les enfants de très petit poids
- Des piles +/- ampoules de rechange.
- Une pince de Magill.
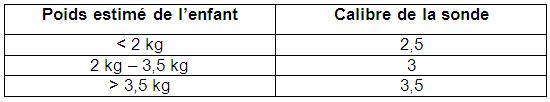
- Des sondes endo-trachéales de diamètre constant radio-opaques de calibre n°2 - 2,5 - 3 et 3,5.
- Un raccord de Beaufils.
- Des moustaches de fixation. (minimum 3)
La lame du laryngoscope doit être montée et son fonctionnement vérifié avant toute naissance susceptible de nécessiter une réanimation.
La sonde trachéale est composée d’un corps de longueur variable en fonction de la taille et d’un cobe qui permet l’adaptation standard du corps de la sonde sur les insufflateurs manuels comme sur les respirateurs. Certaines ont parfois en plus, un raccord pour l’administration de drogues intra trachéales.
Le calibre de la sonde est choisi en fonction du poids de l’enfant : [13]
La pince de Magill est indispensable lors des intubations nasotrachéales, elle sert à diriger le bout de la sonde en regard de l’œsophage, vers la trachée.
Le raccord de Beaufils est un prolongateur placé entre le cobe et le corps de la sonde qui permet d’assurer un apport d’oxygène pendant la manœuvre d’intubation.
Il est surtout utilisé dans les prises en charge programmée car sa mise en place ne doit pas faire perdre de temps en cas de réanimation inopinée et doit être retiré immédiatement après la mise en place de la sonde.
Les moustaches, généralement réalisées avec du Strapal®, doivent être préparées à l’avance et disponibles rapidement.
3 . 4 . 4 . 3 - Technique
En France, la plupart des néonatologues ont recours à l’intubation nasotrachéale qui assure une meilleure fixation de la sonde que l’intubation orale pourtant plus rapide.
Position de l’enfant
L’enfant doit être maintenu dans une position identique à celle recommandée pour la ventilation au masque, c'est-à-dire en position neutre le cou légèrement défléchi.
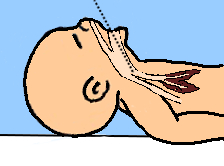
Mise en place du laryngoscope
Le manche du laryngoscope est saisi directement par la main gauche afin d’éviter les manipulations supplémentaires.
Il peut être utile de stabiliser la tête de l’enfant avec la main droite pour introduire la lame dans la bouche plus facilement.
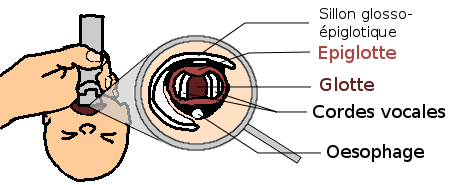
La lame du laryngoscope est introduite dans la partie droite de la bouche.
La langue est refoulée sur la gauche afin de bien voir la luette.
Le bout de la lame est inséré dans la vallécule (sillon glosso-épiglottique) ou au sommet de l’épiglotte puis soulevé doucement pour exposer les cordes vocales.
Il s’agit d’un mouvement de traction vers le haut et l’avant et non pas d’un mouvement de bascule de la lame sur le maxillaire inférieur. Ce dernier étant beaucoup plus traumatique et surtout moins efficace.
Une pression douce sur l’os cricoïde peut être utile dans certains cas pour faciliter l’exposition de la région glottique.
Figure 41 : Position du laryngoscope
Source : UVMaF
Mise en place de la sonde
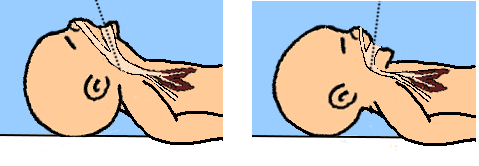
En cas d’intubation nasale, la sonde doit être préalablement introduite de 4-5 cm par le nez avant d’exposer la trachée. L’extrémité de la sonde est alors bien visible dans la région glottique.
La pince de Magill, utilisée pour guider la sonde entre les cordes vocales est introduite le long de la lame du laryngoscope.
L’extrémité de la sonde, qui se trouve en regard de l’œsophage, est saisie à environ 3cm et dirigée vers le haut. La totalité de l’extrémité noire de la sonde (2.5cm) doit passer les cordes vocales.
Le repère visible au niveau du nez doit répondre à la règle : 7 + le poids, ce qui correspond à la longueur de sonde enfoncée.
En cas d’intubation orale, la sonde est introduite directement entre les cordes vocales.
La totalité de l’extrémité noire de la sonde (2.5cm) doit passer les cordes vocales.
Le repère visible au niveau aux lèvres répond à la règle : 6 + le poids.
La lame est retirée tout en immobilisant la sonde afin de prévenir tout retrait accidentel.
La fixation s’effectue à l’aide de moustaches après vérification du bon positionnement de la sonde.
Une nouvelle auscultation est nécessaire après fixation des moustaches pour s’assurer que la sonde est toujours bien en place.
Figure 42 : Intubation par la bouche
Source : UVMaF
Figure 43 : Intubation par le nez
Source : UVMaF
La manœuvre d’intubation ne doit pas excéder 20 à 30 secondes.
En cas de difficultés il convient de retirer le laryngoscope et de reprendre la ventilation au masque.
Par ailleurs, il est recommandé de maintenir un apport d’oxygène pendant toute la durée de la manœuvre afin de diminuer le risque d’hypoxie. (O2 libre ou raccord de Beaufils)
En cas d’intubation sélective, il convient de retirer la sonde d’environ 1cm et de vérifier à nouveau par l’auscultation la symétrie du murmure vésiculaire.
3 . 4 . 4 . 4 - Vérification
Plusieurs éléments sont à vérifier pour s’assurer de la bonne position de la sonde :
Premièrement : le repère de la sonde
- Au niveau du nez, le repère = 7 + le poids.
- Au niveau de la bouche, le repère = 6 + le poids.
Deuxièmement : l’auscultation.
Ausculter à l’aide du stéthoscope les deux champs pulmonaires au niveau des creux axillaires ou en sous claviculaire, puis le creux épigastrique. Le murmure vésiculaire doit être identique des deux cotés et l’on ne doit rien entendre au niveau de l’estomac.
L’asymétrie du murmure vésiculaire à l’auscultation signifie généralement une intubation sélective (le plus souvent du coté droit) mais peut aussi évoquer un pneumothorax ou une hernie diaphragmatique.
Troisièmement : la mesure du Co2 expiré par la capnographie. [1-14]
C’est une méthode fiable aujourd’hui recommandée pour confirmer la bonne position de la sonde d’intubation lorsque le nouveau-né a une circulation spontanée efficace.
Le diagnostic de certitude de la bonne position de la sonde est apporté par la radiographie du thorax de face. L’extrémité distale de la sonde doit se situer à mi chemin entre les clavicules et la carène.
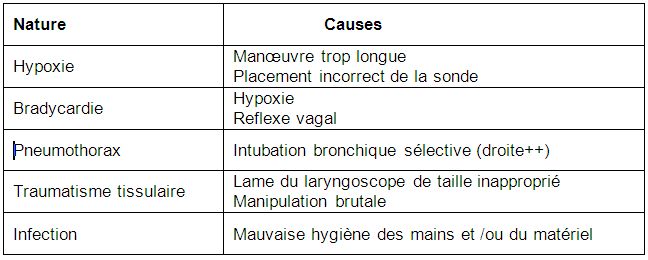
3 . 4 . 4 . 5 - Complications
Les complications les plus fréquentes sont regroupées dans le tableau ci-dessous :
7/11


.jpg)