- Pré-requis et Objectifs
- Cours
- Annexes
- Votre Avis
- Ressources Enseignants
2 - La surveillance clinique de la délivrance
La troisième période du travail est une étape aussi importante que les précédentes, même si elle ne concerne plus le fœtus directement.
C'est la phase la plus à risque pour la mère. L’hémorragie du post-partum représentant la principale cause de mortalité maternelle en France.
Les éléments de surveillance sont strictement cliniques.
2 . 1 - Surveillance pendant la période de rémission clinique
Elle correspond à la rétraction utérine : la femme est calme, ne ressentant pas de contractions utérines. L'utérus est rétracté, sa limite supérieure se situant aux alentours de l'ombilic (2-3 cm sous l'ombilic). Il est visible au travers de la paroi abdominale maternelle.
Cette période dure en moyenne 10 à 15 minutes et ne doit pas excéder 30 minutes.
Toute manœuvre intempestive durant cette période (expression utérine, traction sur le cordon…) risque de provoquer une complication (en particulier un enchatonnement du placenta).
Pour ne pas sous estimer une déperdition sanguine, la surveillance de cette phase est centrée sur :
- l’analyse des paramètres vitaux (pouls ,TA, conscience…),
- l’estimation du volume utérin,
- la visualisation de l'écoulement vulvaire ( Figure 4).
Afin de procéder à une évaluation objective de la déperdition sanguine, il est recommandé d’utiliser un sac de recueil gradué.
Figure 4
2 . 2 - Surveillance des signes annonciateurs du décollement
Les signes annonciateurs sont :
- la perception de la reprise des contractions utérines par la patiente (sauf si l'analgésie est encore importante),
- l’apparition d'un petit filet sanguin à la vulve,
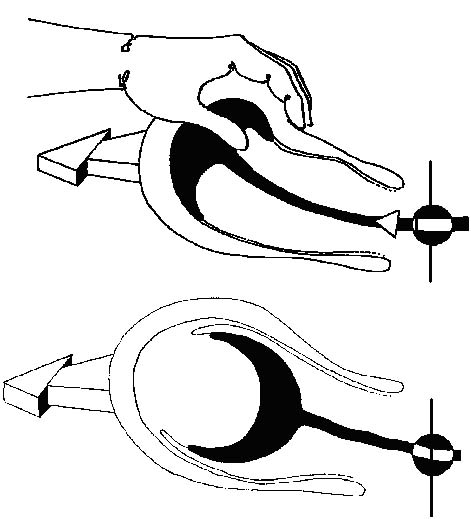
- l’ascension du fond utérin en sus-ombilical, avec souvent une latéro-déviation. À l'examen, le fond utérin remonte à 3-4 cm au-dessus de l'ombilic (le placenta tombe dans le segment inférieur qui se déplisse, surélevant le corps utérin), et s’incline vers la droite.
La certitude d'un décollement placentaire est apportée par la manœuvre du refoulement utérin, par une main du déplissement du segment inférieur vers le haut. La remontée du corps utérin provoquée par cette manœuvre n'ascensionne pas le cordon.
Parfois le cordon remonte alors que le placenta est décollé, cela signe son incarcération dans l'utérus, avec la même prise en charge qu'un non-décollement (Figure 5).
2 . 3 - Expulsion du placenta
Dès que le placenta est dans le vagin, le fond utérin redescend sous l'ombilic.
Le moyen le plus simple de savoir si le placenta est le toucher vaginal.
La présence du placenta dans le vagin peut déclencher chez la patiente, non analgésiée, le besoin de pousser. Pour que les membranes ne se déchirent pas, il faut accompagner cette expulsion en soutenant le placenta.
L’expulsion du placenta s’accompagne de l’extériorisation de l'hématome rétroplacentaire physiologique.
Si les efforts expulsifs de la patiente ne suffisent pas, le fond utérin sera empaumé afin de maintenir l’utérus dans l’axe du vagin et l’expulsion sera aidée par une traction douce du cordon.
Le décollement des membranes est facilité par le déplissement du segment inférieur qui permet le refoulement du corps utérin vers le haut. Leur extériorisation est accompagnée par un mouvement de rotation qui permet de les vriller et limite les déchirures. L’expulsion de la partie terminale des membranes peut être effectuée à l'aide d’une pince de Kocher.
L'expulsion peut se faire selon les deux modes citez plus haut : mode Baudelocque, lorsque la face fœtale se présente en premier ; et mode Duncan, lorsque à l'inverse c'est la face maternelle du placenta.
2 . 4 - Contrôle de la rétraction utérine
Le placenta évacué, il faut :
- réévaluer l'état général de la patiente (pouls, tension artérielle, conscience, téguments…),
- s'assurer de la présence du « globe utérin de sécurité », c’est-à-dire un utérus tonique et sous-ombilical,
- exprimer régulièrement l’utérus afin d’évacuer les caillots,
- vérifier l'absence de saignements vulvaires anormalement abondants.
La déperdition sanguine qui reste difficile à évaluer cliniquement, se situe aux alentours de 300 ml. On parlera d’hémorragie à partir de 500 ml.
2/6