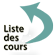- Pré-requis et Objectifs
- Cours
- Evaluations
- Annexes
- Votre Avis
- Ressources Enseignants
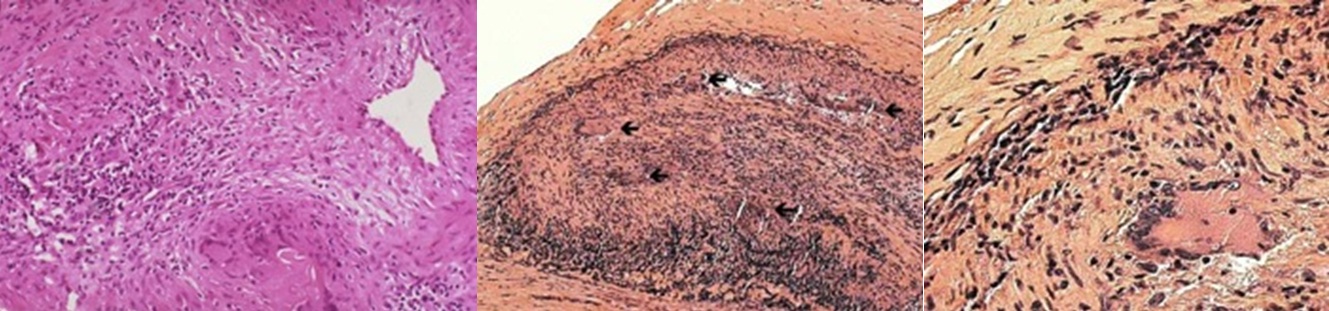
5 - Pathologie
5 . 1 - Morphologie
Il existe une inflammation segmentaire chronique de la paroi artérielle, avec une inflammation granulomateuse centrée sur la membrane élastique interne. Les cellules géantes sont fréquentes. Une calcification de la membrane élastique interne paraît indispensable au déclenchement de la réaction inflammatoire. Les premières étapes du processus semblent impliquer une réaction cellulaire à corps étranger, les premières cellules géantes pourraient être dues à la fusion de cellules musculaires lisses ; l'infiltration lymphocytaire T paraît seulement secondaire. Des cellules géantes de type Langhans, d'origine macrophagique sont encore plus tardives.
Image
Les artères sont dilatées, mais l'intima est très épaissie pouvant entraîner des complications ischémiques dans le territoire en aval. Cet épaississement serait en rapport avec une sécrétion accrue de PDGF par les macrophages de l'infiltrat inflammatoire, plus qu'en rapport avec une invasion locale par des cellules qui reste minimale.
5 . 2 - Immunologie
L'infiltrat inflammatoire est constitué de lymphocytes, macrophages et de cellules multinucléées à cellules géantes. La majorité des lymphocytes sont des cellules T CD4+, avec moins de cellules T CD8+, et encore moins de lymphocytes B. Les polynucléaires ne sont pas impliqués. Une fraction des T lymphocytes expriment HLA-DR, les récepteurs à la transferrine (CD71), et/ou des récepteurs à l'IL-2 (CD25), et CD54. La population T CD4° est polyclonale et très hétérogène. La plupart des Vb du TCR (1-20) sont représentés. Une autre étude a retrouvé des clones similaires dans différents segments d'une même artère enflammée.
La production de cytokines par les macrophages implique l'IL-1b, l'IL-6, le TGF-b et par les lymphocytes T, l'IL-2 dans les artères non enflammées de patients atteints de PMR, alors que l'interféron-gamma paraît spécifique du développement de réactions granulomateuses locales.
La localisation éventuelle de l'antigène responsable pourrait être l'adventice ou un matériel
5 . 3 - Diagnostic différentiel
Il est souvent difficile, car les symptômes ne sont pas spécifiques et l'examen clinique reste souvent pauvre, associant le plus souvent douleur, raideur, et VS élevée. D'autre part, à l'âge de survenue de ces affections, des pathologies associées brouillent souvent le tableau clinique :
- arthrose,
- PR (douleur et arthrites distales),
- polymyosite (faiblesse musculaire > douleur),
- cancer,
- frozen shoulder,
- B27 pathologies,
- amylose.
5 . 4 - Diagnostic positif
- Infiltrat inflammatoire dense granulomateux ressemble au Takayasu.
- Panartérite avec granulome à cellules géantes à proximité d'une limitante élastique interne fragmentée.
- Artère de gros et moyen calibre, segmentaire.
- Plusieurs propositions de critères ont été élaborées :
- Hunder 1982,
- Healey 1984,
- Bird 1979.
5 . 5 - Hypothèses pathogéniques
5 . 5 . 1 - Hypothèses immunologiques
- T plus que B.
- Restriction de clonalité in situ.
- Tissus Ig, C.
- Cellules macrophages, cellules multinucléées CD4, interféron gamma + dans l'adventice avec macrophages CD68+ IL-1beta +, IL-6, TGF-Beta métalloprotéinases ; NO synthase inductible ICAM élevé.
- Synovites CD68, macrophages peu de neutro peu de b gamma delta, NK.
- Prédominance T CD4, mémoire classe II sur macrophage et T, pas cellules endothéliales.
- Complexes immuns.
5 . 5 . 2 - Hypothèses infectieuses
- Adénovirus VRS, Mycoplasma pneumoniae, Parvocirus B19, Chlamydia pneumoniae.
- Anticorps IgM.
- DNA VZV.
5 . 6 - Conduite à tenir
- La corticothérapie est obligatoire. Les anti-inflammatoires non-stéroïdiens (AINS) peuvent avoir un effet symptomatique mais ils ne préviennent pas les complications. Sous corticoïdes, la réponse clinique doit survenir en quelques jours sur la symptomatologie mais il n'y a pas de preuve objective que le temps d'évolution est réduit.
- La dose à prescrire reste l'objet de discussions. Habituellement, dans la maladie de Horton, dans la pseudo-polyarthrite rhizomélique, la durée du traitement Une surveillance clinique et biologique régulière est de mise élevée ? En fait individualisé et prudente utiliser doses plus faibles.
- Peu d'études cliniques.
- Complication des traitements corticoïdes.
- Prévention Calcium Vit D calcitonine, diphosphonates.
- Durée traitement et ou maladie 2 ans, plus de 2 ans en Europe, ¾ arrêt aux USA.
- 10-20 mg par jour, réduction 1mg tous les 15 jours.
5/7