6 - Hyperparathyroïdie primitive (voir aussi le chapitre 20 : « Hypercalcémie »)
L’hyperparathyroïdie primitive (HPP) est une endocrinopathie fréquente, notamment chez la femme ménopausée, où sa prévalence est 20 fois supérieure (21/ 1 000) à celle qui est observée dans la population générale (1/1 000). L’incidence de l’ostéoporose est élevée, même en cas d’HPP asymptomatique, et serait présente, en fonction du site osseux mesuré, chez 12 à 52 % des patients. Elle doit donc être recherchée systématiquement par une mesure de la DMO par DEXA, car sa présence conditionne la conduite thérapeutique à tenir et notamment l’indication chirurgicale, comme le soulignent les différentes recommandations des conférences de consensus tenues aux États-Unis et en France.
A. Physiopathologie de l’atteinte osseuse
La production continue d’HPT, comme celle qui existe dans l’HPP, stimule l’ostéoclastogenèse et donc la résorption osseuse, en augmentant d’une part la différenciation des ostéoclastes à partir de leurs précurseurs hématopoïétiques, et d’autre part l’activité des ostéoclastes matures. Cet effet est indirect et passe par l’ostéoblaste, qui joue un rôle pivot tant dans les actions cataboliques que dans les actions anaboliques de l’HPT sur l’os. Globalement, une sécrétion élevée et continue d’HPT augmente le remodelage osseux au bénéfice de la résorption osseuse, de façon prépondérante au niveau de l’os cortical, avec augmentation de la porosité et amincissement du cortex. L’os trabéculaire est en principe conservé.
B. Masse osseuse et risque fracturaire
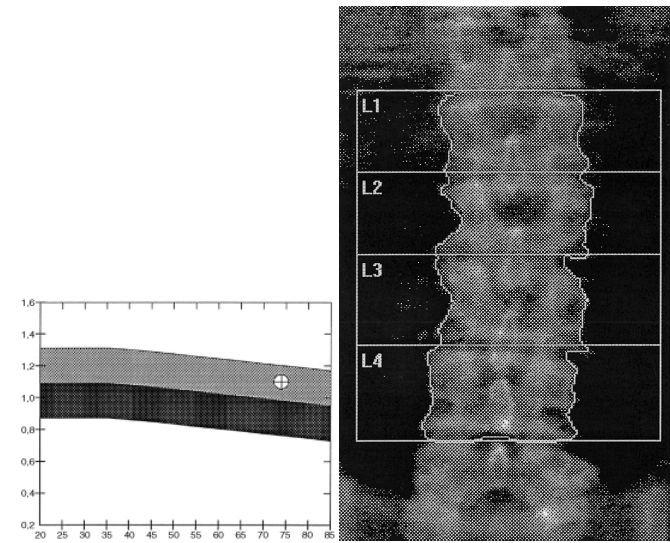
L’HPP est donc caractérisée par une diminution de la DMO, prédominante sur l’os cortical (tiers proximal du radius, fémur) et peu ou pas marquée au niveau trabéculaire (vertèbres) (figure 8.7).
La diminution de la masse osseuse est en général limitée, de l’ordre de 10 % par rapport aux valeurs normales pour l’âge. La perte osseuse passerait par une phase rapide et précoce, suivie d’une stabilisation secondaire, mais l’évolution au plan individuel reste difficile à prédire. La survenue de la ménopause au cours de cette évolution est bien sûr susceptible d’aggraver la perte osseuse, et doit conduire à réévaluer la densité osseuse et le niveau du remodelage osseux. L’évolution de la masse osseuse après parathyroïdectomie (PTX) commence à être mieux connue grâce au suivi densitométrique des patients opérés. Dans l’ensemble, une récupération partielle de la masse osseuse est observée, dont l’importance est fonction du type d’os (plus importante au niveau vertébral que périphérique), de la gravité de l’hyperparathyroïdie (taux d’HPT et des phosphatases alcalines) et du niveau d’atteinte initiale.
L’augmentation du risque fracturaire chez les patients ayant une HPP reste un sujet débattu en l’absence de données concluantes. Les fractures intéressent le plus souvent les vertèbres et l’extrémité inférieure du radius, les métacarpes, mais rarement le col du fémur, ce qui pourrait sembler paradoxal du fait de la prépondérance de l’atteinte corticale de l’HPT. En fait, il est possible que les effets de l’HPT sur la géométrie de l’os (augmentation du diamètre osseux et donc de la résistance mécanique) expliquent une partie des résultats observés. Dans les études retrouvant un risque fracturaire accru, on note que l’augmentation du risque apparaît surtout dans les années précédant l’acte chirurgical, c’est-à-dire après plusieurs années d’évolution de la pathologie. De même, cette augmentation du risque s’estomperait rapidement après la PTX (tableau 8.II), le risque redevenant comparable à celui lié à l’âge dans un délai de 2 à 10 ans.
| Base | Options |
| Formule et numération sanguine | E2, FSH, PRL, testostérone, LH |
| Électrophorèse des protéines | Cortisolémie après 1 mg de dexaméthasone à 0 h, cortisol salivaire à 0 h, cortisolurie des 24 h |
| Calcium, phosphate, albumine, créatinine | ASAT, ALAT, gamma-GT |
| Calciurie des 24 h et créatininurie, natriurèse | Phosphatases alcalines totales et osseuses |
| TSH, 25-OH-D, PTH | Anticorps antitransglutaminase Glycémie à jeun Sérologie VIH Recherche anomalie du gène COL1A |
C. Prévention et traitement
L’atteinte osseuse constitue un des éléments essentiels de décision de la conduite à tenir lorsque l’HPP est asymptomatique. La densité osseuse doit être mesurée par DEXA sur plusieurs sites osseux (col du fémur, vertèbres, radius distal), et la constatation d’un T-score £– 2,5 est considérée comme une indication au traitement chirurgical. Il n’existe pas actuellement de consensus sur l’utilisation des marqueurs biologiques du remodelage osseux dans l’aide à la décision thérapeutique.
Lorsque le traitement chirurgical (pour différentes raisons) n’est pas possible, l’utilisation d’un agent anti-ostéoclastique (estrogènes, raloxifène, bisphosphonates) ou de calcium ruétique (qui abaisse seul la PTH) pourra être discutée en fonction de la situation clinique, si le risque de fracture est avéré ou s’il existe déjà des fractures. En cas de non-indication du traitement chirurgical, une simple surveillance de l’état osseux et une réévaluation périodique (1 ou 2 ans) du risque fracturaire sont conseillées.