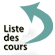4 - Goitres simples
4 . 1 - Physiopathologie
1. Facteurs nutritionnels
La carence iodée contribue à la constitution des goitres simples. Cette pathologie est rencontrée à l’état endémique dans de larges zones du globe (plus de 1,5 milliard d’individus touchés). On considère qu’elle demeure sporadique si moins de 10 % de la population des enfants est touchée. En France, le goitre simple concerne moins de 5 % de la population en âge scolaire, mais sa prévalence avoisine 10 % chez les adultes.
Le développement du goitre répond à un mécanisme adaptatif thyroïdien, à type d’hyperplasie, assurant la persistance d’une synthèse hormonale de T4 et T3 malgré des apports nutritionnels en iode insuffisants (apports conseillés > 150 mg/j). Cette adaptation se fait sans élévation du taux circulant de TSH, mais par une augmentation de la sensibilité des cellules thyroïdiennes à l’hormone, induite par le déficit en iode lui-même.
2. Facteurs génétiques
Cette pathologie se concentre souvent dans quelques familles, d’où l’importance des antécédents familiaux à préciser dans les observations.
3. Facteurs hormonaux
Les femmes sont les plus concernées, du fait :
- des estrogènes, qui favorisent l’hyperplasie épithéliale et réduisent l’entrée de l’iode dans la thyroïde ;
- des grossesses surtout : il existe une augmentation de volume de la thyroïde de 10 à 20 % durant toute grossesse, augmentation plus importante en cas de carence iodée. Ainsi, beaucoup de goitres ne régressent pas après l’accouchement.
4. Tabac
Le tabac est un facteur favorisant : présence de thiocyanate qui est un compétiteur de l’iode.
4 . 2 - Histoire naturelle du goitre simple
1. Goitre diffus
Le goitre se révèle vers l’adolescence.
Il s’agit alors d’un goitre diffus, avec hyperplasie homogène, susceptible :
- de régresser ;
- de rester stable ;
- ou de se compliquer selon les facteurs favorisants (génétique, grossesse, environnement).
Lorsque le goitre se complique, cela survient à long terme, très progressivement. La question du traitement ne sera souvent soulevée que tardivement (à tort, car il faudrait prendre en charge les patients plus tôt en surveillant convenablement l’évolution des goitres), chez des patients âgés présentant des pathologies associées, ce qui rend plus difficile la prise en charge.
2. Goitre multinodulaire
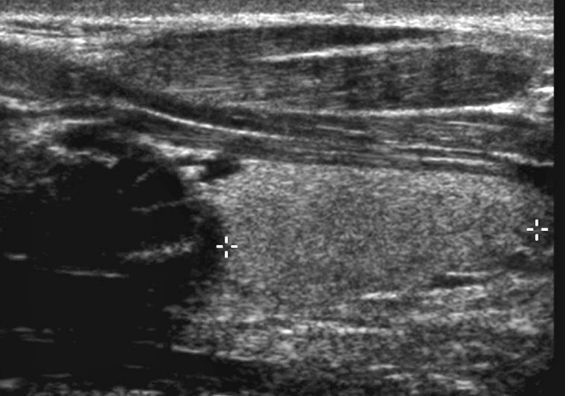
Le goitre, au début homogène, va au bout de quelques années être le siège de tumeurs (adénomes, voire cancers) ou de pseudotumeurs (zones de remaniement définissant des nodules limités par des zones de fibrose). Cliniquement, le goitre devient multinodulaire, les lésions sont alors irréversibles.
3. Goitre multinodulaire toxique
Quand les nodules néoformés sont fonctionnels (nodules chauds captant l’iode) et autonomes vis-à-vis de la TSH (synthèse de T4 ou T3 indépendante de la TSH circulante), leur activité s’additionne au fur et à mesure des années jusqu’à faire virer le goitre vers l’hyperthyroïdie (goitre multinodulaire toxique). La prise exogène d’iode en grande quantité (produit de contraste iodé, ou amiodarone par exemple) est un facteur qui favorise ce passage à la toxicité (hyperthyroïdie).
4. Goitre compressif
L’augmentation du volume du goitre et l’acquisition de nodules peuvent entraîner des signes de compression locale d’autant plus dangereux que le développement se fera en intrathoracique (goitres plongeants), avec possibilité de syndrome asphyxique par compression trachéale.
Les signes de compression sont :
- la dyspnée inspiratoire par compression trachéale ;
- plus rarement, la dysphonie par compression du nerf récurrent ;
- la dysphagie par compression œsophagienne ;
- le développement d’un syndrome cave supérieur par compression veineuse profonde.
La gêne au retour veineux est démasquée par la manœuvre de Pemberton (la levée des bras, collés contre les oreilles, entraîne un aspect cramoisi du visage).
Enfin, le développement d’un goitre multinodulaire rend très difficile le dépistage d’un carcinome thyroïdien au sein des nombreux nodules (+++).
4 . 3 - Exploration des goitres
L’exploration des goitres repose sur différentes méthodes et mesures.
1. Clinique
La clinique permet :
- de mesurer la partie palpable du goitre ;
- de repérer les éventuels nodules (à reporter dans l’observation sur un schéma anatomique) ;
- d’apprécier son caractère mobile à la déglutition ;
- de rechercher son retentissement sur les organes de voisinage ;
- de préciser l’existence ou non d’adénopathie cervicale.
2. Dosage de TSH (+++)
La TSH est par définition normale dans les goitres simples. Lorsque ceux-ci s’organisent en nodules, la baisse de la TSH est le premier signe marquant le passage vers l’hyperthyroïdie.
3. Anticorps antithyroïdiens
Les anticorps antithyroïdiens sont négatifs (ou présents à un titre modeste), ce qui constitue un élément important du diagnostic différentiel des thyroïdites chroniques d’origine auto-immunitaire.
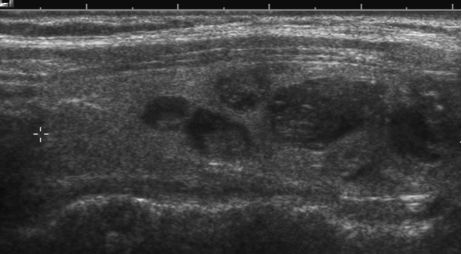
4. Échographie
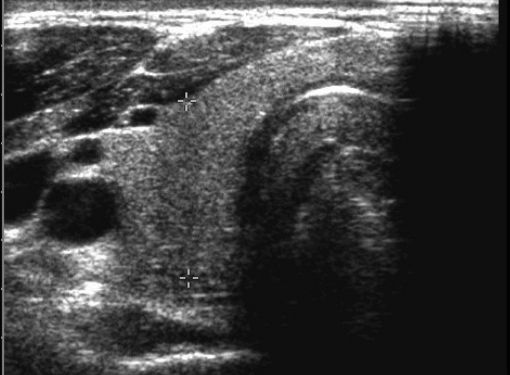
L’échographie de la thyroïde permet (voir aussi chapitre 1) :
- une évaluation précise du volume de la glande ;
- de montrer une thyroïde homogène isoéchogène dans les goitres diffus (figure 14.1) ;
- une description précise des nodules de la partie cervicale des goitres multinodulaires : aspect, mesure et localisation des nodules à reporter sur un schéma pour permettre un suivi longitudinal (figure 14.2).