- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Description anatomique
- 2 - Structure
- 3 - Physiologie
- 4 - Anomalies morphologiques
- 5 - Anomalies d’insertion
- 6 - Anomalies des vaisseaux du cordon
- 7 - Anomalies de voisinage
- 8 - Tumeurs organiques
- 9 - Lésions mécaniques et positions vicieuses
- 10 - Lésions infectieuses : funiculites
- 11 - Bibliographie
- Version Enseignants
-
Version PDF

-
Contenu
- Annexes
- Votre Avis
- Ressources Enseignants
9 - Lésions mécaniques et positions vicieuses
9 . 1 - Nœuds du cordon
Les nœuds du cordon (vrais nœuds) se forment précocement au cours de la grossesse, au 4ème mois de la grossesse, car à ce terme le fœtus peut passer à travers une boucle du cordon.
Leur fréquence est de 2 % des grossesses normales.
Les facteurs favorisant sont :
- une longueur excessive du cordon,
- un excès de liquide amniotique,
- un fœtus très actif.
Généralement, ils sont peu serrés, n’entravant pas la circulation fœtoplacentaire avec aucune manifestation clinique et ils sont découverts fortuitement après l’accouchement.
Cependant, lorsque le cordon est fin avec une gelée de Wharton peu abondante, il est plus exposé à l’occlusion de la circulation veineuse par le nœud en entrainant des manifestations symptomatiques par des troubles du RCF lors de l’accouchement.
Les enroulements du cordon avec nœuds sont particulièrement retrouvés dans les grossesses gémellaires monochoriales, monoamniotiques.
Pour affirmer que le nœud est responsable d’une mort in utero, le cordon doit présenter des lésions spécifiques :
- diminution de la gelée de Wharton au niveau du nœud ;
- congestion veineuse ;
- thrombose veineuse totale ou partielle.
9 . 2 - Circulaires et bretelles du cordon
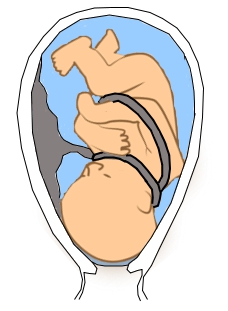
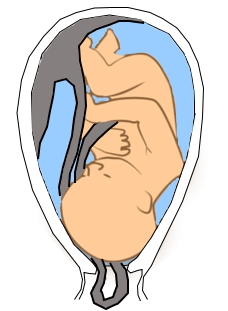
Ce sont des enroulements du cordon autour d’un segment du corps fœtal, unique ou multiple dans 15 à 30 % des accouchements. Ils siègent principalement autour du cou (circulaire cervicale). Si l’enroulement s’effectue autour du tronc fœtal on parle alors d’une bretelle, d’une écharpe ou d’une bandoulière (figure 8).
Figure 8 : Circulaires du cordon
Ces enroulements sont beaucoup plus fréquents sur des cordons longs et chacun de ces enroulements raccourcissent la longueur fonctionnelle du cordon de 15 à 20 %, entrainant paradoxalement des cordons trop courts pour 62 % des cas.
Le diagnostic échographique est possible pendant la grossesse. C’est au cours du 3ème trimestre de la grossesse, que la recherche doit être pratiquée couramment et avant toute tentative de version par manœuvre externe car la présence de circulaire doit faire l’objet d’une discussion concernant ce geste.
Au cours du travail, le diagnostic peut être évoqué devant des anomalies du RCF survenant pendant une contraction utérine, ou un défaut de progression de la présentation.
9 . 2 . 1 - Complications des circulaires et des bretelles
9 . 2 . 1 . 1 - Au cours de la grossesse
Il est rare qu’un circulaire entraîne un décès in utero. L’attribution de la responsabilité d’une circulaire dans la mort fœtale ne peut se faire que s’il existe des lésions anatomiques caractéristiques. La mort fœtale par strangulation nécessite la présence de nombreux circulaires, précoces et serrés avec une empreinte du cordon profonde, la présente des pétéchies faciales, et des hémorragies sous-conjonctivales.
9 . 2 . 1 . 2 - Au cours du travail
Les anomalies du RCF :
- dans 20 à 30 % des cas, aucune anomalie du RCF n’est constatée et le circulaire n’est découvert qu’au moment de l’expulsion fœtale ;
- dans 50 % des cas, il existe des ralentissements variables prédominant au cours de la 2ème phase du travail et une acidose métabolique peut être constituée à la naissance du nouveau-né ; notons également que la compression du cordon ou la diminution du débit sanguin dans le cordon, à l’origine des ralentissements variables, peuvent être dues à la préhension du cordon par la main fœtale.
Une rupture du cordon est exceptionnelle.
Un décollement prématuré du placenta est aussi une complication rare voir même exceptionnelle.
Il est rare qu’un circulaire entraîne un décès in utero.
Le raccourcissement relatif du cordon peut aussi entraver la descente fœtale et allonger la durée du travail.
Enfin, il est parfois nécessaire de sectionner le cordon entre deux pinces avant de pratiquer le dégagement des épaules fœtales.
Une anémie fœtale à la naissance, due à une hémorragie fœtomaternelle, peut être recherchée systématiquement dans les circulaires serrées.
9 . 3 - Procidence, procubitus, latérocidence
9 . 3 . 1 - Définitions
Il s’agit d’une situation d’extrême urgence obstétricale.
- La procidence du cordon est définie comme la chute du cordon devant de la présentation après rupture des membranes. Elle est due à une mauvaise accommodation de la présentation sur le segment inférieur. La procidence est dite :
- du 1er degré : lorsque le cordon reste dans le vagin au niveau du col,
- du 2ème degré : lorsque le cordon atteint la vulve,
- du 3ème degré : lorsque le cordon est à l’extérieur de la vulve.
- Il existe d’autres variétés de procidence :
- le procubitus du cordon : le cordon est devant la présentation, mais les membranes sont intactes.
- la latérocidence du cordon : le cordon est situé latéralement par rapport à la présentation et n’apparaît pas au niveau du col.
- la procidence compliquée qui associe cordon et membre.
La fréquence de la procidence varie de 0,33 à 0,66 % des accouchements.
9 . 3 . 2 - Étiologie
9 . 3 . 2 . 1 - Les facteurs ovulaires
- Le type de présentation :
- présentation podalique (risque X 10),
- présentation de l’épaule (risque X 40) ;
- La prématurité (risque X 3 lorsque l’enfant à un poids < 2500 g) ;
- Les grossesses multiples : De multiples facteurs interfèrent dans la genèse de la procidence : la prématurité, l’hydramnios, la présentation haute et mobile ;
- La longueur du cordon (risque X 6 lorsque la longueur du cordon est > à 75 cm) ;
- Le placenta praevia : La flaccidité du cordon, liée à l’hypotension fœtale, favoriserait la chute du cordon au-devant d’une présentation mal adaptée au segment inférieur ;
- L’hydramnios : Le pourcentage est faible. Ceci est probablement lié aux précautions prises au moment de la RAM ;
- La rupture prématurée des membranes.
9 . 3 . 2 . 2 - Les facteurs maternels
- La disproportion fœto-pelvienne,
- La multiparité,
- Les tumeurs pelviennes praevia.
9 . 3 . 2 . 3 - Les facteurs iatrogènes
- L’amniotomie est un facteur important dans la genèse de la procidence puisqu’elle est associée à celle-ci dans 12 à 20 % des cas.
- Le refoulement manuel de la présentation au cours du travail.
- La VMI sur le 2ème jumeau peut entraîner le cordon au-devant du siège.
- La VME.
9 . 3 . 3 - Conséquences physiopathologiques
L’hypoxie anoxie ou la mort fœtale sont liés à 3 facteurs :
- La compression des vaisseaux ombilicaux. La conséquence de la procidence est l’interruption ou la diminution de la circulation ombilicale qui entraîne l’anoxie du fœtus. Dans la présentation céphalique, le cordon est fortement serré entre la présentation dure qu’est la tête et la paroi dure de l’arc antérieur du bassin et plus particulièrement lors de chaque contraction utérine. Dans certaines présentations du siège et dans le cas de têtes fœtales très petites, la compression est moins importante. Dans la présentation de l’épaule, la compression peut être inexistante.
- La dessiccation du cordon est exceptionnelle et correspond aux procidences du 3ème degré négligées. En effet, il a été montré que le fait de sortir le cordon de son milieu aqueux entraînait rapidement une diminution de son débit circulatoire.
- La mort réflexe a été décrite par certains auteurs et correspondrait à un arrêt brutal des BDC fœtal au moment où le cordon est touché par les doigts.
9 . 3 . 4 - Diagnostic
- Le diagnostic de procubitus peut se faire par le TV par la palpation d’une masse pulsatile située dans la PDE. Le diagnostic peut être confirmé par un ralentissement du RCF lorsque la présentation se fixe ou s’engage, ou par une image échographique. Le diagnostic différentiel est celui d’un vaisseau praevia, lors d’une insertion vélamenteuse du cordon.
- La procidence est facile à diagnostiquer car le cordon est palpé dans le vagin lors de la rupture des membranes. Au palper, on perçoit une masse pulsatile, synchrone au pouls fœtal. Parfois le cordon est visible à la vulve (procidence du 3ème degré).
- La latérocidence est plus difficile à diagnostiquer. Elle est suspectée sur des ralentissements variables sévères, non corrigés par le décubitus latéral gauche et par l’oxygénothérapie. Le refoulement de la présentation peut corriger le ralentissement.
9 . 3 . 5 - Pronostic fœtal
Le pronostic fœtal est réservé puisque le taux de mortalité fœtal est de 10 à 20 %. Une étude menée par Cushner en 1961 montre que 3 enfants sur 66 présentent un retard psychomoteur. Les séquelles néonatales sont le fait de souffrances graves, de la prématurité et des traumatismes néonatals.
Le pronostic est modifié par un certain nombre de facteurs :
- La prématurité aggrave le pronostic de la procidence. Plus l’enfant est de petit poids, plus le pronostic est défavorable. Le taux de mortalité est proche de 90 % lorsque le poids fœtal est < à 1000 g. L’amélioration du pronostic fœtal dépend aussi de la prise en charge pédiatrique immédiate.
- La variété de la présentation. La mortalité en cas de présentation céphalique était considérée plus importante qu’en cas de présentation podalique. En réalité, selon des études plus récentes, le pronostic fœtal est identique.
-
Le délai entre l’apparition de la procidence et l’extraction de l’enfant. Le taux de mortalité s’accroît au fur et à mesure que le temps de latence s’accroît.
- Lorsque le délai est > à 1 h, le taux de mortalité dépasse 25 % ;
- Lorsque le délai est < à 30 mn, le taux de mortalité est d’environ 5 %.
- Cette notion de délai confirme le fait que la procidence est une urgence obstétricale.
- Lorsque le délai est > à 1 h, le taux de mortalité dépasse 25 % ;
- Le mode d’accouchement. Les manœuvres par voie basse : VMI, forceps, ventouses, grande extraction, s’accompagnent d’une compression ombilicale intense et seront réservées aux accouchements imminents, ou aux grands prématurés. Dans tous les autres cas l’extraction par voie haute s’impose.
9 . 3 . 6 - Conduite à tenir
Le procubitus est une indication formelle de césarienne avant la rupture des membranes.
La latérocidence : le mode d’extraction dépend du tracé et du pH.
La procidence :
- Éviter de rompre les membranes lorsque la présentation est haute et mobile ;
- Éviter le refoulement de la tête au moment de la Rupture Artificielle des Membranes (RAM) ;
- La RAM doit se réaliser à la fin de la CU en s’aidant au besoin d’une pression sur le fond utérin afin d’appliquer la présentation sur le SI ;
- En cas d’hydramnios il est parfois préférable d’effectuer une RAM avec un aiguille sous spéculum ou amnioscope en dehors d’une contraction, la parturiente en position de Trendelenburg.
C’est une urgence obstétricale . Il faut :
- Mettre 2 doigts de part et d’autre du cordon le plus haut possible entre la présentation et le détroit supérieur et/ou refouler la présentation vers le haut (ne pas essayer de remonter le cordon ou de le réintégrer) ;
- Entourer le cordon d’une compresse de sérum physiologique chaud lorsqu’il s’agit d’une procidence du 3ème degré ;
- Mettre la parturiente en position de Trendelenburg et garder cette position jusqu’à l’extraction de l’enfant par césarienne ;
- Oxygéner la patiente ;
- Réduire l’activité utérine avec des tocoytiques ;
- Prendre les mesures nécessaires pour la réalisation d’une césarienne :
- anesthésiste,
- obstétricien,
- pédiatre,
- préparer la femme en vue d’une intervention chirurgicale et la transférer au bloc opératoire,
- préparer le nécessaire pour assurer la réanimation du nouveau-né ;
- Césarienne systématique, sauf dans 3 cas particuliers :
9/11