Introduction
Le mot « angiome » (angioma des Anglo-Saxons) est un terme générique, impropre aux yeux des spécialistes, encore que largement utilisé, et qui recouvre un ensemble pathologique soit tumoral, soit malformatif, dont le seul point commun est qu’il affecte le système vasculaire (artère, veine, vaisseau lymphatique). Ces anomalies vasculaires recouvrent un large champ pathologique et sont soit visibles, soit cachées (viscérales). De mieux en mieux connues sur le plan physiopathologique, elles ont largement bénéficié des développements de l’imagerie médicale et de la radiologie interventionnelle, même s’il demeure nombre d’impasses thérapeutiques. Cette pathologie a très tôt suscité la constitution de consultations multidisciplinaires dédiées.
1 - Nomenclature
Il est devenu classique et commode, avec Mulliken et Glowacki (1982), d’opposer les tumeurs vasculaires (essentiellement l’hémangiome) aux malformations vasculaires.
1 . 1 - Hémangiome infantile
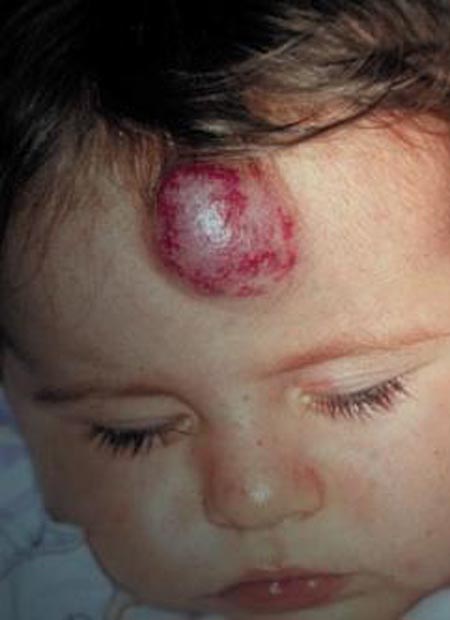
L'hémangiome infantile (fig. 11.1) est la tumeur bénigne la plus fréquente du jeune enfant (10 % des enfants en sont porteurs). Visible ou non à la naissance (20 % à 50 % des cas), l'hémangiome se développe dans les premiers mois de la vie, se stabilise au bout de six à douze mois, puis régresse lentement en un à dix ans selon les cas. La face est volontiers touchée. La fille est le plus souvent affectée (sex-ratio : trois filles pour un garçon). L’évolution particulière des hémangiomes leur fait affecter le qualificatif d’« immature ». L'histologie de ces tumeurs est caractérisée par une multiplication cellulaire endothéliale formant des capillaires au cours de la phase de prolifération. L'hémangiome peut simuler une malformation artérioveineuse en écho-doppler, mais l'artériographie (qui n'est plus nécessaire au diagnostic) montre un blush tumoral dense.
L'attente de l'involution habituellement spontanée de ces tumeurs est justifiée pour les lésions de petite taille (80 % des hémangiomes ont moins de 2 cm). La chirurgie peut être indiquée pour des raisons vitales, fonctionnelles, esthétiques ou psychologiques.
Figure 11.1. Hémangiome frontal
1 . 2 - Malformations vasculaires
Simples ou combinées, les malformations vasculaires sont présentes dès la naissance mais se révèlent en règle générale beaucoup plus tard.
Liées à une anomalie de structure de la morphogenèse vasculaire, elles évoluent de manière proportionnée, affectées par les traumatismes, les infections, certaines perturbations hormonales. Elles n'ont aucune tendance à la régression spontanée.
Simples, ces malformations sont superficielles et/ou profondes, de révélation parfois tardive. Elles affectent, selon les cas, préférentiellement le réseau capillaire, veineux, artériel ou lymphatique.
Des formes histologiquement mixtes, combinées, existent : malformations lymphatiques et veineuses (malformations veinolymphatiques), malformations artérioveineuses, malformations veineuses et capillaires (malformations capillaroveineuses), par exemple. Ces malformations sont hémodynamiquement différenciées selon qu'il y règne un bas débit sanguin, cas le plus fréquent (capillaires, veineux, lymphatiques), ou un haut débit (malformations hémodynamiquement actives avec fistules artérioveineuses).
Combinées et complexes, les malformations vasculaires réalisent divers syndromes : syndrome de Sturge-Weber-Krabbe à l’étage encéphalique, syndrome de Cobb (angiomatose cutanéo-vertébro-méningo-médullaire) au niveau du tronc, syndrome de Klippel-Trenaunay avec gigantisme progressif du membre. Ces malformations peuvent être disséminées ; c'est le cas de la maladie de Rendu-Osler, du syndrome de Bean, etc.
Cette classification permet, avec l'expérience clinique de ces tumeurs vasculaires ou de ces malformations vasculaires, de porter un diagnostic cliniquement correct dans plus de 95 % des cas et d'orienter ensuite, sans excès, les éventuels bilans nécessaires. (tableau 11.I)
Tableau 11.I Caractères spécifiques comparés des hémangiomes et des malformations vasculaires de la face
| Hémangiome | Malformation vasculaires (capillaire, lymphatique, veineuse, complexe) |
| 3 femmes/1 homme | 1 femme/1 homme |
| Grande fréquence : 10 % des nourrissons | Rareté : 1 enfant sur 1 000 |
| Invisible à la naissance (60 %) | Présente mais non toujours révélée à la naissance |
| Émergence postnatale ; croissance : 6 à 12 mois | Évolution liée aux traumatismes, aux infections ou bien spontanée |
| Involution : 1 à 10 ans ; séquelles possibles | Pas d'involution ; tendance à l'aggravation par poussées |
| Pas ou peu d'indications à l'exploration radiographique (échographie, doppler couleur, rarement IRM) | Rôle important de l'imagerie (échographie et IRM) afin de différencier les malformations à haut débit de celles à bas débit Plus rarement utiles : scanner, artériographie |
| Peu d'effets sur le squelette sous-jacent (effet de masse) | Effets sur le squelette : soit distorsion, doit hypertrophie, soit hypotrophie et lyse osseuse |
| CIVL pouvant évoluer en CIVD en cas d'agression de la malformation | |
| Histologie : hyperplasie endothéliale ; GLUT1+ dans 100 % des cas | Histologie : formes capillaires, veineuses, lymphatiques, artérioveineuses ou combinées ; GLUT1- dans 100 % des cas |
| Thérapeutique : – abstention – lasers (ulcérations ou télangiectasies résiduelles) – médicale, traitements pharmacologiques des formes graves – chirurgie précoce ou de séquelles | Thérapeutique : – abstention – lasers – radiologie interventionnelle – chirurgie |
CIVL, coagulation intravasculaire localisée ; CIVD, coagulation intravasculaire disséminée.
1/3