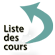- Pré-requis et Objectifs
-
Cours
-
Contenu
- 1 - Diagnostiquer un syndrome occlusif
- 2 - Evaluer les conséquences de l'occlusion
- 3 - Planifier la prise en charge
- Points essentiels
-
Version PDF

-
Contenu
- Annexes
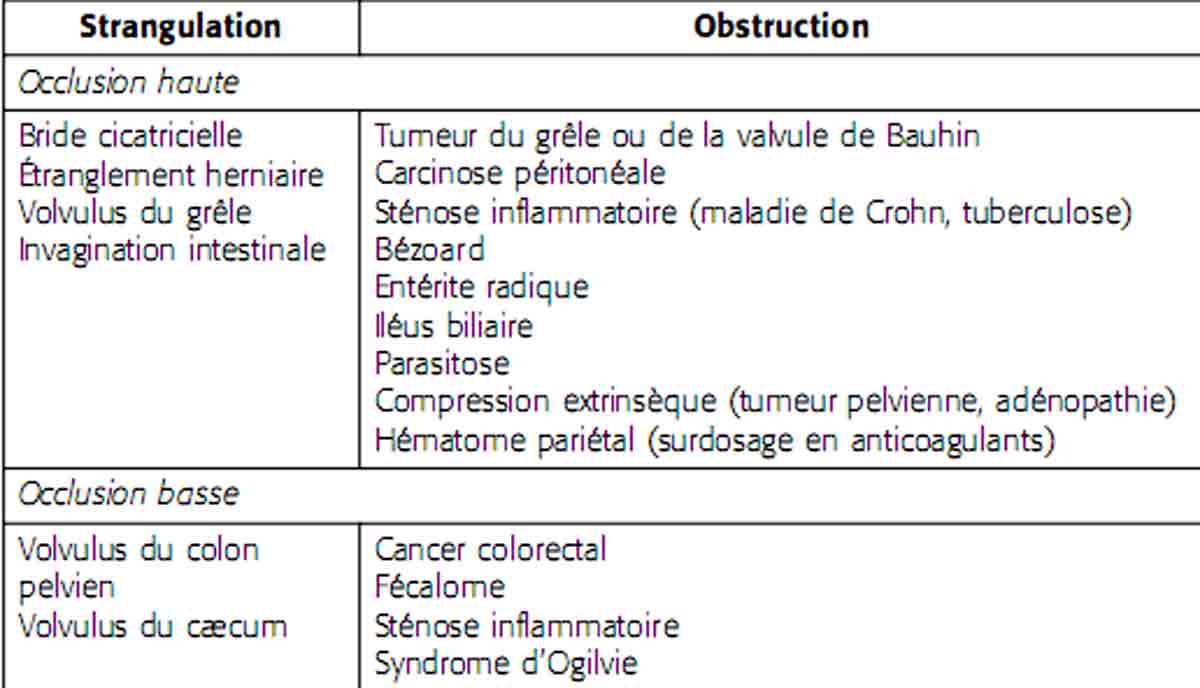
1 . 4 - Diagnostic du mécanisme
1 . 4 . 1 - Occlusion par strangulation
En cas de strangulation, il existe un étranglement de l’intestin et de son mésoce qui compromet la vitalité du segment intestinal concerné.
Du fait du risque de nécrose intestinale, il s’agit d’une urgence thérapeutique. Le début est brutal, sans prodrome. Les signes fonctionnels sont marqués par une douleur vive, des vomissements précoces. Plus rarement, on peut observer une altération de l’état général avec des signes de déshydratation voire un véritable choc hypovolémique (par création d’un troisième secteur). Des signes infectieux en rapport avec une translocation bactérienne peuvent apparaître. À l’examen, le météorisme est discret. Il existe un silence auscultatoire. Sur les radiographies d’abdomen sans préparation, on note une image en arceau avec un niveau liquide à chaque pied. Sur le scanner, on voit bien le siège et la nature de l’obstacle, et surtout d’éventuels signes de souffrance intestinale (fig. 18.9).
Fig. 18.9. Non-rehaussement traduisant une souffrance pariétale.
a. Occlusion haute
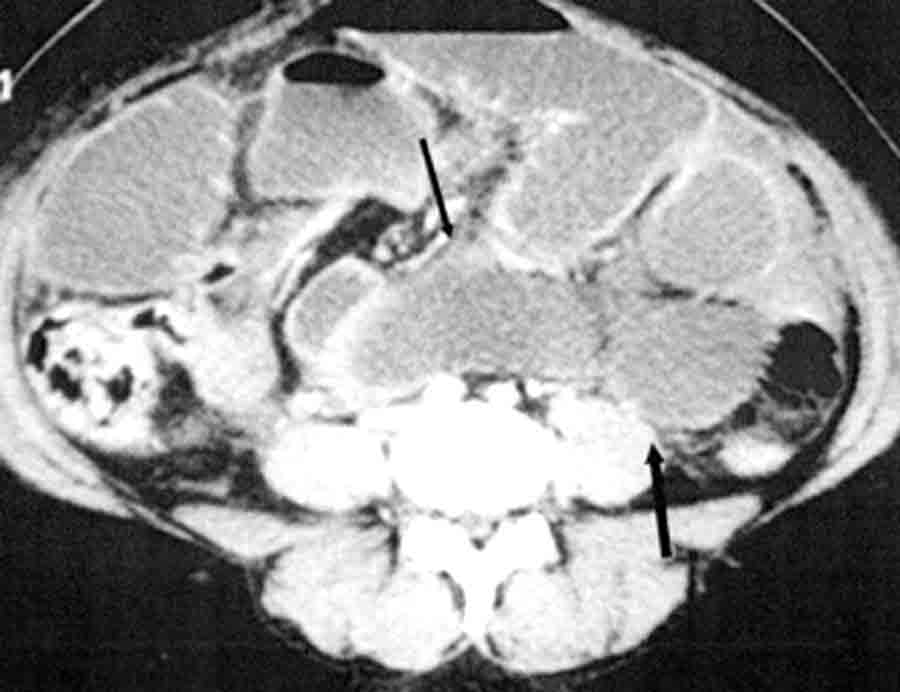
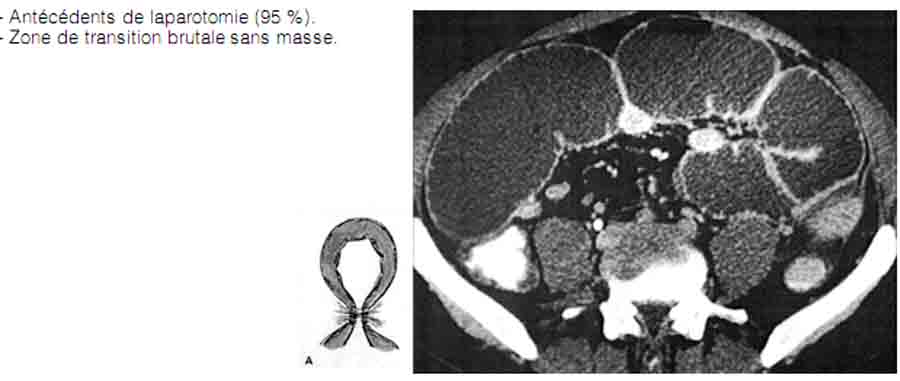
L’occlusion sur bride est la cause la plus fréquente des occlusions du grêle (fig. 18.10). Toute intervention chirurgicale, quelle qu’en soit la voie, d’abord entraîne la formation d’adhérences qui aboutissent parfois à la constitution de brides fibreuses qui peuvent être à l’origine d’une occlusion intestinale soit par « capotage » d’une anse au-dessus d’une bride soit d’un volvulus d’une anse autour de cet axe fibreux (fig. 18.11). L’occlusion peut survenir de très nombreuses années après une laparotomie aussi minime soit-elle, y compris une cœlioscopie. Il existe également des rares cas d’occlusions sur brides spontanées. L’occlusion a souvent un début brutal et un retentissement important.
L’étranglement herniaire est la deuxième cause d’occlusion du grêle par strangulation. Toutes les hernies peuvent être en cause : inguinale, crurale, ombilicale voire beaucoup plus rarement des hernies internes : obturatrice, hiatus de Winslow… Le diagnostic est facile en cas de tuméfaction douloureuse et irréductible.
Le diagnostic peut être plus difficile en cas de petite hernie crurale chez une patiente obèse ou de hernie de Spiegel (hernie du bord externe du muscle grand droit de l’abdomen).
Les éventrations post-opératoires peuvent par un mécanisme analogue être à l’origine d’une occlusion par strangulation.
L’invagination intestinale aiguë est un diagnostic rare chez l’adulte où elle révèle presque toujours une affection tumorale de l’intestin ou du mésentère. C’est une cause plus fréquente d’occlusion chez le nourrisson où elle survient le plus souvent sans cause sous-jacente. Chez l’adulte, le diagnostic est fait au scanner qui montre le boudin d’invagination ou à la laparotomie.
b. Occlusion basse
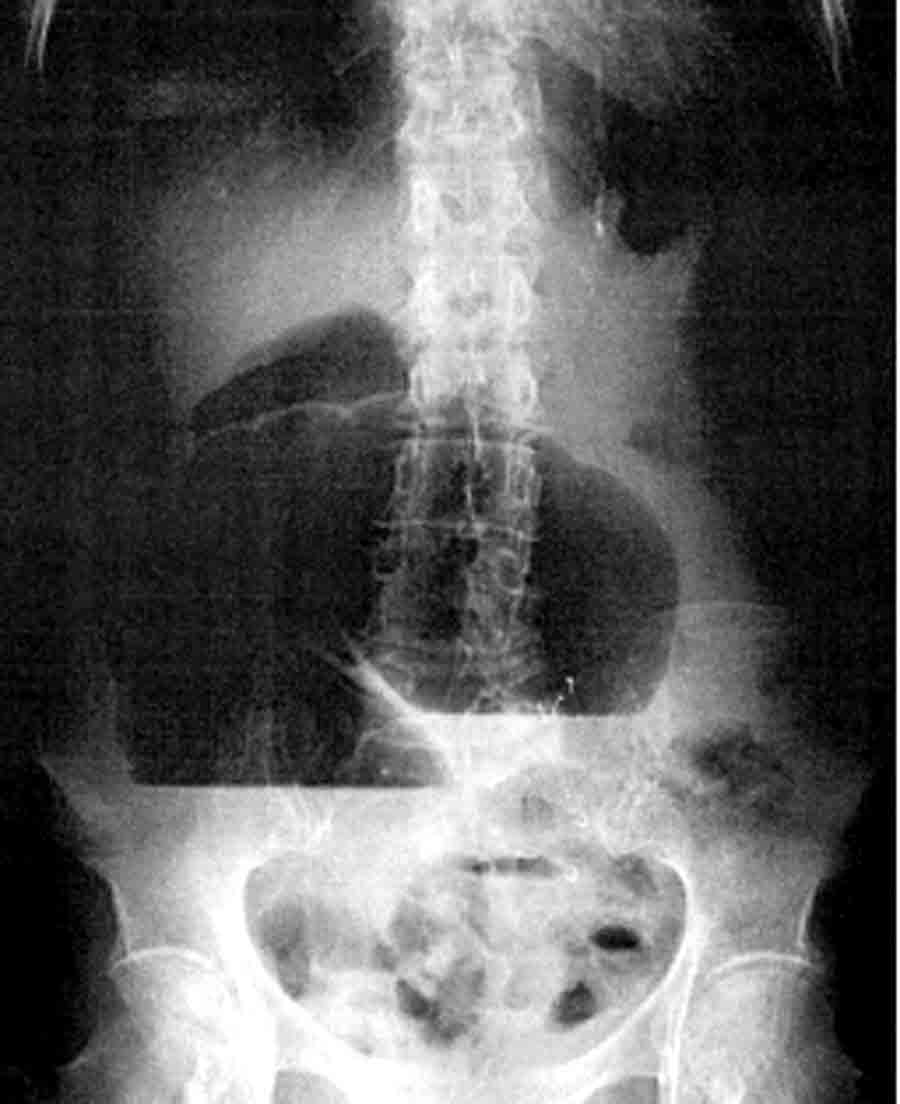
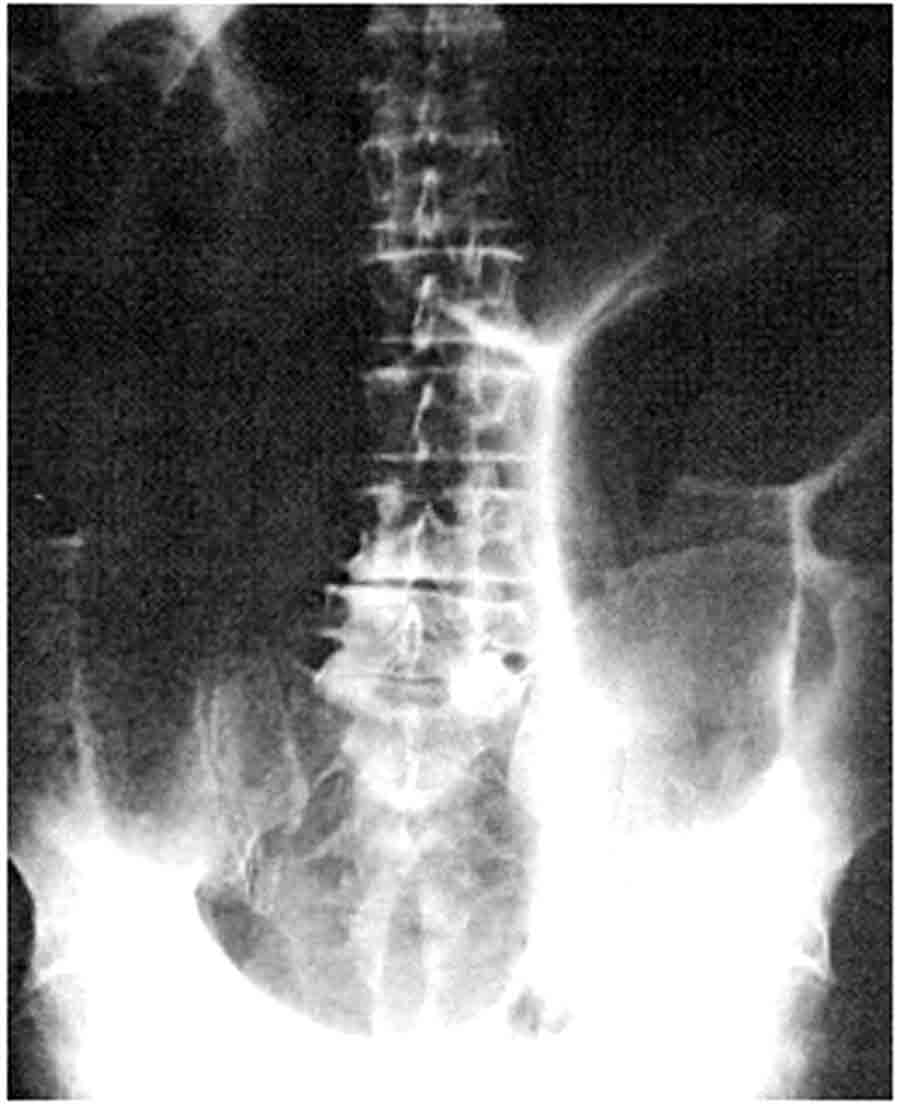
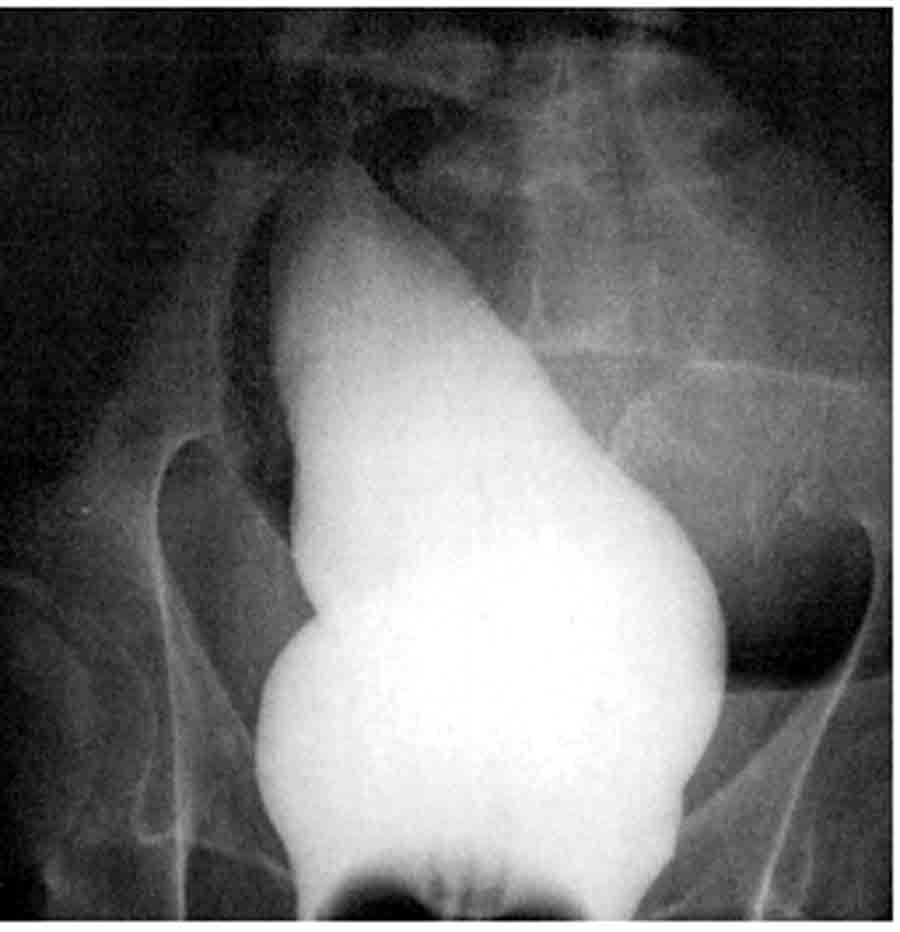
Le volvulus du colon pelvien survient le plus souvent chez un patient très âgé (fig. 18.12 à 18.14). L’occlusion est rarement complète le transit de gaz n’étant pas complètement interrompu. L’état général est relativement conservé. Le météorisme est très important, avec un ballonnement énorme, asymétrique. Sur les radiographies d’abdomen on voit une image d’anse sigmoïdienne très dilatée, en arceau avec 2 niveaux liquides, pouvant atteindre la région épigastrique et avec un colon d’amont peu dilaté. L’opacification rectale (lavement ou surtout lors d’un scanner) confirme le volvulus avec une image d’arrêt effilé, asymétrique, a raccordement obtus avec le rectum, siégeant à la jonction recto-sigmoïdienne (image en bec d’oiseau). Cette image au scanner permet d’éliminer un cancer responsable de l’occlusion colique.
Le volvulus du caecum est assez rare, le tableau réalisé est celui d’une occlusion du grêle par strangulation avec un début brutal, des vomissements précoces, un ballonnement asymétrique et une douleur de la fosse iliaque droite. Sur les radiographies d’abdomen on voit un volumineux niveau hydro-aérique se projetant en hypochondre droit et une dilatation du grêle. La fosse iliaque droite est deshabitée. Le diagnostic est confirmé par l’opacification basse (lavement aux hydrosolubles ou scanner avec opacification) qui s’arrête avant le cæcum.
1 . 4 . 2 - Occlusion par obstruction
L’occlusion est la conséquence d’un obstacle endoluminal ou pariétal qui s’est développé progressivement. On note une phase pré-occlusive. Quand l’occlusion siège sur l’intestin grêle, il s’agit d’un syndrome de Kœnig fait de douleurs abdominales migratrices déclenchées par les repas, aboutissant toujours au même point et cédant brutalement avec une sensation de gargouillement asso cié à un bruit de filtration hydro-aérique et parfois, une « débâcle » diarrhéique.
Quand l’obstacle est colique, il s’agit d’un ralentissement du transit avec apparition ou aggravation d’une constipation. L’occlusion a donc un début progressif, les vomissements sont tardifs, l’état général longtemps conservé. À l’examen le météorisme est diffus, important, il peut exister un hyper péristaltisme. Les bruits hydro-aériques sont conservés. Sur les radiographies d’abdomen sans préparation, les niveaux hydro-aériques sont nombreux. Au scanner on visualise un obstacle dont la cause est pariétale ou intraluminale.
a. Occlusion haute
Les tumeurs du grêle sont rares chez l’adulte mais peuvent se révéler par une obstruction incomplète (syndrome de Kœnig) ou complète. Le diagnostic est en général suspecté au scanner. Il peut s’agir de volumineux polypes (syndrome de Peutz-Jeghers), de tumeurs carcinoïdes, de lymphomes, de métastases (poumon, mélanome) ou plus rarement d’adénocarcinomes primitifs.
L’iléus biliaire est une complication très rare et retardée d’une cholécystite négligée. Il se produit une fistule entre la vésicule biliaire et le duodénum par laquelle passe un ou plusieurs calculs. Ceux-ci peuvent se bloquer dans l’iléon terminal, près de la valvule iléo-cæcale et donner un tableau d’occlusion haute par obstruction évoluant par à-coups dans les suites d’un épisode douloureux et fébrile de l’hypochondre droit. Le diagnostic peut être évoqué sur l’ASP ou le scanner devant la présence d’air dans les voies biliaires (aérobilie).
Les sténoses bénignes ont des causes très nombreuses : maladie de Crohn, ischémie intestinale segmentaire, lésions post-radiques, endométriose, tuberculose iléo-cæcale… Le diagnostic peut souvent être évoqué à l’anamnèse et confirmé par le scanner.
b. Occlusion basse
En cas de cancer colique, l’occlusion complique le plus souvent un cancer du colon gauche ou du sigmoïde. Le début est progressif chez un patient de plus de 50 ans ayant dans les mois qui précèdent une modification du transit ou des rectorragies minimes. Le diagnostic est fait par l’opacification basse faite lors du scanner qui montre une sténose courte, excentrée, avec anomalies muqueuses, et angle de raccordement aigu avec le colon. En cas d’occlusion colique, la coloscopie en urgence est contre-indiquée.
Le fécalome doit être évoqué systématiquement et surtout chez les patients âgés et grabataires. Le diagnostic est fait au toucher rectal où l’on perçoit une masse fécale dure.
Le syndrome d’Ogilvie est à la limite du diagnostic différentiel car dans cette affection, il n’existe pas d’obstacle mécanique. Il s’agit d’une dilatation gazeuse de la totalité du colon (et du rectum) survenant le plus souvent dans les suites d’un polytraumatisme, chez des malades intubés-ventilés, chez des patients âgés alités, ou des patients traités par neuroleptiques. Cette occlusion fonctionnelle par paralysie motrice du colon comporte les mêmes risques qu’une occlusion mécanique du colon. Le diagnostic suspecté à l’ASP devant une distension majeure du cadre colique est confirmé par l’opacification basse (lavement ou TDM) qui ne met pas en évidence d’obstacle organique.
3/5