1
.
3
-
Atteinte de la fonction de transport et analyse des gaz du sang
1
.
3
.
1
-
Équilibre acide-base
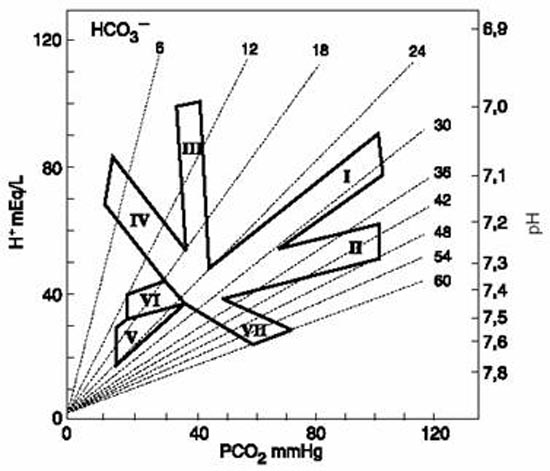
Il est pratique de reporter les résultats des GDS sur le diagramme de Van Ypersele de Strihou (Figure 3). Il faut retenir que :
- dans les hypercapnies aiguës, le pH diminue de 0,05 et les bicarbonates augmentent de 1 mEq/L quand la PCO2 augmente de 10 mmHg
- dans les hypercapnies chroniques, les bicarbonates augmentent de 3 à 5 mEq/L quand la PCO2 augmente de 10 mmHg, le pH est normal ;
- pour apprécier l’existence d’une acidose métabolique associée à une acidose hypercapnique aiguë, il est simple de calculer le pH respiratoire prévisible en se souvenant qu’une augmentation de 10 mmHg de PCO2 est responsable d’une diminution du pH de 0,05. Par exemple, un malade présentant une PCO2 de 60 mmHg, soit un ΔPCO2 = 20 mmHg, a un pH respiratoire prévisible de 7,40 – (0,05 x 2) = 7,30. Toute valeur de pH inférieure à 7,30 indique l’existence d’une acidose métabolique associée.
La concentration en ions H + et le pH sont représentés en ordonnée, la PCO2 en abscisse. Les obliques en pointillés correspondent à la concentration en bicarbonates HCO3 en mEq/L. Les différentes surfaces correspondent aux zones tampons du plasma in vivo (± 2 DS) :
- acidoses respiratoires aiguë (I) et chronique (II) ;
- acidoses métaboliques aiguë (III) et chronique (IV) ;
- alcaloses respiratoires aiguë (V) et chronique (VI) ;
- alcalose métabolique (VII).
1
.
3
.
2
-
Transport de l’oxygène
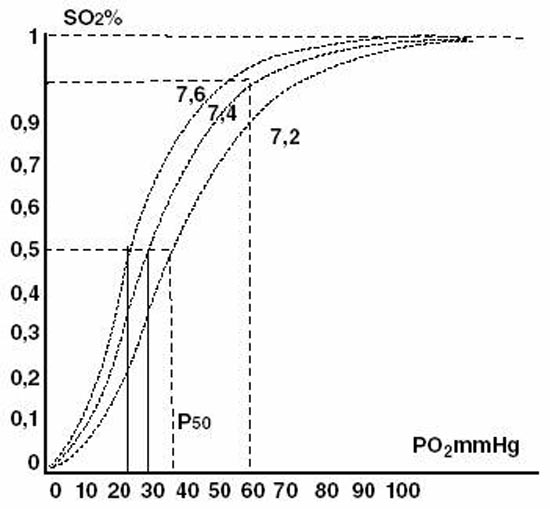
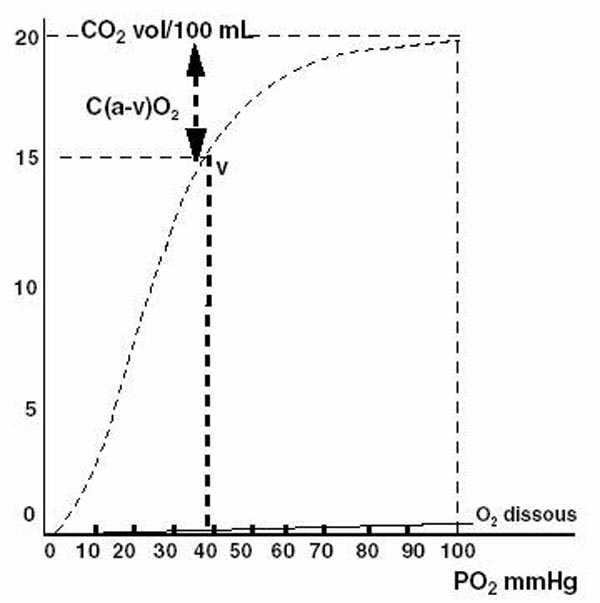
La courbe de dissociation de l’oxyhémoglobine (HbO2) est de forme sigmoïde (Figure 4). Elle présente deux parties, l’une presque horizontale, l’autre presque verticale séparée par un point remarquable, le point SO2 90 %/PO2 60 mmHg. Au-delà de ce point, de fortes variations de PO2 s’accompagnent de faibles variations de SO2. En deçà de ce point, de faibles variations de PO2 s’accompagnent de fortes variations de SO2. Dans la partie horizontale de la courbe, la concentration en HbO2 est élevée. HbO2 est un acide plus fort que Hb réduite, et est donc moins capable de fixer les ions H +. Cela favorise la dissociation des composés carbaminés et augmente la PCO2. Cet effet de facilitation de la libération de CO2 par l’Hb quand HbO2 augmente a été décrit par Haldane. L’effet Haldane rend compte en partie de l’augmentation de la PCO2 sous oxygénothérapie. Dans la partie verticale de la courbe, la dissociation forte de HbO2 aux PO2 basses facilite l’oxygénation tissulaire. L’Hb réduite augmente et fixe plus d’ions H +, ce qui favorise la diffusion du CO2 des cellules vers le sang. En retour, l’augmentation de la PaCO2 diminue encore l’affinité de l’Hb pour l’O2. Cet effet a été décrit par Bohr. L’hyperthermie, l’augmentation de la concentration en ions H +, l’augmentation de la PCO2, l’augmentation du 2,3-diphosphoglycérate érythrocytaire déplacent la courbe d’affinité vers la droite et diminuent l’affinité. À l’inverse, l’hypothermie, l’alcalose, l’hypocapnie déplacent la courbe vers la gauche et augmentent l’affinité. Si l’affinité augmente, la quantité d’O2 transportée, pour une même PaO2, augmente mais la libération d’O2 diminue au niveau tissulaire.
La concentration en oxygène (CO2) est calculée par la formule :
Concentration artérielle : CaO2 (vol/100 mL) = (SaO2 x 1,34 x Hb) + (PaO2 x 0,003),
où 1,34 est le coefficient d’affinité de l’hémoglobine pour l’oxygène et 0,003 le coefficient de solubilité de l’oxygène dans le plasma.
La figure 4 illustre les relations entre la CO2 et la PaO2. Il résulte de cette relation que :
- l’oxygène dissous représente une très petite quantité d’oxygène comparé à l’oxygène combiné ;
- une SaO2 au moins égale à 90 % (PaO2 60 mmHg) garantit une CaO2 correcte. C’est donc un objectif thérapeutique important de l’oxygénothérapie.
Le transport de l’oxygène (TO2
) est calculé par la formule :
Transport artériel de l’oxygène : TaO2 = CaO2 x IC ; n = 660 mL · min–1 · m–2 où IC = index cardiaque.
La courbe, de forme sigmoïde, présente deux points remarquables, le point SO2 90 %/ PO2 60 mmHg et le point SO2 50 %/PO2 50 mmHg (P50). La courbe normale correspond à pH = 7,40, PCO2 = 40 mmHg et t = 37 °C.
La diminution du pH déplace la courbe vers la droite (effet Bohr).
Evolution de la concentration en O2 de l’hémoglobine (CO2) en fonction de la pressionpartielle d’oxygène (PO2) pour pH = 7,40, PCO2 = 40 mmHg et t = 37 °C. La concentration de l’hémoglobine totale est de 15 g/100 mL. Le point « a » est représentatif du sang artériel. La différence des concentrations c (a – v) O2 est de 5 vol/100 mL.
3/8