3 . 2 - Nodules thyroïdiens hypersécrétants
Ces nodules se manifestent à un âge plus avancé que la maladie de Basedow (patients plus fragiles ; les nodules toxiques peuvent être révélés par une complication cardiaque).
Ils se traduisent par un syndrome de thyrotoxicose pur, sans atteinte oculaire.
1. Goitre multinodulaire toxique
Le goitre multinodulaire toxique (figure 16.2) constitue l’évolution naturelle des goitres multinodulaires anciens.
Noter l’extinction complète du parenchyme thyroïdien controlatéral, en cas d’adénome toxique.
Ses caractéristiques sont les suivantes :
- l’hyperthyroïdie peut être déclenchée par un apport massif d’iode (examen avec produit de contraste iodé, médicament) ;
- l’examen clinique montre un goitre multinodulaire, confirmé par l’échographie ;
- la scintigraphie, si elle est pratiquée, montre une alternance de plages chaudes et froides (en « damier »).
2. Adénome toxique
Les caractéristiques de l’adénome toxique sont les suivantes :
- il est dû dans la plupart des cas à une mutation somatique, activatrice du récepteur de la TSH ;
- l’examen clinique permet de palper un nodule unique, tissulaire ou partiellement kystique à l’échographie ;
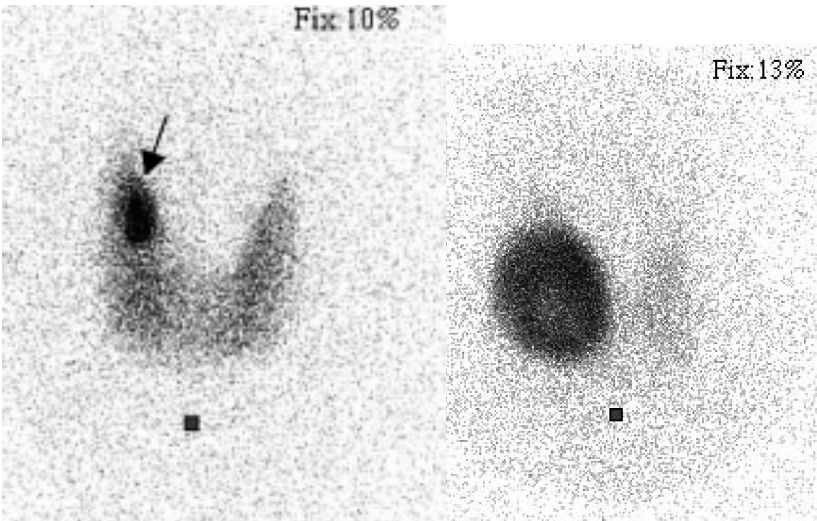
- la scintigraphie est nécessaire au diagnostic (figure 16.3) : hyperfixation de l’isotope au niveau du nodule alors que le reste du parenchyme est hypofixant ou froid (ou « éteint »), en raison de la diminution de la TSH.
3 . 3 - Hyperthyroïdies iatrogènes
1. Iode
Les produits de contraste iodés et surtout certains médicaments (amiodarone, CordaroneÒà 75 mg d’iode/cp) peuvent être responsables d’une thyrotoxicose selon deux mécanismes :
- effet de l’apport brutal d’iode sur une pathologie thyroïdienne nodulaire préexistante : la thyroïde est dystrophique et hypervascularisée à l’échographie, la scintigraphie montre des zones de fixation au niveau des structures actives malgré la saturation ; cette forme est appelée type I ou forme fonctionnelle ;
- effet toxique de l’iode sur les thyréocytes entraînant une lyse des cellules thyroïdiennes et une thyroïdite. La thyroïde est habituellement d’aspect clinique normal, l’échographie montre une glande hypoéchogène homogène et la scintigraphie montre une absence totale de fixation (figure 16.4) ; cette forme est appelée type II ou forme lésionnelle.
Notons toutefois trois remarques :
- les hyperthyroïdies à l’amiodarone ne doivent pas être confondues avec le profil hormonal habituel sous ce traitement : T4 libre élevée (car inhibition de la désiodation de la T4) mais T3 libre normale et TSH normale ;
- dans la mesure du possible, il faut éviter les produits de contraste et les médicaments iodés chez les patients porteurs de goitres nodulaires ;
- un bilan thyroïdien est indispensable avant le début de traitement par amiodarone (+++).
2. Hormones thyroïdiennes
La prise d’hormones thyroïdiennes dans un but d’amaigrissement, non toujours révélée par le patient, peut entraîner une thyrotoxicose (thyrotoxicose « factice »). L’attention peut être attirée par la profession médicale ou paramédicale du patient (accès facile aux médicaments) et l’absence de dystrophie thyroïdienne (pas de goitre). Le diagnostic est confirmé par la scintigraphie (absence de fixation) et par le dosage de la thyroglobuline, effondrée, traduisant le freinage de la glande.
3. Interféron (+++)
Les interférons sont des cytokines intervenant dans la régulation de l’immunité. Ils sont actuellement une cause importante de disthyroïdie iatrogène. Les dysthyroïdies sous interféron (asurtout, mais aussi b) sont fréquentes (5 à 40 % selon les séries) et surviennent surtout chez les patients prédisposés, porteurs d’anticorps antithyroïdiens. Elles se présentent le plus souvent comme des thyroïdites, avec éventuellement une phase d’hyperthyroïdie suivie d’hypothyroïdie, mais aussi comme de véritables maladies de Basedow avec présence d’anticorps antirécepteur de la TSH. Elles ne disparaissent pas toujours après l’arrêt du traitement.
3 . 4 - Thyroïdite subaiguë de De Quervain
La thyroïdite subaiguë est une affection banale d’origine virale, atteignant généralement toute la glande mais pouvant aussi être localisée, et qui :
- se traduit par un état inflammatoire initial dans un contexte grippal, avec goitre dur et douloureux, fièvre, augmentation importante de la vitesse de sédimentation (VS) et de la CRP ;
- s’accompagne d’une phase initiale d’hyperthyroïdie (par lyse des cellules), suivie d’une phase d’hypothyroïdie, puis récupération en 2 ou 3 mois.
Le diagnostic est essentiellement clinique, mais peut être aidé par la scintigraphie dans les cas difficiles (absence de fixation), voire par l’échographie (aspect hypoéchogène).
De plus en plus souvent, on observe une forme atténuée en raison de l’automédication en aspirine et autres anti-inflammatoires.
3 . 5 - Thyrotoxicose gestationnelle transitoire
Il s’agit d’une situation fréquente : 2 % des grossesses.
Elle est due à l’effet stimulant de l’hCG sur le récepteur de la TSH.
Elle se manifeste au premier trimestre de la grossesse par :
- une nervosité excessive ;
- une tachycardie ;
- l’absence de prise de poids.
Elle s’accompagne dans les formes sévères de vomissements (hyperemesis gravidarium) et régresse spontanément en 2epartie de gestation.
Elle passe souvent inaperçue mais peut, rarement, créer une thyrotoxicose importante, nécessitant un traitement transitoire et prudent.
Elle est à distinguer d’une maladie de Basedow (absence d’anticorps antirécepteurs de la TSH).
3 . 6 - Causes rares
Parmi ces autres causes rares, on trouve :
- des mutations activatrices germinales du récepteur de la TSH (maladie familiale) ;
- des métastases massives sécrétantes d’un cancer thyroïdien vésiculaire différencié ;
- des tumeurs placentaires (môles hydatiformes) ou testiculaires sécrétant de l’hCG ;
- deux causes de thyrotoxicose avec TSH inadaptée (normale ou parfois élevée) : un syndrome de résistance aux hormones thyroïdiennes (mutation du récepteur baux hormones thyroïdiennes) et, plus rarement, l’adénome hypophysaire (voir ce chapitre) sécrétant de la TSH (adénome thyréotrope). Le profil hormonal très inhabituel doit faire rechercher ces deux étiologies.