Les toxidermies définissent les effets cutanés des médicaments administrés par voie interne, ils sont parmi les plus fréquents.
1
-
Toxidermies érythémateuses (exanthèmes maculo-papuleux)
1
.
1
-
Aspects cliniques
L’éruption survient 4 à 15 jours après le début du traitement (« érythème du 9e jour »). L’atteinte initiale touche le tronc ou la racine des membres, et une extension est possible pendant quelques jours.
En faveur du diagnostic : polymorphisme des lésions associant chez un même malade :
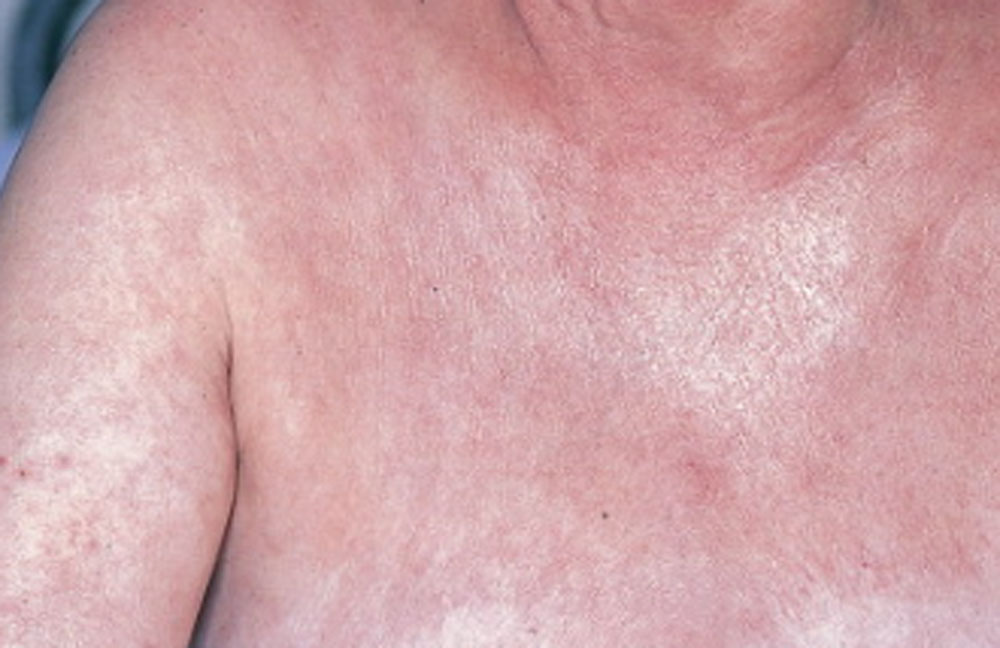
• macules isolées (morbilliformes) à certains endroits (Figure 1) ;
• nappes scarlatiniformes (Figure 2) ;
• papules ou plaques œdémateuses avec parfois une disposition arciforme ;
• purpura pétéchial sur les jambes ;
• prurit fréquent, parfois sévère ;
• fièvre modérée ou absente ;
• absence d’énanthème (mais des lésions érythémateuses, parfois squameuses ou fissurées, peuvent toucher le versant semi-muqueux des lèvres [chéilite] ou le scrotum).
L’éruption dure habituellement moins de 1 semaine ; elle évolue parfois vers une fine desquamation.
La biopsie cutanée d’une toxidermie érythémateuse ne donne qu’une image histologique peu spécifique, n’aidant pas au diagnostic.
Il faut rechercher systématiquement les signes pouvant faire évoquer une maladie grave :
• diffusion de l’érythème ;
• infiltration des lésions, en particulier de l’œdème du visage ;
• fièvre élevée ;
• polyadénopathies ;
• douleurs cutanées ou muqueuses intenses ;
• érosions muqueuses ;
• apparition d’un signe de Nikolsky ;
• purpura ou nécrose.
L’apparition de l’un ou l’autre de ces marqueurs de gravité impose l’arrêt du/des médicament(s) suspect(s) et une hospitalisation.
1
.
2
-
Diagnostic différentiel
Ce sont les éruptions des maladies infectieuses (virales ou toxiniques).
Les principaux arguments en faveur d’une éruption d’origine infectieuse sont :
• le contage ;
• le syndrome infectieux ;
• l’énanthème ;
• le monomorphisme de l’exanthème.
Chez l’enfant, la plupart des éruptions ont une cause infectieuse (70–80 %), les toxidermies sont majoritaires chez l’adulte.
1/6